Cukrzyca dotyka obecnie 29 milionów Amerykanów, a ta liczba wciąż rośnie. Przez dziesięciolecia naukowcy próbowali zastąpić komórki insuliny trzustki, które zostały zniszczone przez tę przewlekłą chorobę. Ostatnie przełomowe badania wskazują na możliwość genetycznej transformacji komórek alfa w komórki beta, odpowiedzialne za produkcję insuliny.

Zgodnie z danymi opublikowanymi przez Centrum Kontroli i Zapobiegania Chorobom (CDC), cukrzyca jest siódmą najczęstszą przyczyną śmierci w Stanach Zjednoczonych. Obecnie 29 milionów Amerykanów żyje z tą chorobą, a kolejne 86 milionów ma stan przedcukrzycowy.
Cukrzyca typu 1 charakteryzuje się niezdolnością trzustki do wytwarzania insuliny. Jak to działa? Układ odpornościowy przestaje rozpoznawać komórki beta, które normalnie produkują insulinę, i atakuje je, co prowadzi do ich zniszczenia.
Bez insuliny, która normalnie «komunikuje się» z organizmem, aby obniżyć poziom glukozy, cukier we krwi nie może być transportowany do komórek, gdzie jest przekształcany w energię. W rezultacie glukoza gromadzi się w krwioobiegu, co prowadzi do poważnych komplikacji zdrowotnych.
Przez lata naukowcy eksperymentowali z różnymi metodami w celu zastąpienia zniszczonych komórek beta. W tym kontekście istotne były komórki macierzyste oraz dorosłe komórki, które potencjalnie mogłyby uzupełniać te brakujące. Chociaż wyniki były obiecujące, nie przyniosły jeszcze pełnego sukcesu.
Ostatnie badania prowadzone przez zespół z Centrum Badań nad Materiałem Molekularnym CeMM w Austrii mogą jednak wskazywać na przełom w leczeniu cukrzycy typu 1.
Rola komórek alfa i beta
Zespół pod kierownictwem Stefana Kubicka zbadał rolę zatwierdzonych leków w transformacji komórek alfa w komórki beta. Wyniki tych badań zostały opublikowane w renomowanym czasopiśmie.
Komórki alfa oraz trzy inne typy komórek współtworzą wysepki Langerhansa w trzustce, które regulują poziom cukru we krwi. Podczas gdy komórki beta obniżają poziom glukozy, komórki alfa produkują glukagon, który działa przeciwnie. Co ciekawe, komórki alfa mają zdolność przekształcania się w komórki beta.
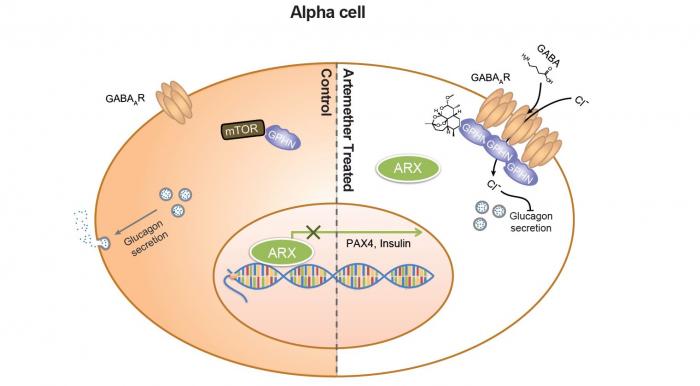
W przypadku znacznego zubożenia komórek beta, komórki alfa mogą przekształcać się w komórki beta wytwarzające insulinę, dzięki epigenetycznemu regulatorowi znanemu jako Arx.
Aby komórki endokrynologiczne mogły zachować swoją tożsamość, potrzebują odpowiednich organów regulacyjnych. Badania wykazały, że po różnicowaniu komórek endokrynnych, aby komórki beta zachowały swoją tożsamość, regulator epigenetyczny Arx musi być aktywnie represjonowany.
«Arx reguluje wiele genów, które są kluczowe dla funkcjonalności komórki alfa» – mówi Kubicek. «Zespół Patricka Collombata wcześniej udowodnił, że genetyczne nokautowanie Arx prowadzi do transformacji komórek alfa w komórki beta.»
Zespół potrzebował teraz zbadać, czy w ludzkim organizmie istnieją inne czynniki, które wpływają na ten proces. Projektując linie komórek alfa i beta, naukowcy wyizolowali je z ich środowiska i przeanalizowali. Okazało się, że eliminacja Arx wystarcza, aby nadać komórce tożsamość beta, bez konieczności angażowania innych czynników z organizmu.
Lek malarii zmienia komórki alfa w komórki produkujące insulinę
Kiedy naukowcy przetestowali różnorodne zatwierdzone leki na hodowanych komórkach alfa, odkryli, że artemizyny – leki stosowane powszechnie w leczeniu malarii – mają podobny efekt do braku Arx.
Innymi słowy, artemizyny przekształcają komórki alfa trzustki w funkcjonalne komórki beta, które produkują insulinę.
«Nasze badania wykazały, że artemizyny zmieniają program epigenetyczny komórek alfa, produkujących glukagon, i indukują głębokie zmiany ich funkcji biochemicznych» – wyjaśnia Kubicek.
Dzieje się to poprzez aktywację receptorów GABA.
Wpływ GABA u gryzoni i ludzi
GABA to główny neuroprzekaźnik produkowany przez komórki beta wysp trzustkowych. Działa jako przekaźnik, regulując wydzielanie i funkcję wysepek.
Artemisininy przekształcają komórki alfa poprzez wiązanie się z białkiem zwanym gefyriną. To białko aktywuje receptory GABA, które pełnią rolę centralnych przełączników w sygnalizacji komórkowej. W wyniku długiego łańcucha reakcji biochemicznych GABA uruchamia produkcję insuliny.
Badania Kubicka potwierdzają wcześniejsze obserwacje u myszy, w których pokazano, że GABA wspomaga transformację komórek alfa w beta. Przykładem jest badanie prowadzone przez Patricka Collombata, opublikowane w tym samym czasopiśmie.
Korzystne działanie artemizynyn zostało udowodnione nie tylko w badaniach na izolowanych komórkach, ale również w modelach organizmów. Zespół Kubicka wykazał, że lek przeciw malarii zwiększa masę komórek beta i poprawia homeostazę u danio pręgowanego, myszy oraz szczurów.
Naukowcy są przekonani, że podobny efekt wystąpi również u ludzi, ponieważ cele molekularne dla artemizynin są bardzo zbliżone u ryb, gryzoni i ludzi.
«Oczywiście, długoterminowe działanie artemizynin musi być jeszcze dokładnie zbadane, zwłaszcza że potencjał regeneracyjny ludzkich komórek alfa jest nadal nieznany. Dodatkowo nowe komórki beta muszą być chronione przed układem odpornościowym, ale wierzymy, że odkrycie artemizynin oraz ich mechanizm działania mogą stanowić fundament dla nowej terapii cukrzycy typu 1.» – mówi dr Stefan Kubicek.
Przeczytaj, jak można zapobiec cukrzycy i otyłości dzięki nowatorskiemu białku.
Nowe badania i przyszłość terapii
W świetle ostatnich badań, przyszłość leczenia cukrzycy typu 1 wydaje się bardziej obiecująca niż kiedykolwiek. Oczekuje się, że dalsze badania nad artemizynami oraz ich wpływem na regenerację komórek beta przyniosą nowe możliwości terapeutyczne. Warto również zwrócić uwagę na badania dotyczące mechanizmów immunologicznych, które mogą pomóc w ochronie nowych komórek beta przed atakiem układu odpornościowego.
Zrozumienie i wykorzystanie epigenetyki w kontekście tych komórek otwiera drzwi do innowacyjnych terapii, które mogą w przyszłości zmienić życie milionów ludzi dotkniętych cukrzycą.
Niemniej jednak, przed wprowadzeniem jakichkolwiek nowych terapii do praktyki klinicznej, niezwykle ważne będą dalsze badania oraz testy kliniczne, aby zapewnić bezpieczeństwo i skuteczność nowych rozwiązań.








