Blok serca, znany również jako blok AV czy blok odnogi pęczka Hisa, wpływa na układ elektryczny serca. Warto zrozumieć, że różni się on od choroby wieńcowej, która atakuje naczynia krwionośne serca.
Kiedy występuje blok serca, serce bije nieregularnie i wolniej niż zazwyczaj, a w ekstremalnych przypadkach może zatrzymać się na nawet 20 sekund. Taki stan może być bardzo niebezpieczny.
Przyczyny blokady serca obejmują opóźnienia, przeszkody lub zakłócenia wzdłuż szlaku, którym przemieszcza się impulsy elektryczne do serca. Mogą one wynikać z uszkodzeń mięśnia sercowego, chorób zastawek lub jako skutek urazów.
Choć blok serca sam w sobie często nie wymaga leczenia, to jednak związane z nim schorzenia podstawowe z pewnością potrzebują interwencji medycznej.
Co to jest blok serca?
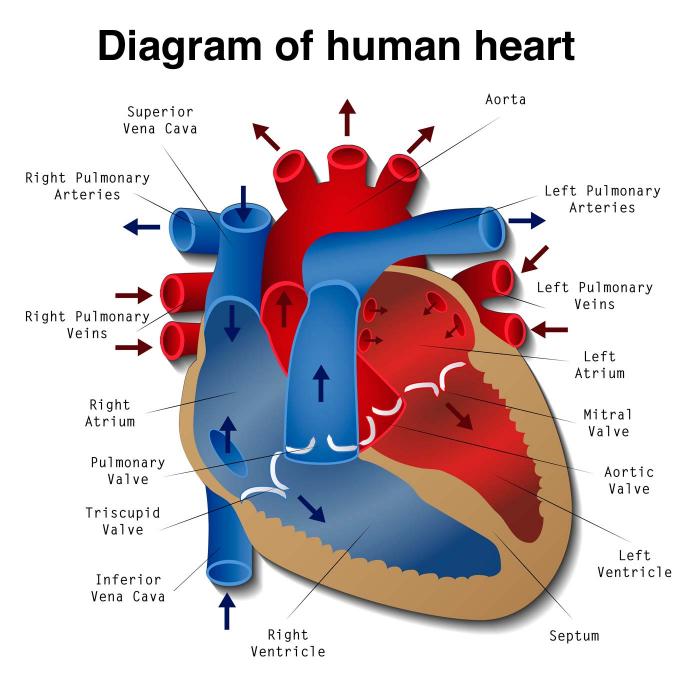
Zdrowe serce bije od 60 do 100 razy na minutę, co jest wynikiem skurczów mięśnia sercowego, który pompuje krew w całym organizmie. Każdy skurcz jest kontrolowany przez impulsy elektryczne, które przemieszczają się z przedsionków (górnych komór) do komór (niższych komór).
Partial heart block occurs when electrical impulses are delayed or blocked, preventing the heart from beating regularly. In contrast, a complete heart block occurs when electrical signals are entirely obstructed, causing the heart rate to drop to around 40 beats per minute.
Nawet krótkotrwałe zmiany w impulsach elektrycznych mogą prowadzić do powstania blokady serca. W niektórych przypadkach blok serca utrudnia sercu efektywne pompowanie krwi, co może prowadzić do niedotlenienia mięśni i narządów, w tym mózgu.
Typowe objawy blokady serca obejmują zawroty głowy, omdlenia i kołatanie serca. W zależności od stopnia zaawansowania blokady, stan ten może być poważny. Na przykład blok trzeciego stopnia może pogorszyć inne istniejące stany zdrowotne, takie jak niewydolność serca, prowadząc do utraty przytomności lub nagłego zatrzymania krążenia, a także bólu w klatce piersiowej.
W przeciwieństwie do tego, choroba wieńcowa rozwija się, gdy w tętnicach wieńcowych gromadzi się woskowata substancja zwana płytką nazębną, co może skutkować bólem w klatce piersiowej (dławicą piersiową) lub zawałem serca (MI).
Rodzaje bloków serca
Wyróżniamy trzy główne rodzaje bloków serca:
- Blok serca pierwszego stopnia: Cechuje go łagodne opóźnienie w przewodzeniu impulsów elektrycznych, co może prowadzić do pominięcia niektórych uderzeń. Jest to najłagodniejsza forma blokady i zazwyczaj nie wymaga leczenia.
- Blok serca drugiego stopnia: W tym przypadku niektóre impulsy elektryczne nie docierają do serca, co prowadzi do pominięcia uderzeń. Pacjenci mogą doświadczać zawrotów głowy i mogą potrzebować stymulatora.
- Blok trzeciego stopnia: Całkowity blok, w którym impulsy elektryczne nie przemieszczają się między górną a dolną komorą serca. Jest to najpoważniejsza forma blokady, często występująca u pacjentów z chorobami serca.
Przyczyny blokady serca
W zdrowym sercu impulsy elektryczne przeprowadzają sygnały do mięśnia sercowego, powodując jego skurcz. Impulsy te przemieszcza się przez węzeł przedsionkowo-komorowy do niższych komór.
Na tej drodze znajduje się pęczek Hisa, który dzieli się na dwie gałęzie – prawą i lewą. Przewodzą one impulsy elektryczne do komór serca. Uszkodzenie jednej z tych gałęzi może prowadzić do nieskoordynowanych skurczów komorowych oraz zaburzeń rytmu serca.
Zablokowanie sygnału po prawej stronie serca nie jest zazwyczaj poważne, natomiast blok po lewej stronie może wskazywać na większe ryzyko chorób serca.
Objawy blokady serca
Osoby cierpiące na blok serca mogą doświadczać następujących objawów:
- powolne lub nieregularne bicie serca
- duszność
- zawroty głowy i omdlenia
- ból lub dyskomfort w klatce piersiowej
- trudności w wykonywaniu ćwiczeń z powodu niedostatecznego przepływu krwi
Osoby z blokiem serca mogą wyglądać na zdrowe, jednak mogą mieć ukryte problemy kardiologiczne.
Czynniki ryzyka
Najczęstszą przyczyną blokady serca jest bliznowacenie tkanki serca, które następuje z wiekiem. Niektórzy ludzie rodzą się z tą wadą, ale osoby starsze z historią chorób serca są bardziej narażone.
Do czynników zwiększających ryzyko należą:
- kardiomiopatia
- zakrzepica naczyń wieńcowych
- zapalenie mięśnia sercowego
- zapalenie wsierdzia
- blizny po operacjach serca lub zawałach
Ostry blok serca może wystąpić po zawale serca lub operacji, a także jako powikłanie choroby z Lyme.
Diagnoza bloku serca
Lekarz przeprowadza wywiad z pacjentem oraz osłuchuje serce. W zależności od wieku i historii medycznej, może podejrzewać chorobę serca i skierować pacjenta do kardiologa.
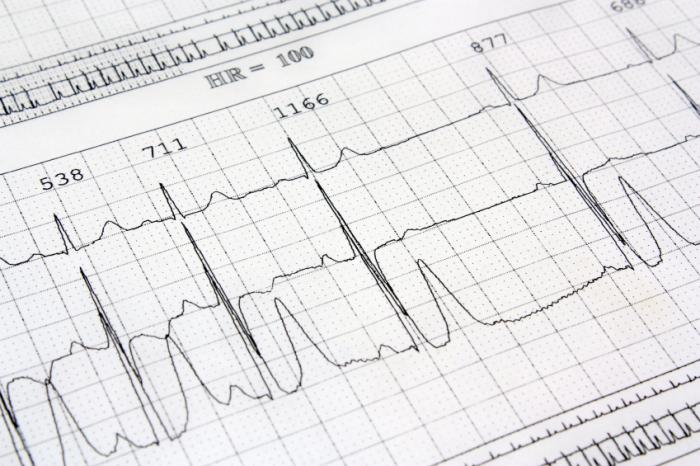
Istnieje wiele testów diagnostycznych dla bloku serca. Najczęściej stosowane to elektrokardiogram (EKG), który rejestruje aktywność serca. Sondy umieszczone na klatce piersiowej pokazują impulsy elektryczne jako fale.
Nieprawidłowości w falach mogą wskazywać na blok serca oraz na to, która gałąź jest uszkodzona.
Taśma Holtera to przenośne urządzenie, które rejestruje bicie serca pacjenta przez 1-2 dni podczas codziennych czynności.
Echokardiogram to badanie ultrasonograficzne, które umożliwia lekarzowi ocenę mięśnia sercowego oraz zastawek.
Test elektrofizjologiczny wykorzystuje impulsy elektryczne do ustalenia przyczyny arytmii oraz jej lokalizacji.
W teście tilt-table pacjent leży na specjalnym stole, który zmienia pozycję, co może wywołać arytmię.
Leczenie bloku serca
Leczenie bloku serca zależy od jego rodzaju i ciężkości. Wiele osób z blokiem odnogi pęczka Hisa nie wymaga leczenia. Jednak należy leczyć wszelkie współistniejące schorzenia, takie jak nadciśnienie.
W przypadku bloku lewej odnogi pęczka Hisa, jeśli wystąpi atak serca, terapia reperfuzyjna może przywrócić przepływ krwi przez zablokowane tętnice. Można to osiągnąć, stosując leki przeciwzakrzepowe, które pomagają rozpuścić skrzepy krwi, zwiększając przepływ krwi do serca, chociaż niosą one ze sobą ryzyko krwawienia.
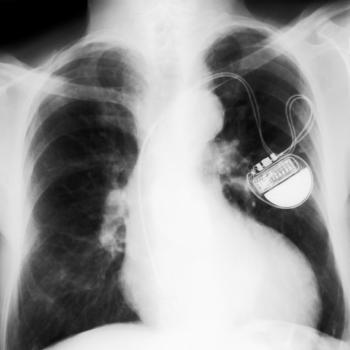
Rozrusznik serca, małe urządzenie zasilane bateryjnie, może być wszczepiony pacjentom z historią omdlenia. Procedura trwa od 1 do 2 godzin i przeprowadzana jest w znieczuleniu miejscowym.
Nowoczesne rozruszniki mogą być dostosowane do generowania impulsu elektrycznego tylko w razie potrzeby, co pozwala na naturalną regulację rytmu serca. Baterie w rozrusznikach mogą działać przez wiele lat.
Rozruszniki serca są odporne na zakłócenia od telefonów komórkowych i urządzeń gospodarstwa domowego, jednak osoby z rozrusznikami nie powinny poddawać się badaniom MRI.
Komplikacje bloku serca
Osoby z blokiem lewej gałęzi mają wyższe ryzyko powikłań niż te z blokiem prawej. Potencjalne komplikacje obejmują:
- arytmię lub nieregularne bicie serca
- bradykardię (niskie tętno)
- niedostateczny skurcz serca
- zatrzymanie akcji serca i niewydolność krążenia
- nagłą śmierć sercową, która może nastąpić w ciągu godziny od wystąpienia objawów
Choć blokada serca nie zawsze jest do uniknięcia, ryzyko wystąpienia choroby serca można zredukować poprzez zdrową dietę, regularną aktywność fizyczną, ograniczenie spożycia alkoholu oraz unikanie palenia tytoniu.
Nowe badania i spojrzenie na blok serca w 2024 roku
W 2024 roku badania nad blokiem serca koncentrują się na zrozumieniu mechanizmów molekularnych i genetycznych, które mogą przyczyniać się do rozwoju tej choroby. Nowe technologie, takie jak monitorowanie rytmu serca za pomocą urządzeń noszonych, pozwalają na wczesne wykrywanie arytmii i blokad, co może poprawić wyniki leczenia.
Dodatkowo, nowe terapie farmakologiczne, w tym innowacyjne leki przeciwzakrzepowe oraz leki poprawiające przewodnictwo elektryczne w sercu, są obecnie badane w kontekście ich skuteczności w redukcji ryzyka związanego z blokiem serca.
Statystyki wskazują, że wczesne interwencje oraz regularna kontrola stanu zdrowia mogą znacząco wpłynąć na jakość życia pacjentów z blokiem serca, co podkreśla znaczenie profilaktyki oraz edukacji zdrowotnej w tej grupie pacjentów.








