Chłoniak to nowotwór układu limfatycznego, który wpływa na rodzaj białych krwinek zwanych limfocytami. Te komórki odgrywają kluczową rolę w walce z infekcjami i utrzymaniu zdrowego układu odpornościowego.
Chłoniak rozwija się w białych ciałkach krwi, a ponieważ krąży w organizmie, ma zdolność rozprzestrzeniania się do różnych części ciała.
Można go spotkać w każdym wieku, ale jest jedną z najczęstszych przyczyn zachorowań na raka wśród dzieci i młodych dorosłych w przedziale wiekowym od 15 do 24 lat. Wiele przypadków chłoniaka jest uleczalnych.
W Stanach Zjednoczonych ryzyko zachorowania na chłoniaka nieziarniczego wynosi około 2,1%, podczas gdy ryzyko chłoniaka Hodgkina to zaledwie 0,2%.
Szybkie fakty dotyczące chłoniaka
Oto kilka kluczowych informacji na temat chłoniaka. Więcej szczegółów znajdziesz w dalszej części artykułu.
- Chłoniak to nowotwór węzłów chłonnych i układu limfatycznego.
- Dwa główne typy to chłoniak Hodgkina oraz chłoniak nieziarniczy, przy czym ten drugi jest najpowszechniejszy.
- Głównym objawem jest zazwyczaj powiększenie węzłów chłonnych, które nie ustępuje, jak to zwykle bywa po infekcji.
- Nie ma znanych metod zapobiegania chłoniakowi, ale wskaźniki przeżycia po leczeniu są obiecujące.
Leczenie
Leczenie chłoniaka zależy od jego rodzaju oraz stadium. Chłoniak o wolno rosnącej naturze może wymagać jedynie obserwacji bez interwencji terapeutycznej.
Jeśli leczenie jest konieczne, może obejmować:
- Terapia biologiczna: stymuluje układ odpornościowy do atakowania komórek nowotworowych, wprowadzając do organizmu żywe mikroorganizmy.
- Terapia przeciwciałowa: syntetyczne przeciwciała są wprowadzane do krwioobiegu w celu zwalczania nowotworowych antygenów.
- Chemioterapia: intensywne leczenie farmakologiczne, którego celem jest zniszczenie komórek rakowych.
- Radioimmunoterapia: podawanie wysoko radioaktywnych dawek bezpośrednio do komórek rakowych B i T.
- Radioterapia: lokalne leczenie, które koncentruje się na niewielkich obszarach zajętych przez nowotwór.
- Przeszczep komórek macierzystych: przywraca uszkodzony szpik kostny po intensywnej chemioterapii lub radioterapii.
- Sterydy: mogą być stosowane w celu leczenia chłoniaka.
- Zabieg chirurgiczny: może być konieczny do usunięcia śledziony lub innych narządów w przypadku ich zajęcia przez nowotwór.
Często wykonuje się operacje w celu uzyskania biopsji.
Objawy
Objawy chłoniaka mogą przypominać objawy chorób wirusowych czy przeziębień, ale utrzymują się dłużej niż zwykle.
Niektórzy pacjenci nie doświadczają żadnych objawów, podczas gdy inni zauważają powiększenie węzłów chłonnych, które występują w różnych częściach ciała, najczęściej w szyi, pachwinie, brzuchu lub pod pachami.
Powiększone węzły są zazwyczaj bezbolesne, ale ból może wystąpić, gdy uciskają one na inne struktury, co może być mylone z bólem pleców.
Węzły chłonne mogą puchnąć podczas powszechnych infekcji, takich jak przeziębienie, ale w przypadku chłoniaka obrzęk nie ustępuje. Ból towarzyszy obrzękowi, jeśli jest spowodowany infekcją.
Mieszanie się objawów może prowadzić do błędnych diagnoz.
Każda osoba z utrzymującym się obrzękiem węzłów powinna skonsultować się z lekarzem.
Inne objawy chłoniaka mogą obejmować:
- utrzymująca się gorączka bez wyraźnej przyczyny
- nocne poty, gorączka i dreszcze
- utrata masy ciała oraz brak apetytu
- niezwykłe swędzenie
- chroniczne zmęczenie lub brak energii
- bóle w węzłach chłonnych po spożyciu alkoholu
Dodatkowe objawy chłoniaka nieziarniczego mogą obejmować:
- utrzymujący się kaszel
- duszność
- ból lub obrzęk brzucha
Ból, osłabienie, paraliż lub inne zaburzenia czucia mogą wystąpić, gdy powiększony węzeł chłonny uciska na nerwy rdzeniowe lub rdzeń kręgowy.
Chłoniak ma tendencję do szybkiego rozprzestrzeniania się z węzłów chłonnych do innych części ciała przez układ limfatyczny. W miarę rozprzestrzeniania się nowotworowych limfocytów do innych tkanek, organizm traci zdolność do zwalczania infekcji.
Przyczyny
Nowotwór pojawia się, gdy dochodzi do niekontrolowanego wzrostu nieprawidłowych komórek, które rozwijają się i rozprzestrzeniają, zamiast umierać, jak w przypadku normalnych komórek.
Układ limfatyczny jest połączony z całym organizmem. Dlatego komórki rakowe mogą łatwo przenikać z pierwotnego miejsca do innych tkanek i narządów, w tym również poza układ limfatyczny.
Chłoniak najczęściej rozprzestrzenia się na wątrobę, szpik kostny lub płuca.
W przypadku chłoniaka Hodgkina nowotwór zazwyczaj atakuje jeden węzeł chłonny po drugim.
Z kolei w przypadku chłoniaka nieziarniczego nowotwory mogą powstawać w różnych węzłach chłonnych, pomijając inne.
Przyczyny chłoniaka wciąż nie są do końca zrozumiałe, ale istnieją pewne czynniki ryzyka.
Czynniki ryzyka
Różne typy chłoniaka mają różne czynniki ryzyka.
Chłoniak nieziarniczy
Czynniki ryzyka dotyczące chłoniaka nieziarniczego obejmują:
- Wiek: Większość chłoniaków występuje u osób w wieku 60 lat i starszych, ale niektóre typy częściej atakują dzieci i młodych dorosłych.
- Płeć: niektóre typy są bardziej powszechne u kobiet, podczas gdy inne częściej występują u mężczyzn.
- Pochodzenie etniczne i lokalizacja: w USA Afroamerykanie oraz osoby pochodzenia azjatyckiego mają niższe ryzyko zachorowania na chłoniaka nieziarniczego niż biali Amerykanie, a choroba ta jest bardziej powszechna w krajach rozwiniętych.
- Chemikalia i promieniowanie: promieniowanie jądrowe oraz niektóre chemikalia stosowane w rolnictwie są powiązane z ryzykiem rozwoju chłoniaka nieziarniczego.
- Niedobór odporności: osoby z osłabionym układem odpornościowym, na przykład z HIV/AIDS lub stosujące leki immunosupresyjne po przeszczepie, są bardziej narażone.
- Choroby autoimmunologiczne: w takich przypadkach układ odpornościowy atakuje własne komórki organizmu. Przykłady to reumatoidalne zapalenie stawów i celiakia.
- Zakażenia: niektóre wirusowe i bakteryjne infekcje, które przekształcają limfocyty, zwiększają ryzyko, na przykład wirus Epsteina-Barra (EBV), który wywołuje mononukleozę.
- Implanty piersi: mogą powodować anaplastyczny chłoniak wielkokomórkowy w tkance piersi.
- Masa ciała i dieta: otyłość jest związana z ryzykiem rozwoju chłoniaka, chociaż potrzeba więcej badań, aby ostatecznie potwierdzić ten związek.
Chłoniak Hodgkina
Czynniki ryzyka chłoniaka Hodgkina obejmują:
- Infekcyjna mononukleoza: zakażenie EBV, które może prowadzić do mononukleozy, zwiększa ryzyko wystąpienia chłoniaka.
- Wiek: osoby w wieku od 20 do 30 lat oraz powyżej 55 roku życia są bardziej zagrożone.
- Płeć: chłoniak Hodgkina jest nieco bardziej powszechny u mężczyzn.
- Lokalizacja: występuje najczęściej w USA, Kanadzie i Europie Północnej, a najrzadziej w Azji.
- Rodzina: jeśli w rodzinie występuje ten stan, ryzyko jest wyższe, szczególnie w przypadku identycznych bliźniaków.
- Status społeczno-ekonomiczny: osoby o wyższym statusie społeczno-ekonomicznym są bardziej narażone.
- Zakażenie HIV: może osłabić układ odpornościowy, zwiększając ryzyko wystąpienia chłoniaka.
Diagnoza
Nie istnieją rutynowe badania przesiewowe w kierunku chłoniaka. Osoby z przewlekłymi objawami wirusowymi powinny zgłosić się do lekarza.
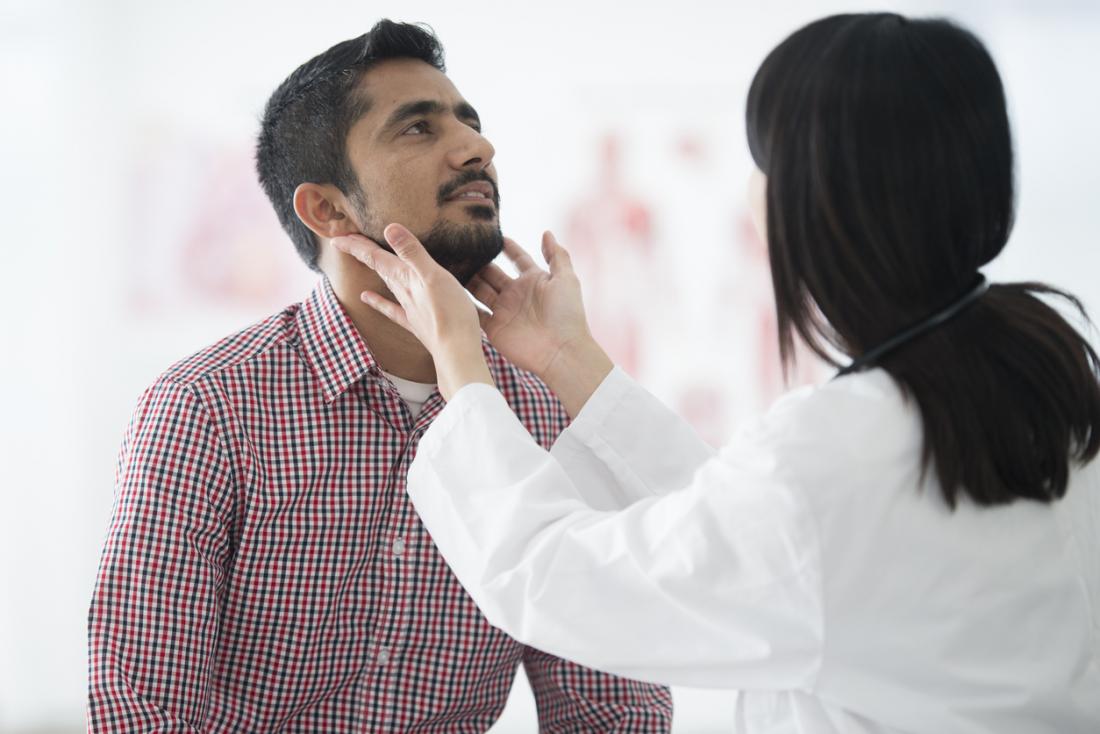
Lekarz przeprowadzi wywiad dotyczący historii medycznej pacjenta oraz jego rodziny i postara się wykluczyć inne schorzenia.
Wykona również badanie fizykalne, w tym ocenę brzucha, szyi, pachwiny i pach, w których mogą występować obrzęki. Zwróci uwagę na objawy infekcji w okolicy węzłów chłonnych, które mogą być przyczyną obrzęków.
Testy na chłoniaka
Badania potwierdzą obecność chłoniaka.
Badania krwi oraz biopsje mogą wykryć obecność chłoniaka i różnicować jego typy.
Biopsja polega na pobraniu próbki tkanki limfatycznej do badania w laboratorium. Chirurg może usunąć całą limfę lub jej część. W niektórych przypadkach można przeprowadzić biopsję przy użyciu igły. Może być wymagane znieczulenie miejscowe, uspokajające lub ogólne.
Biopsje oraz inne testy mogą potwierdzić stadium nowotworu, aby sprawdzić, czy rozprzestrzenił się on na inne części ciała.
Testy obrazowe, takie jak tomografia komputerowa, MRI, RTG klatki piersiowej, brzucha i miednicy, badanie ultrasonograficzne oraz skan PET, są również stosowane.
Można również przeprowadzić punkcję lędźwiową, w której stosuje się długą, cienką igłę do usunięcia i zbadania płynu rdzeniowego w znieczuleniu miejscowym.
Stopień zaawansowania nowotworu zależy od rodzaju, tempa wzrostu i cech komórkowych. W stadium 0 lub I nowotwór jest ograniczony do małego obszaru, podczas gdy w stadium IV rozprzestrzenia się na bardziej odległe narządy.
Chłoniaka można również określić jako łagodny, ograniczony do jednego miejsca, lub agresywny, rozprzestrzeniający się na inne części ciała.
Rodzaje
Nowotwór limfatyczny klasyfikuje się według typu dotkniętych komórek immunologicznych. Dwa główne typy to chłoniak Hodgkina oraz chłoniak nieziarniczy, przy czym istnieje wiele podtypów.
Chłoniak nieziarniczy, najczęstszy typ, wpływa na komórki B oraz T. Stanowi około 90% przypadków chłoniaka i około 4% wszystkich nowotworów w USA.
Klasyczny chłoniak Hodgkina charakteryzuje się obecnością komórek zwanych komórkami Reeda-Sternberga. Inne podtypy wpływają na różne typy komórek.
Perspektywy
W przypadku leczenia, więcej niż 2 na 3 osoby z rozpoznaniem chłoniaka nieziarniczego w stadium I przeżyje co najmniej 5 lat.
Dla pacjentów z chłoniakiem Hodgkina w stadium I, nieco ponad 85% osób, które poddano leczeniu, przetrwa co najmniej 5 lat.
Ważne jest, aby szukać pomocy medycznej w przypadku wystąpienia nietypowych objawów, ponieważ może to prowadzić do wczesnej diagnozy i zwiększa szanse na skuteczne leczenie.
Nowe badania i dane z 2024 roku
W 2024 roku, badania nad chłoniakiem koncentrują się na innowacyjnych terapiach celowanych, które są obiecujące dla pacjentów. Wprowadzenie nowych leków, takich jak inhibitory punktów kontrolnych, zwiększa szanse na skuteczne leczenie chłoniaka, zwłaszcza w przypadkach opornych na standardowe terapie.
Z danych opublikowanych przez American Cancer Society wynika, że wskaźniki przeżycia pacjentów z chłoniakiem nieziarniczym poprawiły się o 5% w ciągu ostatniej dekady, co jest pozytywnym sygnałem dla pacjentów i ich rodzin. Warto również zauważyć, że postępy w diagnostyce, takie jak zastosowanie sztucznej inteligencji w analizie obrazów medycznych, przyczyniają się do wcześniejszego wykrywania choroby.
Statystyki z 2024 roku pokazują, że chorzy na chłoniaka Hodgkina, którzy otrzymują nowoczesne terapie, mają o 10% wyższe szanse na przeżycie pięciu lat w porównaniu do pacjentów leczonych tradycyjnie. Te zmiany w podejściu terapeutycznym dają nadzieję na dalsze postępy w walce z tym nowotworem.








