Zmiany skórne to nieprawidłowe wzrosty na skórze, które często występują u osób zakażonych wirusem HIV. Zgodnie z informacjami przekazanymi przez American Society of Dermatological Surgery, zmiany te mogą przybierać formę guzków, przebarwień lub owrzodzeń.
Osoby żyjące z HIV są bardziej narażone na różne zmiany skórne z wielu powodów. Wirus HIV znacznie osłabia układ odpornościowy, co sprawia, że organizm ma trudności z walką z infekcjami, w tym tymi, które dotyczą skóry. Osoby z obniżoną odpornością mogą być bardziej podatne na infekcje grzybicze, wirusowe lub bakteryjne, a także na rozwój niektórych nowotworów skóry.
W jaki sposób HIV wpływa na skórę?
Według Centrów Kontroli i Zapobiegania Chorobom (CDC), od 2013 roku w Stanach Zjednoczonych żyło około 1,2 miliona osób zakażonych HIV. Choć HIV nie wpływa bezpośrednio na skórę, jego obecność osłabia zdolność organizmu do obrony przed infekcjami, co prowadzi do zwiększenia ryzyka wystąpienia różnych problemów zdrowotnych, w tym chorób skóry.
Infekcje skórne u osób z HIV często określa się mianem infekcji oportunistycznych. Niektóre wirusy i bakterie, które nie wywołują choroby u osób z prawidłowym układem odpornościowym, mogą być groźne dla osób z osłabioną odpornością. Ponadto zmiany skórne mogą rozwijać się jako efekt uboczny stosowanych leków antywirusowych.
Nasilenie zmian skórnych bywa różne. W niektórych przypadkach dotyczy to jedynie niewielkiej powierzchni skóry, podczas gdy w innych może wystąpić wiele zmian jednocześnie.
Limfocyty to białe krwinki, które odgrywają kluczową rolę w walce z infekcjami. Badanie CD4 mierzy ich liczbę w organizmie. Im niższa liczba CD4, tym większe ryzyko rozwoju zmian skórnych. Z kolei wyższy poziom CD4 oznacza lepszą zdolność organizmu do obrony przed infekcjami, w tym skórnymi.
Należy jednak pamiętać, że osoby niezakażone HIV również mogą doświadczać różnych zmian skórnych. Posiadanie pewnych zmian skórnych nie jest jednoznaczne z zakażeniem wirusem HIV.
Lista typowych zmian skórnych wirusa HIV
U osób zakażonych wirusem HIV często rozwijają się różne zmiany skórne. Należą do nich:
Liszajec pęcherzowy
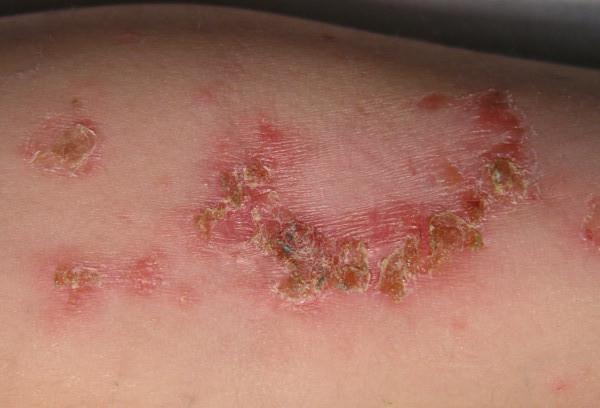
Liszajec pęcherzowy objawia się niewielkimi, pęcherzowymi uszkodzeniami, które mogą pękać, pozostawiając żółtą skorupę. Zmiany te mogą wystąpić w dowolnym miejscu na ciele, ale najczęściej pojawiają się na ramionach, nogach i tułowiu. W większości przypadków pęcherzowe zmiany nie przenikają głębiej, a zakażenie bakteriami jest jedną z najczęstszych przyczyn zmian u osób zakażonych HIV.
Leczenie łagodnych zakażeń może obejmować stosowanie maści antybiotykowej. W przypadku cięższych infekcji konieczne może być wdrożenie doustnych antybiotyków. Codzienne mycie obszaru środkiem nadtlenkowym benzoilu może pomóc w wysuszeniu i usunięciu zmian chorobowych po ich pęknięciu.
Brodawki wirusa brodawczaka ludzkiego (HPV)
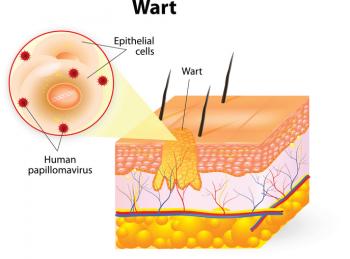
Brodawki HPV to małe, mięsiste guzki, które mogą także rozwijać się u osób z HPV, ale bez HIV. Stan ten może nasilać się u osób z HIV z bardzo niską liczbą CD4. Leczenie obejmuje krioterapię z użyciem ciekłego azotu, która zamraża brodawki.
To leczenie jest skuteczne zarówno u osób z prawidłowym funkcjonowaniem układu odpornościowego, jak i tych z HIV, chociaż może być mniej efektywne u osób z osłabionym układem odpornościowym.
Mięsak Kaposiego
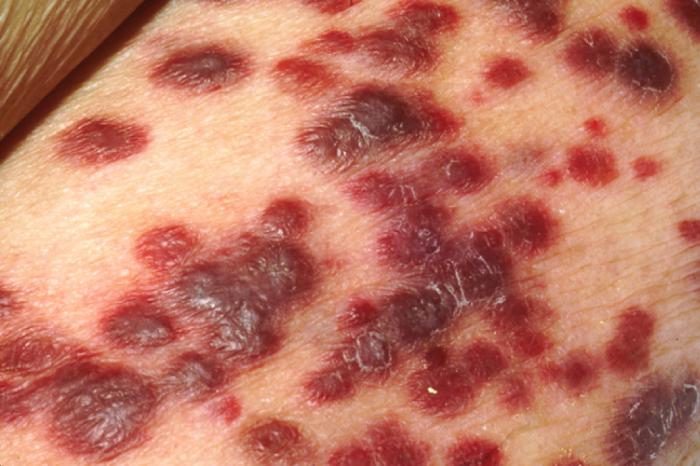
Mięsak Kaposiego to rodzaj nowotworu, który powoduje zmiany skórne o czerwonym, brązowym lub purpurowym zabarwieniu. Zmiany te najczęściej mają postać plam lub guzków i mogą również wpływać na inne narządy, takie jak wątroba i płuca. Zazwyczaj stan ten rozwija się, gdy liczba komórek CD4 jest niska, co wskazuje na znaczne osłabienie układu immunologicznego.
Jeśli u osoby z HIV zostanie zdiagnozowany mięsak Kaposiego, zazwyczaj oznacza to, że rozwinęła ona AIDS. Leczenie może obejmować terapię miejscową, chirurgię, krioterapię czy terapię retinoidami. W przypadku bardziej zaawansowanego stanu może być konieczne wprowadzenie chemioterapii, radioterapii lub immunoterapii.
Zmiany opryszczkowe
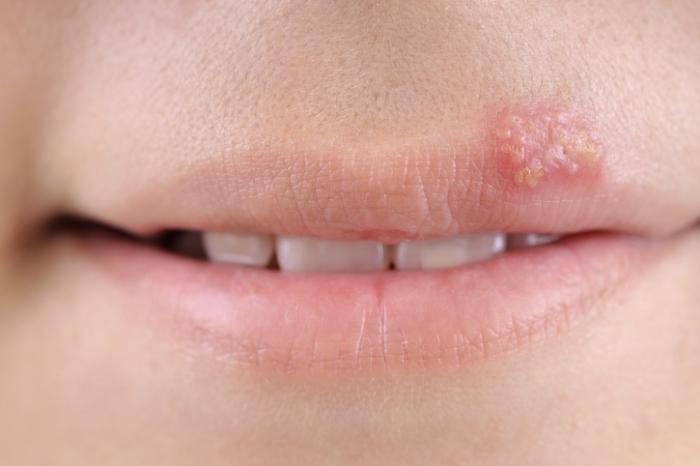
Zmiany skórne wywołane wirusem opryszczki pospolitej objawiają się małymi pęcherzami, które mogą pękać i ulegać stłuczeniu. Blistry goją się zwykle w ciągu 7-10 dni. Osoby z wirusem HIV mogą doświadczać nawracających zmian opryszczkowych.
Leczenie zmian opryszczkowych zazwyczaj obejmuje acyklowir, który jest lekiem stosowanym doustnie i jest skuteczne niezależnie od statusu HIV pacjenta.
Molluscum contagiosum
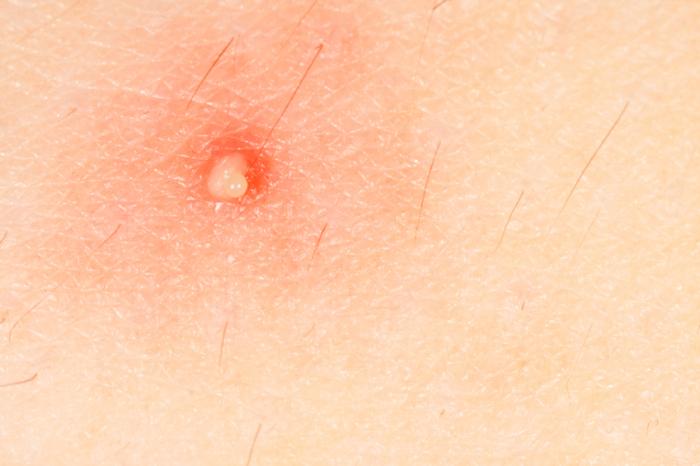
Molluscum contagiosum charakteryzuje się występowaniem gładkich, cielistych lub różowych guzków na skórze. Infekcja wirusowa może prowadzić do powstania ponad 100 zmian u osób z HIV lub AIDS, a chociaż zwykle nie są one bolesne, leczenie może być zalecane.
Wirus rozprzestrzenia się przez kontakt skórny z osobą zakażoną lub poprzez dotyk tych samych przedmiotów. Leczenie może obejmować stosowanie leków na skórę, krioterapię lub laseroterapię w celu usunięcia zmian.
Prurigo nodularis
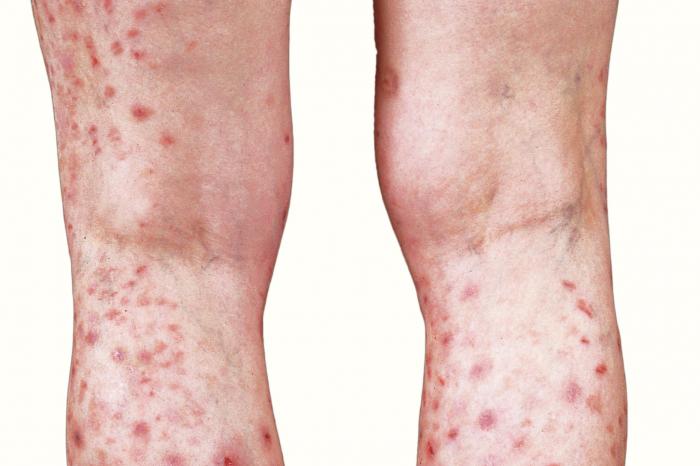
Prurigo nodularis to schorzenie skóry, które powoduje twarde, swędzące zmiany. Chociaż może wystąpić u każdego, jest znacznie częstsze u osób z osłabionym układem odpornościowym. Intensywne swędzenie może prowadzić do drapania, co z kolei może powodować ból i stan zapalny skóry.
Leczenie prurigo nodularis często opiera się na stosowaniu miejscowych sterydów w celu zmniejszenia stanu zapalnego, a w niektórych przypadkach skuteczna może być również krioterapia.
Diagnoza
Po przeprowadzeniu wywiadu i zbadaniu zmian dermatolog może często postawić diagnozę. W niektórych przypadkach może być konieczne wykonanie biopsji skóry, polegającej na pobraniu próbki zmian do badania mikroskopowego. Biopsja nie leczy zmian skórnych, ale pomaga zidentyfikować ich przyczyny, co pozwala na wdrożenie odpowiedniego leczenia.
Osoby z HIV, u których rozwijają się zmiany skórne, powinny rozważyć wizytę u lekarza. Niektóre zmiany mogą nie ustąpić bez interwencji medycznej, a ich nasilenie może utrudniać skuteczne leczenie.
Zapobieganie i prognozy
Chociaż leczenie zmian skórnych może się różnić, często jest podobne dla osób z HIV i tych bez zakażenia. Czas potrzebny na wyleczenie zmian skórnych zależy od ich przyczyny. Infekcje skórne, które rozwijają się u osób z wirusem HIV, mogą wymagać dłuższego leczenia, co zależy od stopnia osłabienia układu odpornościowego.
Choć nie zawsze można zapobiec wszystkim zmianom skórnym u osób zakażonych HIV, istnieją działania, które mogą pomóc zmniejszyć ryzyko ich wystąpienia. Wiele infekcji wywołujących zmiany skórne ma charakter oportunistyczny, dlatego ważne jest, aby dbać o układ odpornościowy.
Regularne przyjmowanie leków przeciwwirusowych może zwiększać liczbę komórek CD4, co pomaga w ochronie przed infekcjami. Odpowiednie odżywianie, odpoczynek oraz aktywność fizyczna również odgrywają kluczową rolę w utrzymaniu zdrowego układu immunologicznego.
Nowe badania i wnioski z 2024 roku
W 2024 roku, badania nad wpływem HIV na zdrowie skóry przyniosły nowe informacje, które są istotne dla pacjentów oraz lekarzy. Przykładowo, badania wykazały, że regularne monitorowanie poziomu CD4 oraz wczesna interwencja w przypadku zmian skórnych mogą znacząco wpłynąć na poprawę jakości życia osób zakażonych wirusem HIV.
Nowe terapie, takie jak stosowanie immunomodulatorów, pokazują obiecujące wyniki w leczeniu zmian skórnych u pacjentów z HIV. Warto również zauważyć, że postępy w terapii antywirusowej przyczyniły się do wzrostu liczby osób z wyższym poziomem CD4, co zmniejsza ryzyko wystąpienia poważnych zmian skórnych.
Statystyki z 2024 roku pokazują, że osoby przestrzegające terapii antywirusowej oraz prowadzące zdrowy styl życia mają znacznie mniejsze ryzyko wystąpienia infekcji skórnych. Dlatego tak ważne jest, aby pacjenci z HIV regularnie konsultowali się z lekarzami i stosowali się do zaleceń dotyczących zdrowego stylu życia.
Podsumowując, świadomość na temat wpływu HIV na skórę oraz dostępność nowoczesnych metod leczenia mogą pomóc w skuteczniejszym zarządzaniu zdrowiem osób zakażonych tym wirusem.








