Gruźlica jest chorobą zakaźną, która najczęściej atakuje płuca. W skali globalnej, w porównaniu do innych chorób wywoływanych przez pojedyncze czynniki zakaźne, gruźlica jest drugim co do wielkości zabójcą.
W 2015 roku z powodu tej choroby zmarło 1,8 miliona osób, a 10,4 miliona zachorowało.
W XVIII i XIX wieku epidemia gruźlicy szalała w całej Europie oraz Ameryce Północnej, zanim niemiecki mikrobiolog Robert Koch odkrył drobnoustrojowe przyczyny gruźlicy w 1882 roku.
Po odkryciu Kocha, rozwój szczepionek oraz skuteczne leczenie farmakologiczne doprowadziły do przekonania, że choroba została niemal całkowicie pokonana. Rzeczywiście, w pewnym momencie Organizacja Narodów Zjednoczonych przewidziała, że gruźlica (TB) zostanie wyeliminowana na całym świecie do 2025 roku.
Niemniej jednak w połowie lat 80. XX wieku przypadki TB zaczęły rosnąć na całym świecie, co doprowadziło do ogłoszenia przez Światową Organizację Zdrowia (WHO) w 1993 roku, że gruźlica jest globalną sytuacją kryzysową – pierwszy raz, gdy choroba została określona w ten sposób.
Szybkie fakty na temat gruźlicy
Oto kilka kluczowych punktów dotyczących gruźlicy. Więcej szczegółów i dodatkowe informacje znajdują się w głównym artykule.
- Światowa Organizacja Zdrowia szacuje, że 9 milionów ludzi rocznie choruje na gruźlicę, a 3 miliony z tych «brakujących» przypadków nie są wykrywane przez systemy opieki zdrowotnej.
- Gruźlica jest jedną z trzech głównych przyczyn śmierci kobiet w wieku od 15 do 44 lat.
- Objawy gruźlicy (kaszel, gorączka, nocne poty, utrata masy ciała itp.) mogą być łagodne przez wiele miesięcy, a osoby chore na gruźlicę mogą zarazić 10-15 innych ludzi przez bliski kontakt w ciągu roku.
- TB jest patogenem przenoszonym drogą powietrzną, co oznacza, że bakterie powodujące gruźlicę mogą rozprzestrzeniać się w powietrzu z osoby na osobę.
Czym jest gruźlica?
Lekarze rozróżniają dwa typy zakażenia gruźlicą: utajoną i aktywną.
Latent TB – bakterie pozostają w ciele w stanie nieaktywnym. Nie powodują żadnych objawów i nie są zakaźne, ale mogą stać się aktywne.
Aktywna TB – bakterie wywołują objawy i mogą być przekazywane innym.
Uważa się, że około jedna trzecia światowej populacji cierpi na utajoną gruźlicę. Istnieje 10 procent szans na to, że utajona TB stanie się aktywna, ale ryzyko to jest znacznie większe u ludzi z upośledzonym systemem immunologicznym, tj. osób żyjących z HIV, niedożywionych lub palących.
Gruźlica dotyka wszystkich grup wiekowych i wszystkich części świata. Jednak choroba szczególnie dotyka młodych ludzi oraz mieszkańców krajów rozwijających się. W 2012 roku 80 procent zgłoszonych przypadków gruźlicy miało miejsce w zaledwie 22 krajach.
Rozpoznanie gruźlicy
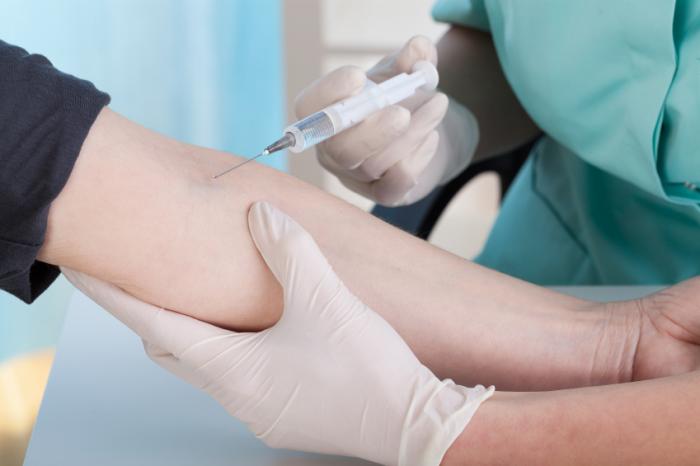
Aby zdiagnozować gruźlicę, lekarz użyje stetoskopu do słuchania płuc i sprawdzenia obrzęku w węzłach chłonnych. Będą również pytać o objawy i historię medyczną pacjenta, a także oceniać ryzyko narażenia na gruźlicę.
Najczęstszym testem diagnostycznym na gruźlicę jest test skórny, w którym niewielka iniekcja tuberkuliny PPD, ekstraktu z bakterii TB, jest wykonywana tuż pod wewnętrznym przedramieniem.
Miejsce wstrzyknięcia powinno być sprawdzone po 2-3 dniach, a jeśli twardy, czerwony guzek spuchnie do określonej wielkości, wówczas prawdopodobnie występuje gruźlica.
Niestety, test skórny nie jest w 100% dokładny i znane są przypadki błędnych odczytów dodatnich i ujemnych.
Istnieją jednak inne testy dostępne do zdiagnozowania TB. Badania krwi, prześwietlenia klatki piersiowej i testy plwociny można wykorzystać do zbadania obecności bakterii TB i można je stosować równolegle z testem skórnym.
MDR-TB jest trudniejsza do zdiagnozowania niż zwykła gruźlica. Zdiagnozowanie zwykłej gruźlicy u dzieci również bywa wyzwaniem.
Leczenie gruźlicy
Większość przypadków gruźlicy można skutecznie leczyć, gdy właściwe leki są dostępne i stosowane zgodnie z zaleceniami. Dokładny rodzaj i długość leczenia antybiotykami zależą od wieku pacjenta, ogólnego stanu zdrowia, potencjalnej oporności na leki oraz lokalizacji infekcji (np. płuca, mózg, nerki).
Osoby z utajoną gruźlicą mogą potrzebować tylko jednego rodzaju antybiotyków TB, podczas gdy osoby z aktywną TB (szczególnie MDR-TB) często wymagają wielolekowej terapii.
Antybiotyki są zazwyczaj wymagane przez stosunkowo długi czas. Standardowy czas trwania kursu antybiotyków TB wynosi około 6 miesięcy.
Leki przeciwgruźlicze mogą być toksyczne dla wątroby, a chociaż działania niepożądane występują rzadko, gdy się pojawiają, mogą być poważne. Potencjalne skutki uboczne należy zgłaszać lekarzowi i obejmują:
- Ciemny mocz
- Gorączka
- Żółtaczka
- Utrata apetytu
- Nudności i wymioty
Ważne jest, aby zakończyć cały przebieg leczenia, nawet jeśli objawy gruźlicy ustąpiły. Jakiekolwiek bakterie, które przeżyły terapię, mogą stać się odporne na przepisane leki, co może prowadzić do rozwoju MDR-TB w przyszłości.
Zalecane może być także leczenie bezpośrednie (DOT), polegające na tym, że pracownik opieki zdrowotnej podaje lek TB, aby zapewnić, że przebieg leczenia zostanie zakończony.
Co powoduje gruźlicę?
Gruźlicę wywołuje bakteria. Rozprzestrzenia się w powietrzu, gdy osoba z TB (której płuca są dotknięte) kaszle, kicha, pluje, śmieje się lub mówi.
TB jest zaraźliwa, ale nie jest łatwo ją złapać. Szanse na złapanie TB od kogoś, z kim mieszkasz lub pracujesz, są znacznie wyższe niż od nieznajomego. Większość osób z aktywną TB, które otrzymały odpowiednie leczenie przez co najmniej 2 tygodnie, nie jest już zakaźna.
W ciągu ostatnich lat, odkąd zaczęto stosować antybiotyki w walce z gruźlicą, niektóre szczepy stały się oporne na leki. Oporność wielolekowa TB (MDR-TB) powstaje, gdy antybiotyk nie zabija wszystkich bakterii, a te, które przeżyły, rozwijają oporność na ten antybiotyk, a często także inne.
MDR-TB jest uleczalna, ale wymaga stosowania bardzo specyficznych leków przeciw TB, które często są ograniczone lub trudno dostępne. W 2012 roku około 450 000 osób rozwinęło MDR-TB.
Zapobieganie gruźlicy

Można podjąć kilka ogólnych środków, aby zapobiec rozprzestrzenianiu się aktywnej TB.
Unikanie kontaktu z osobami zakażonymi poprzez niechodzenie do szkoły lub pracy lub spanie w tym samym pomieszczeniu co ktoś, pomoże zminimalizować ryzyko przeniesienia zarazków na inne osoby.
Noszenie maski, zakrywanie ust oraz wentylacja pomieszczeń również mogą ograniczać rozprzestrzenianie się bakterii.
Szczepienie TB
W niektórych krajach szczepionki BCG są podawane dzieciom w celu ochrony przed gruźlicą. Nie jest to zalecane do powszechnego stosowania w USA, ponieważ nie jest skuteczne u dorosłych i może negatywnie wpływać na wyniki diagnozowania testów skórnych.
Najważniejszą rzeczą do zrobienia jest ukończenie całych kursów leków, gdy są przepisane. Bakterie MDR-TB są znacznie bardziej zabójcze niż zwykłe bakterie TB. Niektóre przypadki MDR-TB wymagają intensywnych kursów chemioterapii, które mogą być kosztowne i prowadzić do poważnych działań niepożądanych u pacjentów.
Czynniki ryzyka
Osoby z upośledzonym układem odpornościowym są najbardziej narażone na rozwój aktywnej gruźlicy. Na przykład HIV hamuje układ odpornościowy, co utrudnia organizmowi kontrolę bakterii TB. Ludzie zakażeni wirusem HIV i gruźlicą mają około 20-30 procent wyższe ryzyko rozwoju aktywnej TB w porównaniu do osób, które nie mają HIV.
Stwierdzono również, że palenie tytoniu zwiększa ryzyko rozwoju aktywnej TB. Około 8 procent przypadków gruźlicy na całym świecie wiąże się z używaniem tytoniu.
Osoby z poniższymi schorzeniami mają zwiększone ryzyko:
- cukrzyca
- niektóre nowotwory
- niedożywienie
- choroby nerek
Ponadto, osoby poddawane terapii przeciwnowotworowej, dzieci oraz osoby starsze, a także osoby nadużywające narkotyków są bardziej narażone.
Podróż do niektórych krajów, w których gruźlica jest bardziej powszechna, również zwiększa ryzyko.
Kraje o wyższych odsetkach gruźlicy
Następujące kraje mają najwyższe wskaźniki TB na całym świecie:
- Afryka – w szczególności Afryka Zachodnia i Afryka Subsaharyjska
- Afganistan
- Azja Południowo-Wschodnia: w tym Pakistan, Indie, Bangladesz i Indonezja
- Chiny
- Rosja
- Ameryka Południowa
- Region zachodniego Pacyfiku – w tym Filipiny, Kambodża i Wietnam
Komplikacje
Nieleczona gruźlica może być śmiertelna. Choć wpływa głównie na płuca, może również rozprzestrzeniać się przez krew, powodując powikłania, takie jak:
- Zapalenie opon mózgowych: obrzęk błon pokrywających mózg.
- Ból kręgosłupa.
- Uszkodzenie stawów.
- Uszkodzenie wątroby lub nerek.
- Zaburzenia serca: to jest rzadsze.
Perspektywy
Na szczęście, przy odpowiednim leczeniu, zdecydowana większość przypadków gruźlicy jest uleczalna. Liczba przypadków gruźlicy zmniejszyła się w Stanach Zjednoczonych od 1993 roku, ale choroba nadal stanowi problem.
Bez odpowiedniego leczenia umrze nawet dwie trzecie osób chorych na gruźlicę.
Objawy gruźlicy
Podczas gdy utajona TB jest bezobjawowa, objawy aktywnej TB obejmują:
- Kaszel, czasami ze śluzem lub krwią
- Dreszcze
- Zmęczenie
- Gorączka
- Utrata masy ciała
- Utrata apetytu
- Nocne poty
Gruźlica zazwyczaj atakuje płuca, ale może również wpływać na inne części ciała. Gdy gruźlica występuje poza płucami, objawy zmieniają się odpowiednio. Bez leczenia gruźlica może przenosić się do innych części ciała przez krwiobieg:
- TB infekujące kości może prowadzić do bólu kręgosłupa i uszkodzenia stawów.
- Zakażenie gruźlicy mózgu może spowodować zapalenie opon mózgowych.
- Zakażenie gruźlicy w wątrobie i nerkach może zaburzać ich funkcje filtracji odpadów i prowadzić do krwi w moczu.
- Zakażenie serca przez gruźlicę może osłabić zdolność serca do pompowania krwi, co prowadzi do stanu zwanego tamponadą sercową, który może być śmiertelny.
Nowe badania i aktualne dane na temat gruźlicy (2024)
W 2024 roku obserwujemy znaczący wzrost zainteresowania badaniami nad gruźlicą oraz innowacyjnymi metodami leczenia. Z danych WHO wynika, że liczba przypadków gruźlicy wciąż pozostaje na wysokim poziomie, zwłaszcza w krajach o niskim dochodzie. Warto podkreślić, że postęp technologiczny w diagnostyce, jak np. testy genotypowe, pozwolił na szybsze i dokładniejsze wykrywanie infekcji.
Najnowsze badania pokazują, że skuteczność szczepionki BCG, choć ograniczona, może być wspomagana przez nowe terapie, takie jak immunoterapia. W 2024 roku badania kliniczne nad nowymi kombinacjami leków wykazują obiecujące wyniki w leczeniu MDR-TB, co otwiera nowe możliwości terapeutyczne dla pacjentów z oporną na leczenie gruźlicą.
Dodatkowo, analiza danych epidemiologicznych ujawnia, że czynniki społeczne, takie jak ubóstwo, dostęp do opieki zdrowotnej oraz edukacja na temat choroby, mają kluczowe znaczenie w walce z rozprzestrzenianiem się gruźlicy. Programy zdrowotne, które skupiają się na edukacji i prewencji, są coraz bardziej doceniane w kontekście globalnych wysiłków na rzecz eliminacji tej choroby.
Wnioski z badań wskazują, że aby skutecznie walczyć z gruźlicą, potrzebujemy zintegrowanego podejścia, które łączy diagnostykę, leczenie, a także działania prewencyjne, aby zredukować ryzyko zakażeń i poprawić jakość życia pacjentów.








