Restrykcyjna choroba płuc to termin odnoszący się do grupy schorzeń płucnych, które ograniczają ich zdolność do pełnego rozprężania się powietrzem. To istotne ograniczenie może znacząco utrudniać oddychanie i obniżać jakość życia pacjentów.
Wiele form restrykcyjnej choroby płuc ma charakter progresywny, co oznacza, że z czasem objawy mogą się nasilać. Warto jednak zauważyć, że niektóre przyczyny tych schorzeń mogą być odwracalne, co stwarza nadzieję na poprawę stanu zdrowia.
Leczenie restrykcyjnej choroby płuc koncentruje się na identyfikacji i eliminacji przyczyn, poprawie jakości życia pacjentów, spowolnieniu postępu schorzenia oraz zapobieganiu powikłaniom.
Restrykcyjne opcje leczenia chorób płuc

Najważniejszym działaniem w leczeniu restrykcyjnej choroby płuc jest terapia tlenowa, która wspomaga pacjentów w uzyskaniu odpowiedniej ilości tlenu, nawet gdy ich płuca nie są w stanie w pełni się rozprężyć.
Niektórzy pacjenci potrzebują tlenu tylko w nocy lub po wysiłku, inni zaś korzystają z niego przez cały czas. Terapia tlenowa może być bezpieczna, o ile jest stosowana zgodnie z zaleceniami, jednak mogą wystąpić pewne działania niepożądane, takie jak:
- bóle głowy
- zmęczenie
- podrażnienie skóry
- suchość w nosie i gardle
W rzadkich przypadkach, nadmiar tlenu może prowadzić do jego przedawkowania. Ponadto, ponieważ tlen jest substancją łatwopalną, pacjenci stosujący tlenoterapię muszą przestrzegać zasad bezpieczeństwa, aby zminimalizować ryzyko pożaru.
Istnieją również inne opcje terapeutyczne, zależnie od przyczyny restrykcyjnej choroby płuc. Na przykład, pacjent z chorobą skoliozy, która ogranicza pojemność płuc, powinien najpierw leczyć skoliozę, aby uzyskać poprawę.
W przypadku restrykcyjnej choroby płuc spowodowanej problemami z płucami, mogą być zastosowane następujące terapie:
Leki
Kortykosteroidy, takie jak prednizon, są często stosowane w celu tłumienia układu odpornościowego, co przyczynia się do zmniejszenia stanu zapalnego oraz spowolnienia procesu zwłóknienia płuc i sarkoidozy. Należy jednak pamiętać, że stosowanie steroidów wiąże się z ryzykiem wystąpienia działań niepożądanych, takich jak:
- zmiany nastroju i zachowania
- zawroty głowy
- przybranie na wadze
- duszność
- zmiany w myśleniu
Odpowiednia dawka i czas trwania leczenia kortykosteroidami zależą od ciężkości schorzenia i indywidualnych potrzeb pacjenta.
Lekarze nieustannie prowadzą badania nad alternatywnymi lekami, które mogłyby leczyć restrykcyjną chorobę płuc z mniejszą liczbą skutków ubocznych. Na przykład, azatiopryna, która hamuje działanie układu immunologicznego, pomogła niektórym pacjentom, choć wyniki badań są wciąż niejednoznaczne.
Mykofenolan mofetylu może regulować układ odpornościowy, co sprzyja poprawie objawów zwłóknienia płuc, sarkoidozy oraz niektórych chorób autoimmunologicznych.
Metotreksat, który także hamuje układ odpornościowy, może być skuteczny w leczeniu zapalnych form restrykcyjnej choroby płuc, takich jak sarkoidoza.
Dodatkowo, inne leki, w tym leki przeciwzapalne, inhibitory pompy protonowej oraz leki przeciwbólowe, mogą być pomocne. Wybór odpowiedniego leku zależy od konkretnej przyczyny choroby oraz ogólnego stanu zdrowia pacjenta, ponieważ wiele z tych substancji może wywoływać poważne skutki uboczne.
Chemoterapia
Chemioterapia może być skuteczna w redukcji stanu zapalnego wywołanego przez restrykcyjną chorobę płuc, taką jak zwłóknienie płuc. Należy jednak pamiętać, że chemioterapia prowadzi do uszkodzenia także zdrowych komórek, a efekty uboczne, takie jak nudności, wypadanie włosów czy osłabienie układu odpornościowego, mogą być znaczne.
Badania sugerują również, że może istnieć związek między chemioterapią a uszkodzeniem płuc, co sprawia, że przed rozpoczęciem takiego leczenia należy dokładnie rozważyć potencjalne korzyści i ryzyko.
Terapia respiratora
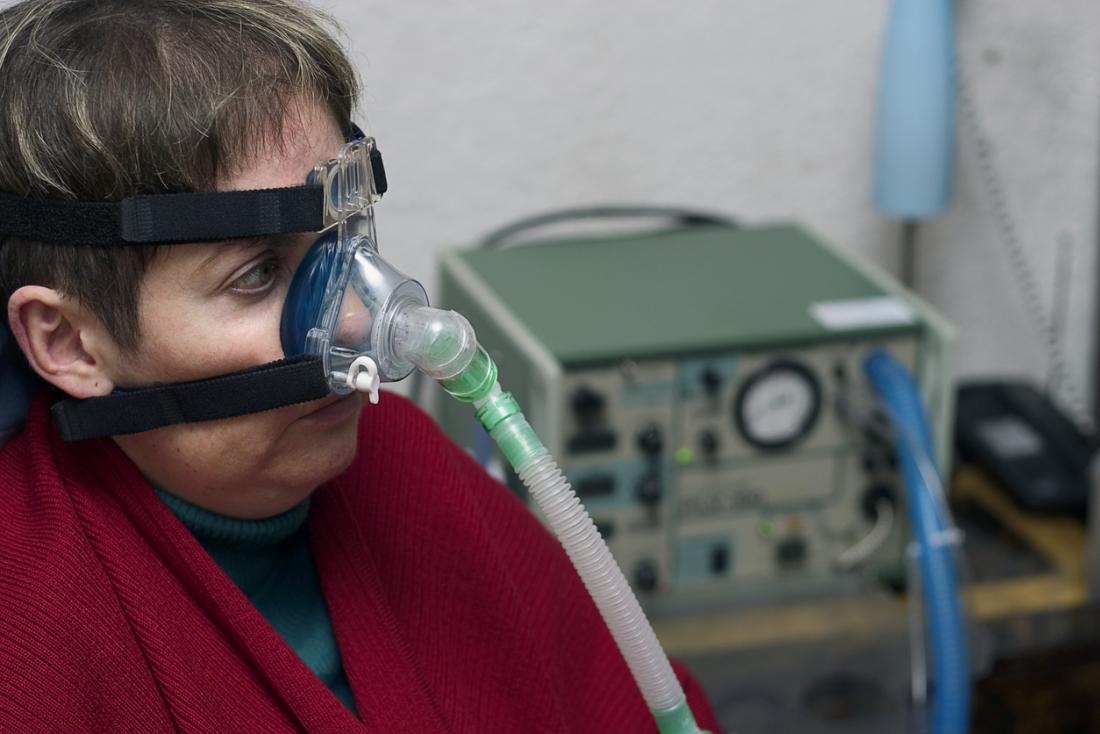
Respirator to urządzenie, które wspomaga pacjentów w przyjmowaniu tlenu. W przeciwieństwie do terapii tlenowej podawanej przez nos, respirator używa rurki w gardle lub maski wysokociśnieniowej, aby wspierać oddychanie. Osoby z zaawansowaną restrykcyjną chorobą płuc mogą wymagać takiej formy wsparcia.
Dla niektórych pacjentów korzystanie z respiratora może być ryzykowne lub niewłaściwe, dlatego w skrajnych przypadkach stosuje się alternatywę, znaną jako pozaustrojowa oksygenacja membranowa (ECMO), która dostarcza tlen bezpośrednio do krwi.
Podczas ECMO lekarz pobiera krew z dużej żyły, przepompowuje ją przez membranę, która wzbogaca ją w tlen, a następnie wprowadza z powrotem do organizmu.
ECMO wymaga hospitalizacji, może prowadzić do poważnych powikłań i jest stosowane tylko u osób z ciężką chorobą, które nie mogą korzystać z bardziej konwencjonalnych terapii.
Przeszczep płuc
Podczas przeszczepu płuc lekarz usuwa uszkodzone płuco i zastępuje je zdrowym. Rozważenie przeszczepu płuc jest opcją dla pacjentów, którzy nie odczuli poprawy po innych terapiach, jednak muszą być wystarczająco zdrowi, by poddać się operacji.
Przeszczepy płuc mogą dać szansę na zdrowsze i dłuższe życie, ale niosą ze sobą ryzyko poważnych komplikacji, takich jak odrzucenie przeszczepu. Po przeszczepie pacjent musi przyjmować leki immunosupresyjne, co zwiększa ryzyko infekcji. W związku z tym, biorcy przeszczepów są często ściśle monitorowani w szpitalu przez kilka tygodni.
Terapia komórkami macierzystymi
Terapia komórkami macierzystymi jest wciąż w fazie eksperymentalnej, ale dla niektórych pacjentów z restrykcyjną chorobą płuc może stanowić szansę na dłuższe życie. W trakcie tej terapii lekarz wstrzykuje płucom komórki macierzyste, które mają zdolność różnicowania się w komórki płucne.
Dotychczasowe badania nie potwierdziły jeszcze skuteczności ani bezpieczeństwa terapii komórkami macierzystymi. Osoby zainteresowane tą formą leczenia mogą wziąć udział w badaniach klinicznych, które oferują monitorowane terapie.
Badania kliniczne
Leczenie restrykcyjnej choroby płuc nieustannie się rozwija. Niektórzy pacjenci z objawami mogą kwalifikować się do uczestnictwa w badaniach klinicznych. Choć nie ma gwarancji, że nowe leki będą skuteczne, wiele badań klinicznych przyczyniło się do poprawy stanu zdrowia pacjentów.
Zmiany stylu życia
Wprowadzenie zmian w stylu życia może mieć pozytywny wpływ na zdrowie. Programy rehabilitacji płucnej pomagają pacjentom lepiej zrozumieć swoje potrzeby tlenowe i skuteczniej oddychać. Tego rodzaju wsparcie może znacznie poprawić jakość życia.
Niektórzy pacjenci zauważają, że zmiany w diecie, takie jak spożywanie mniejszych posiłków, przynoszą ulgę w przypadku niektórych restrykcyjnych chorób płuc, jak zwłóknienie płuc. Dodatkowo, osoby z ograniczeniami płuc wynikającymi z otyłości mogą zauważyć korzyści z utraty wagi.
Rodzaje restrykcyjnej choroby płuc
Restrykcyjne choroby płuc dzielą się na dwie główne kategorie: wewnętrzne ograniczenia płuc oraz zewnętrzne ograniczenia płuc.
Wewnętrzna restrykcyjna choroba płuc
Wewnętrzna restrykcyjna choroba płuc jest spowodowana problemami w samych płucach. Do najczęstszych schorzeń związanych z wewnętrzną restrykcyjną chorobą płuc należą:
- Śródmiąższowa choroba płuc: Grupa ponad 100 chorób tkanki płucnej.
- Zwłóknienie płuc: Blizny w płucach, które ograniczają ich rozprężanie.
- Sarkoidoza: Choroba, w której komórki zapalne mogą uszkadzać tkanki płucne.
- Pneumokonioza: Uszkodzenie płuc spowodowane wdychaniem drobnych cząstek, takich jak pył.
Zewnętrzna restrykcyjna choroba płuc
Zewnętrzne czynniki powodują ograniczenia płuc, wywierając nacisk na nie i utrudniając ich rozwój. Do przyczyn zewnętrznej restrykcyjnej choroby płuc należą:
- otyłość
- skolioza
- nagromadzenie płynów wokół płuc
- niektóre choroby autoimmunologiczne, takie jak miastenia gravis
- niektóre choroby nerwowo-mięśniowe, takie jak dystrofia mięśniowa
Restrykcyjna vs. obturacyjna choroba płuc

Większość przewlekłych chorób płuc klasyfikowana jest jako restrykcyjna lub obturacyjna. Restrykcyjne choroby płuc utrudniają pełne rozprężenie płuc, co sprawia, że wdychanie powietrza staje się trudniejsze. Z kolei obturacyjne choroby płuc zakłócają proces wydychania powietrza. Przykłady to przewlekła obturacyjna choroba płuc (POChP), astma oraz rozstrzenie oskrzeli.
Objawy obu tych grup schorzeń są podobne i obejmują:
- przewlekły kaszel
- duszność
- zawroty głowy
- wyczerpanie
- utrata masy ciała
- kaszel z krwią lub białą plwociną
- ból w klatce piersiowej
Istnieją istotne różnice między obturacyjnymi i restrykcyjnymi chorobami płuc, które mogą pomóc lekarzom w postawieniu diagnozy. Osoby z restrykcyjnymi chorobami płuc mają zmniejszoną zdolność do wdychania powietrza, co jest mierzone testami czynności płuc. Możliwe jest jednak jednoczesne występowanie obu typów chorób płuc, co znacznie utrudnia oddychanie pacjentom.
Perspektywy restrykcyjnej choroby płuc
Lekarze klasyfikują restrykcyjną chorobę płuc jako łagodną, umiarkowaną, ciężką, wczesną lub zaawansowaną. Im bardziej schorzenie postępuje, tym gorsze są rokowania pacjenta.
W niektórych przypadkach, leczenie podstawowych przyczyn ograniczenia płuc, takich jak otyłość czy skolioza, może spowolnić lub nawet odwrócić postęp choroby. Jednak restrykcyjne schorzenia płuc związane z uszkodzeniem tkanki płucnej są zazwyczaj trudne do leczenia i mogą prowadzić do śmierci.
Średnia długość życia pacjentów zależy od wielu czynników, z których najważniejszym jest stopień zaawansowania choroby. Jednym z narzędzi, które lekarze wykorzystują do oceny rokowania, jest indeks GAP, który analizuje wiek pacjenta, ostatnie hospitalizacje oraz pojemność płuc.
Dostępne są również kalkulatory online, które mogą pomóc w oszacowaniu oczekiwanej długości życia. Niemniej jednak, pacjenci powinni pamiętać, że takie szacunki są jedynie orientacyjne. Najlepszym źródłem informacji na temat ich stanu zdrowia pozostaje lekarz, szczególnie specjalista w dziedzinie chorób płuc.
Nowe badania i odkrycia w 2024 roku
W 2024 roku, badania nad restrykcyjnymi chorobami płuc przynoszą obiecujące wyniki. Nowe terapie genowe, które skupiają się na modyfikacji genów odpowiedzialnych za choroby płuc, wykazują potencjał w poprawie funkcji płuc u pacjentów z zaawansowanymi postaciami choroby.
Dodatkowo, badania nad zastosowaniem komórek macierzystych są coraz bardziej obiecujące. Wstępne wyniki wskazują, że terapia komórkami macierzystymi może przyczyniać się do regeneracji uszkodzonej tkanki płucnej, co otwiera nowe możliwości w leczeniu pacjentów z restrykcyjnymi schorzeniami.
Co więcej, analizy danych epidemiologicznych wskazują na znaczący wpływ środowiska i stylu życia na rozwój restrykcyjnych chorób płuc. W 2024 roku naukowcy koncentrują się na opracowywaniu programów prewencyjnych, które mogłyby zredukować ryzyko wystąpienia tych schorzeń.
Wszystkie te badania i odkrycia wskazują na dynamiczny rozwój wiedzy na temat restrykcyjnych chorób płuc oraz możliwości ich leczenia, co może przynieść nadzieję pacjentom oraz ich rodzinom.








