Mirena to hormonalne urządzenie wewnątrzmaciczne. Podobnie jak inne hormonalne wkładki, uwalnia lewonorgestrel, syntetyczną formę naturalnie występującego hormonu progesteronu.
Progesteron często stymuluje rozwój raka piersi. W związku z tym pojawiło się pytanie o związek między rakiem piersi a hormonalnymi IUD, w szczególności Mireną.
Szybkie fakty dotyczące raka piersi i systemu Mirena
- Mirena jest stosowana długoterminowo i może zapobiegać ciąży nawet do 5 lat.
- Istnieją różne doniesienia o związku między stosowaniem Mireny a rakiem piersi.
- Inne marki hormonalnych IUD na rynku mają podobne ostrzeżenia jak Mirena dotyczące ryzyka raka piersi. Wszyscy odnotowują badania, ale stwierdzają, że nie ma żadnych ostatecznych dowodów.
- Mirena jest tylko jedną z opcji długoterminowej kontroli urodzeń. Jeśli kobiety mają obawy związane ze zdrowiem na temat ich stosowania, przed podjęciem decyzji powinny porozmawiać z lekarzem i poruszyć wszelkie wątpliwości.
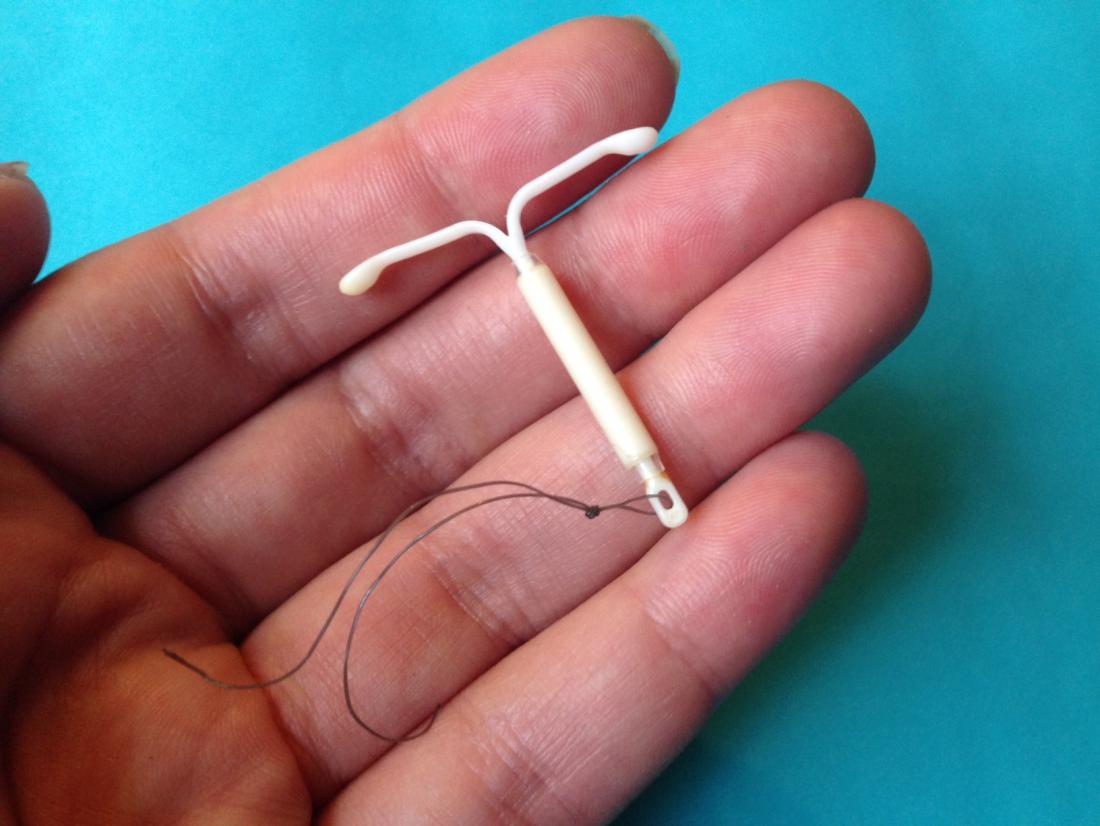
Wkładka Mirena
IUD Mirena działa poprzez zagęszczanie szyjki macicy, co zatrzymuje plemniki przed dotarciem do jaj uwolnionych z jajników. Dodatkowo, łagodzi również ściany macicy, co oznacza, że u niektórych kobiet owulacja jest tłumiona.
Co mówią badania na temat związku ze zwiększonym ryzykiem raka piersi?
Najnowsza ulotka informacyjna zawierająca informacje wskazuje na potencjalne ryzyko dla kobiet. Stwierdza, że kobiety:
«które obecnie chorują na raka piersi lub są podejrzane o raka piersi, nie powinny stosować hormonalnej antykoncepcji, ponieważ niektóre raki piersi są wrażliwe na hormony».
Twórcy Mirena zauważają ponadto, że badania dotyczące zwiększonego ryzyka nie są jednoznaczne.
Badania mówią, że nie ma połączenia
Mirena istnieje na rynku od ponad 15 lat, a dalsze badania są nadal potrzebne, aby dostarczyć rozstrzygającej odpowiedzi na temat jej związku z rakiem piersi.
Jedno z wcześniejszych badań dotyczących związku między produktem Mirena a rakiem piersi miało miejsce w 2005 r. I zostało opublikowane w czasopiśmie. Wyniki tego badania nie sugerowały żadnego związku między stosowaniem Mireny a ryzykiem raka piersi.
Inne badanie z 2011 r. Opublikowane w czasopiśmie również nie wykazało zwiększonego ryzyka raka sutka u kobiet stosujących system Mirena.
Badania mówią, że istnieje link
Badanie obserwacyjne z 2014 r. dotyczyło kobiet w wieku 30-49 lat z Finlandii, które stosowały system Mirena do kontrolowania ciężkich krwawień menstruacyjnych. Odkryli, że Mirena zmniejszyła ryzyko raka endometrium, jajnika, trzustki i płuc. Jednak wiązało się to z większą częstością występowania raka piersi.
Duże badanie z 2015 r., odnotowane w czasopiśmie, również znalazło związek między zwiększonym ryzykiem raka piersi a używaniem Mireny.
Raport z 2016 r. potwierdził wcześniejsze ustalenia, że kontrola urodzeń z udziałem progestagenów wiązała się z większą częstością występowania raka piersi. Jednak naukowcy zauważyli, że większość badań była ograniczona wielkością próbek.
Potrzeba więcej badań, aby potwierdzić te odkrycia i lepiej zrozumieć, jak syntetyczny progesteron wpływa na zdrowie kobiet oraz jak lekarze mogą używać tych informacji podczas przepisywania środków antykoncepcyjnych zawierających syntetyczny progesteron.
Nowszy raport opublikowany w 2017 r. wskazał, że jakakolwiek zależność między rakiem piersi a hormonalną antykoncepcją jest stosunkowo niewielka, a korzyści płynące z jej stosowania przeważają nad ryzykiem.
Rak piersi i inne IUD

Wydaje się, że nie ma żadnych badań wskazujących na zwiększone ryzyko raka sutka związane z korzystaniem z wkładki ParaGard. Jeśli kobiety chcą całkowicie uniknąć hormonalnej kontroli urodzeń, ParaGard może być dla nich lepszym rozwiązaniem.
Kilka badań, w tym niedawny raport w czasopiśmie, donosi o zwiększeniu zapadalności na raka piersi u kobiet stosujących hormonalną doustną kontrolę urodzeń.
W badaniu przeprowadzonym w 2017 r. dokonano przeglądu danych z 12 oddzielnych badań dotyczących hormonalnej kontroli stężenia estradiolu i progesteronu, które zawierały hormonalną kontrolę urodzeń u kobiet w wieku od 19 do 40 lat.
Naukowcy odkryli, że ryzyko raka piersi wzrosło w wyniku ekspozycji hormonalnej. Jednak zauważyli, że ich wyniki dotyczą jedynie hormonalnej kontroli urodzeń, którą badali, i nie byli świadomi zwiększonego ryzyka związanego z innymi hormonalnymi metodami kontroli urodzeń.
Poziom hormonów zależy od produktu, dlatego ważne jest, aby kobiety omawiały swoje wątpliwości z lekarzem, aby określić, czy ryzyko przewyższa korzyści.
Na wynos
Kontrola urodzeń to osobisty wybór. Chociaż niektóre metody mogą być bardziej niezawodne niż inne, ważne jest, aby kontrola urodzeń była zawsze stosowana prawidłowo. Co więcej, najważniejsze jest, aby kobiety wybierały opcję, która jest skuteczna i idealna dla ich stylu życia.
Podejmując decyzję, najlepszym sposobem działania jest porozmawianie z lekarzem o wszelkich obawach, jakie może mieć kobieta, aby ustalić, jaka opcja będzie dla niej najlepsza.
Aktualne badania i obserwacje w 2024 roku
W 2024 roku kontynuowane są badania nad wpływem hormonalnych środków antykoncepcyjnych, w tym wkładek IUD, na zdrowie kobiet. Nowe analizy koncentrują się na długoterminowych skutkach stosowania Mireny oraz innych hormonalnych metod kontrolowania urodzeń. W ostatnich badaniach zwrócono szczególną uwagę na zmiany w zachorowalności na raka piersi u kobiet stosujących Mirenę w porównaniu do kobiet korzystających z innych form antykoncepcji.
Jedno z badań opublikowanych w 2024 roku wykazało, że ryzyko raka piersi u kobiet stosujących Mirenę może być nieco zwiększone, jednak wyniki te wymagają dalszej weryfikacji. Naukowcy podkreślają, że każda decyzja dotycząca kontroli urodzeń powinna być dokładnie przemyślana, z uwzględnieniem indywidualnych uwarunkowań zdrowotnych każdej pacjentki.
Dodatkowo, nowe badania wskazują na potrzebę lepszego informowania pacjentek o potencjalnych ryzykach i korzyściach związanych z różnymi metodami antykoncepcyjnymi. Współpraca z lekarzem oraz regularne kontrolowanie stanu zdrowia są kluczowe, aby zminimalizować ryzyko i zapewnić kobietom bezpieczeństwo w wyborze odpowiednich metod kontroli urodzeń.








