Neuralgia popółpaścowa to niezwykle dokuczliwy stan, który dotyka zarówno włókna nerwowe, jak i skórę. Jest to powikłanie półpaśca, a półpasiec jest z kolei konsekwencją ospy wietrznej.
Kiedy ból związany z półpaścem utrzymuje się po ustąpieniu wysypki, mówimy o nerwobólu po opryszczce (PHN). Szacuje się, że około 20% pacjentów z półpasiec doświadcza PHN.
Neuralgia to ból neuropatyczny, który może występować wzdłuż nerwu. Często pojawia się, gdy nerw jest podrażniony lub uszkodzony, co prowadzi do zmian w jego strukturze neurologicznej lub funkcjonowaniu.
Ból ten może przybierać formę intensywnego pieczenia lub ostrych, przeszywających odczuć, które mogą wydawać się strzeliste wzdłuż nerwu.
Ból neuropatyczny jest wynikiem nieprawidłowego funkcjonowania układu nerwowego. Nie jest wywołany zewnętrznym bodźcem, jak uraz. Ludzie często opisują ten stan jako «zaciśnięty» lub «uwięziony» nerw. Zmiany w nerwie powodują, że wysyła on nieprawidłowe sygnały bólowe do mózgu.
Leczenie
Leczenie neuralgii popółpaścowej jest zależne od rodzaju bólu oraz ogólnego stanu zdrowia pacjenta, zarówno fizycznego, jak i psychicznego.
Leczenie lekami
Środki przeciwbólowe: W przypadku bólu PHN lekarze mogą zalecać tramadol (Ultram) lub oksykodon (OxyContin). Choć ryzyko uzależnienia jest niewielkie, warto zachować ostrożność.
Leki przeciwdrgawkowe: Aby złagodzić ból PHN, często stosuje się leki przeciwdrgawkowe, które pomagają stabilizować nieprawidłową aktywność elektryczną w układzie nerwowym. Gabapentyna (Neurontin) oraz pregabalina (Lyrica) są najczęściej przepisywanymi preparatami.
Sterydy: Kortykosteroidy mogą być wstrzykiwane w okolice rdzenia kręgowego, jednak powinny być stosowane jedynie po ustąpieniu wysypki skórnej.
Plasterki skóry lidokainy: Lidokaina, znana z właściwości znieczulających, może być stosowana miejscowo w celu złagodzenia pieczenia i bólu. Plastry można dostosować do kształtu i wielkości dotkniętego obszaru.
Leki przeciwdepresyjne: Wpływają na kluczowe neuroprzekaźniki w mózgu, takie jak serotonina i norepinefryna, co może zmieniać odczuwanie bólu. Przykłady to tricykliczne leki przeciwdepresyjne, takie jak amitryptylina, dezypramina (Norpramin), nortryptylina (Pamelor) oraz duloksetyna (Cymbalta).
Przezskórna elektryczna stymulacja nerwów (TENS)
Metoda ta polega na umieszczaniu elektrod na obszarach dotkniętych bólem, które emitują delikatne impulsy elektryczne. Pacjent ma możliwość włączania i wyłączania urządzenia TENS w razie potrzeby.
Opinie na temat skuteczności TENS są różne; niektórzy pacjenci uważają, że przynosi ulgę, inni nie zauważają poprawy. Badania nad jego skutecznością wciąż trwają.
Rdzeń kręgowy lub stymulacja nerwów obwodowych
Urządzenia te oferują bezpieczny i skuteczny sposób łagodzenia różnych rodzajów bólu neuropatycznego. Podobnie jak TENS, są wszczepiane pod skórą wzdłuż nerwów obwodowych. Przed wszczepieniem lekarze przeprowadzają próbną ocenę reakcji pacjenta za pomocą cienkiej elektrody drutowej.
Stymulator rdzenia kręgowego umieszcza się w przestrzeni nadtwardówkowej nad rdzeniem kręgowym, a stymulator nerwu obwodowego znajduje się pod skórą nad nerwem obwodowym. Po umiejscowieniu elektrod, włączane są, aby dostarczać łagodne impulsy elektryczne do nerwu.
Eksperci są zgodni, że stymulacja niebolesnej ścieżki sensorycznej może oszukiwać mózg, «wyłączając» lub «redukując» sygnały bólowe, co prowadzi do ulgi w bólu.
Objawy
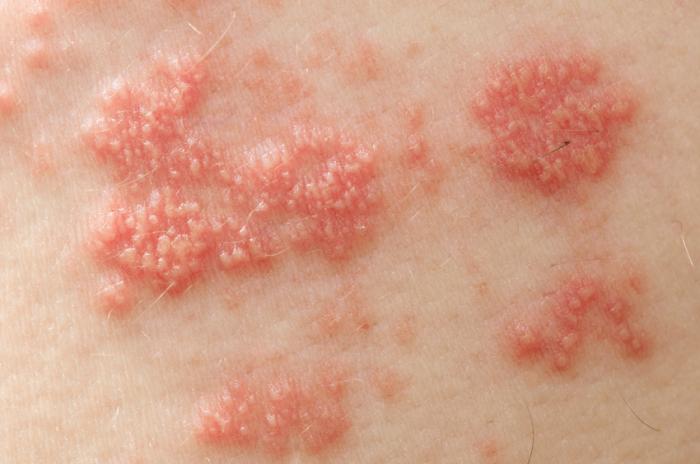
Objawy neuralgii popółpaścowej zwykle ograniczają się do obszaru skóry, gdzie wystąpił pierwszy ognisko choroby i mogą obejmować:
- sporadyczne, ostre pieczenie, strzelanie lub dźganie bólu
- ciągłe pieczenie, pulsowanie lub ból
- ekstremalna wrażliwość na dotyk
- ekstremalna wrażliwość na zmiany temperatury
- swędzenie
- drętwienie
- bóle głowy
W rzadkich przypadkach, jeśli nerw kontroluje ruchy mięśni, może wystąpić osłabienie mięśni lub porażenie.
Objawy mogą znacznie utrudniać codzienne życie, takie jak kąpiel czy ubieranie się. PHN może również prowadzić do zmęczenia i problemów ze snem.
Przyczyny
PHN to ból nerwu, który może wystąpić po przebyciu półpaśca. Półpasiec jest wynikiem reaktywacji wirusa ospy wietrznej, który pozostaje w organizmie po przebytej chorobie.
W późniejszym okresie życia wirus może się reaktywować, co prowadzi do powstania półpaśca. Zwykle dotyczy to nerwów klatki piersiowej i brzucha po jednej stronie ciała.
Uszkodzenie nerwu spowodowane przez półpasiec zaburza jego normalne funkcjonowanie. Nerw staje się zdezorientowany i wysyła chaotyczne sygnały bólowe do mózgu, co prowadzi do pulsującego, palącego bólu.
Eksperci sugerują, że półpasiec może powodować powstawanie tkanki bliznowatej wokół nerwów, co wywołuje ucisk. To prowadzi do przesyłania do mózgu błędnych sygnałów, z których wiele jest sygnałami bólowymi. Nie jest do końca jasne, dlaczego niektórzy pacjenci rozwijają PHN.
Naturalne leczenie
W przypadku PHN istnieje wiele naturalnych i alternatywnych terapii, które mogą przynieść ulgę.
Obejmują one:
- witaminę C, jednak potrzebne są dalsze badania, aby to potwierdzić
- leczenie homeopatyczne, ale brakuje naukowych dowodów na jego skuteczność
- akupunkturę, której skuteczność nadal jest badana
- bańki
- leki ziołowe
- noszenie wygodnej odzieży z bawełny lub jedwabiu
- stosowanie zimnych kompresów w celu złagodzenia bólu
Zabiegi z zakresu tradycyjnej medycyny chińskiej mogą się różnić w zależności od rodzaju PHN, czy jest to typ «mokry», «cieplny», czy «wiatrowy».
Naukowcy wciąż badają skuteczność poszczególnych terapii.
Diagnoza
PHN jako powikłanie półpaśca jest zazwyczaj łatwe do zdiagnozowania. Jeśli objawy utrzymują się po ustąpieniu półpaśca lub pojawiają się po zakończeniu wysypki, pacjent może cierpieć na PHN.
Zapobieganie
Wczesne leczenie jest kluczem do zapobiegania PHN. Szybka pomoc medyczna przy pierwszych oznakach półpaśca może znacząco zmniejszyć ryzyko wystąpienia nerwobólu.
Aggresywne leczenie półpaśca w ciągu dwóch dni od pojawienia się wysypki może pomóc zmniejszyć ryzyko rozwoju nerwobólów, a także ich intensywność.
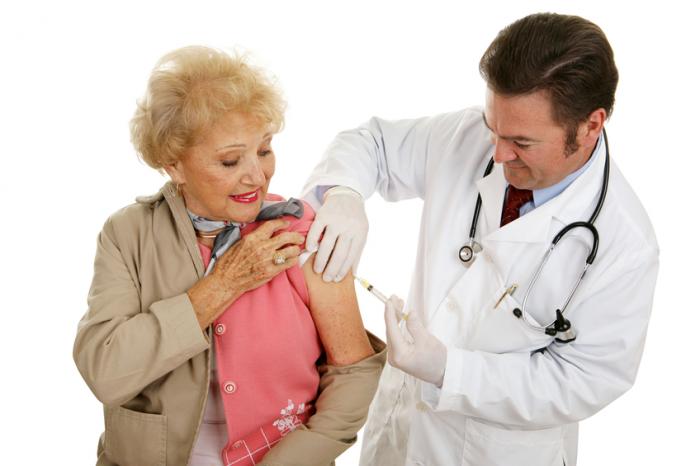
Jedynym skutecznym sposobem na zapobieganie PHN jest chronienie się przed półpaścem i ospą wietrzną poprzez szczepienia. Szczepionka przeciw ospie wietrznej chroni przed ospą wietrzną, a szczepionka przeciwko półpaścowi zabezpiecza przed półpaścem.
Szczepionka przeciwko ospie wietrznej
Szczepionka Varivax jest rutynowo podawana dzieciom w wieku od 12 do 18 miesięcy w celu zapobiegania ospie wietrznej. Eksperci rekomendują ją również dorosłym i starszym dzieciom, które nigdy nie doświadczyły ospy wietrznej. Choć szczepionka nie zapewnia pełnej odporności, znacznie obniża ryzyko powikłań w przypadku zachorowania.
Szczepionka przeciwko półpaścowi
Szczepionka Zostavax może chronić dorosłych powyżej 60 roku życia, którzy przeszli ospę wietrzną. Nie gwarantuje 100% odporności, ale znacząco zmniejsza ryzyko powikłań i ciężkości półpaśca.
Eksperci sugerują, aby osoby powyżej 60 roku życia przyjmowały tę szczepionkę, niezależnie od tego, czy wcześniej miały półpasiec. Jest to szczepionka profilaktyczna i nie jest stosowana w leczeniu osób zakażonych.
Osoby, które nie powinny być szczepione przeciwko półpaścowi, to:
- Ci, którzy przeżyli zagrażającą życiu reakcję na żelatynę, neomycynę lub jakikolwiek inny składnik szczepionki
- Ludzie z osłabionym układem odpornościowym
- Pacjenci przyjmujący steroidy oraz osoby poddawane radioterapii lub chemioterapii
- Osoby z historią nowotworów szpiku kostnego lub chłoniaka
- Pacjenci z aktywną, nieleczoną gruźlicą (TB)
Osoba z łagodnym przeziębieniem może otrzymać szczepionkę, ale nie dotyczy to osób umiarkowanie lub ciężko chorych. Tacy pacjenci powinni poczekać na pełne wyzdrowienie przed szczepieniem.








