Łuszczyca to przewlekła, autoimmunologiczna choroba skóry, która może występować w różnych formach. Choć może pojawić się praktycznie na każdym miejscu ciała, najczęściej atakuje dłonie, stopy, skórę głowy, dolną część pleców oraz górną część tułowia.
Specyficzna forma łuszczycy, znana jako łuszczyca dłoniowo-podeszwowa, dotyka w szczególności dłoni i podeszew stóp, co może znacząco wpłynąć na codzienne funkcjonowanie.
Zgodnie z danymi Centrum Kontroli i Prewencji Chorób (CDC), około 3,1 procent dorosłych Amerykanów w wieku od 20 do 59 lat zmaga się z jakąś postacią łuszczycy. Ponadto, Światowa Organizacja Zdrowia (WHO) wskazuje, że w niektórych krajach częstość występowania tej choroby wynosi nawet 11,4 procent, a jej globalne znaczenie określane jest jako poważne zagrożenie zdrowotne.
Kto choruje na łuszczycę dłoni i stóp?
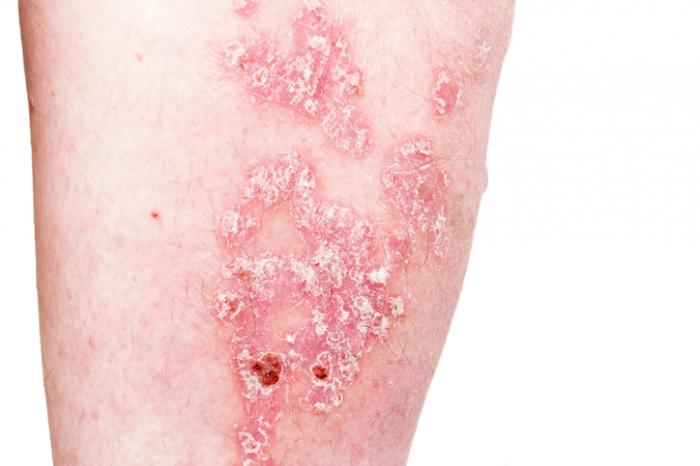
Objawy łuszczycy oraz ich nasilenie mogą być różnorodne. W przypadkach ciężkich, łuszczące się plamy mogą obejmować dużą część ciała i być źródłem silnego bólu. Ciężka postać łuszczycy może prowadzić do inwalidztwa oraz znaczącego stresu społecznego, podczas gdy niektórzy pacjenci mogą doświadczać jedynie łagodnych objawów.
Z danych Amerykańskiej Akademii Dermatologii wynika, że 20% przypadków łuszczycy w USA jest klasyfikowane jako umiarkowane lub ciężkie, co oznacza, że zajmuje co najmniej 5% powierzchni skóry. Co więcej, artropatia łuszczycowa, czyli zapalne zapalenie stawów, rozwija się w 10-20% przypadków.
Pierwsze objawy łuszczycy najczęściej pojawiają się w wieku 15-35 lat, ale choroba może wystąpić w każdym wieku. Osoby powyżej 50. roku życia wydają się być szczególnie narażone na jej rozwój. Również osoby z zaburzeniami metabolicznymi, takimi jak otyłość, cukrzyca czy nadciśnienie, mogą być bardziej podatne na wystąpienie tej choroby.
Przyczyny
Przyczyny łuszczycy pozostają wciąż nie do końca poznane, jednak badania wskazują, że genetyka odgrywa kluczową rolę. Około 10% Amerykanów dziedziczy geny związane z łuszczycą, ale tylko 3% z nich rozwija tę chorobę, co sugeruje, że istnieją inne czynniki wpływające na jej wystąpienie.
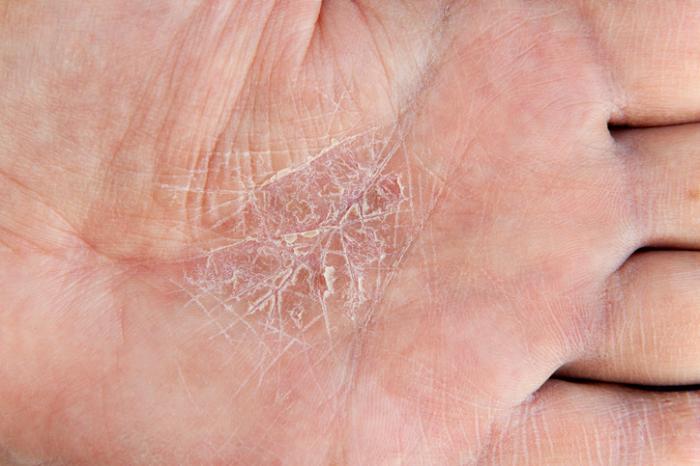
Łuszczyca dłoni i stóp to jedna z bardziej powszechnych postaci tej choroby, odpowiedzialna za 14% wszystkich przypadków. Osoby cierpiące na tę formę najczęściej zauważają zmiany na dłoniach i podeszwach, które są szczególnie narażone na czynniki środowiskowe i chemiczne, co może przyczyniać się do rozwoju oraz progresji schorzenia.
Badania wykazały, że pracownicy przemysłowi mogą mieć zwiększone ryzyko rozwoju łuszczycy dłoni i stóp, co może być związane z ich narażeniem na substancje chemiczne, czynniki drażniące, urazy oraz infekcje.
Objawy
Łuszczyca występuje w pięciu głównych typach, jednak najpowszechniejsza jest łuszczyca plackowata, stanowiąca około 90% wszystkich przypadków.
Pacjenci z łuszczycą plackowatą często doświadczają dobrze zdefiniowanych, czerwonych, łuszczących się plam, które mają srebrzyste zabarwienie. Te zmiany mogą być bolesne, swędzące, a czasami nawet powodować uczucie pieczenia. Niektóre z nich mogą pękać i krwawić.
W przypadku łuszczycy dłoniowo-podeszwowej zmiany skórne mogą występować jako część ogólnoustrojowego stanu lub być ograniczone tylko do dłoni i podeszw stóp. Możliwe są również zmiany w postaci mniej wyraźnych, ale bardziej uogólnionych zgrubień, znanych jako nabyte rogami kastowymi.
Objawy łuszczycy dłoni i stóp mogą utrudniać codzienne życie, takie jak chodzenie, a ich lokalizacja sprawia, że trudno jest utrzymać je w czystości oraz ukryć. To może prowadzić do zakłopotania oraz lęku społecznego.
Łuszczyca dłoni i stóp łączy się z trzema głównymi zaburzeniami:
- Łuszczyca dłoniopłucna
- Łuszczyca krostkowa dłoniopłucna
- Krwawica paznokci
Każde z tych schorzeń wiąże się ze skupiskami białych krost oraz normalnymi zmianami łuszczycowymi. W przypadku krostowatości, krosty te występują na czubkach palców rąk i nóg.
Czynniki ryzyka i wyzwalacze

Czynniki ryzyka środowiskowego oraz wybory dotyczące stylu życia mogą zwiększać prawdopodobieństwo rozwoju łuszczycy dłoni i stóp. Do najważniejszych z nich należą:
- Naprężenie
- Urazy lub rany
- Ciężkie oparzenia słoneczne
- Ukąszenia owadów
- Drażniące substancje chemiczne i fizyczne
- Alergeny
- Infekcje skóry
- Częste infekcje bakteryjne, takie jak zapalenie płuc czy angina
- Infekcje wirusowe, na przykład HIV
- Stany zapalne, takie jak zapalenie oskrzeli czy migdałków
- Choroby autoimmunologiczne
- Duża konsumpcja alkoholu
- Palenie tytoniu
- Zimna pogoda lub nagłe zmiany temperatury
- Otyłość
Leki oraz inne schorzenia, które mogą przyczyniać się do rozwoju łuszczycy, to:
- Środki przeciwmalaryczne
- Lit
- Indometacyna oraz inne leki przeciwzapalne
- Leki na nadciśnienie i inne leki na serce
- Raportowane nagłe odstawienie doustnych steroidów
- Salicylany, jod, trazodon, penicylina, hydroksychlorochina, kalcypotriol
- Niedobór wapnia
Komplikacje
Osoby z łuszczycą mogą rozwijać inne poważne schorzenia. Osoby z ciężką postacią choroby mogą mieć o 58% większe ryzyko wystąpienia choroby sercowo-naczyniowej oraz o 43% większe ryzyko udaru mózgu.
Narodowy Instytut Zdrowia łączy liczne schorzenia z łuszczycą, w tym:
- Inne choroby autoimmunologiczne, takie jak choroba Leśniowskiego-Crohna, celiakia czy zapalna choroba jelit
- Cukrzyca typu 2
- Depresja
- Wysokie ciśnienie krwi
- Stwardnienie tętnic
- Choroby wątroby
- Choroby nerek
- Syndrom metaboliczny
- Choroba Parkinsona
- Infekcje oczu
- Osteoporoza
Kiedy iść do lekarza
Jeśli łuszczyca staje się bardziej intensywna i powoduje dyskomfort, warto skonsultować się z lekarzem, który może przepisać leki łagodzące objawy. Wczesna interwencja może pomóc w zapobieganiu pogorszeniu stanu oraz zaostrzeniu objawów.
Podczas diagnozy lekarz może zlecić wykonanie biopsji lub pobranie próbki skóry, aby wykluczyć inne stany zapalne, takie jak kontaktowe zapalenie skóry. W wielu przypadkach lekarz potrafi samodzielnie zdiagnozować łuszczycę.
Leczenie
Obecnie nie ma lekarstwa na łuszczycę ani łuszczycę dłoni i stóp, ale można skutecznie leczyć objawy w zależności od ich ciężkości.
Większość metod leczenia łuszczycy dłoni i stóp obejmuje terapię światłem oraz leki miejscowe lub ogólnoustrojowe, które mogą być podawane doustnie lub przez wstrzyknięcie, a także ich kombinacje.
Leki, które działają na jednego pacjenta, mogą okazać się nieskuteczne dla innego. Niektóre terapie, szczególnie miejscowe kortykosteroidy, mogą z czasem tracić swoją skuteczność. Dlatego ważne jest, aby pacjenci pozostawali w kontakcie z lekarzem w celu znalezienia najbardziej efektywnej strategii.
Do najczęściej stosowanych miejscowych kremów i maści w leczeniu łuszczycy dłoni i stóp należą:
- Kwas salicylowy
- Smoła węglowa
- Mocznik
- Miejscowe kortykosteroidy
- Anthralin
- Retinoidy
- Witamina D3
- Syntetyczna witamina D, taka jak kalcypotriol (Dovonex) i kalcytriol (Rocaltrol)
- Tacrolimus (Prograf) i pimekrolimus (Elidel)
- Tazaroten, pochodna witaminy A
Leczenie ogólnoustrojowe łuszczycy ma na celu tłumienie układu odpornościowego oraz redukcję nadmiernego wzrostu komórek skóry. Typowe opcje obejmują:
- Metotreksat
- Cylcopsorine
- Acytretin
- Retinoidy
- Otezala
- Hydroksymocznik
- 6-merkaptopuryna
Wiele nowoczesnych biologicznych modyfikatorów odpowiedzi przynosi obiecujące rezultaty w kontrolowaniu ciężkich przypadków łuszczycy. Terapie te wymagają regularnego monitorowania pod kątem skutków ubocznych, infekcji oraz ogólnej efektywności.
Wśród nich znajdują się:
- Antagonista interleukiny (IL) -12/23, ustekinumab
- Antagoniści IL-17, tacy jak secukinumab
- Antagoniści alfa czynnika martwicy nowotworów, jak infliksymab, etanercept i adalimumab
- Inhibitor fosfodiesterazy 4, apremilast
W leczeniu łuszczycy można także stosować fototerapię, która polega na ekspozycji na naturalne lub sztuczne źródła światła ultrafioletowego A i B. Taki zabieg może pomóc w ograniczeniu nadmiernego wzrostu komórek skóry.
Pacjentom zaleca się, aby zaczynali od 5 do 10 minut dziennej ekspozycji na słońce, a w przypadku dobrej reakcji skóry, stopniowo wydłużali czas o 30 sekund dziennie. Należy pamiętać o stosowaniu filtrów przeciwsłonecznych na nieobjęte chorobą obszary skóry.
Objawy łuszczycy dłoni i stóp mogą dobrze reagować na leczenie znane jako PUVA, które łączy w sobie ekspozycję na światło oraz doustne podawanie psoraenów, które zwiększają wrażliwość skóry na światło.
Zapobieganie i prognozy
Łuszczyca dłoni i stóp ma tendencję do przewlekłego przebiegu. Choć nie ma lekarstwa, odpowiednia terapia może znacząco złagodzić objawy.
Domowe sposoby, które mogą pomóc w redukcji bólu i dyskomfortu, obejmują letnie kąpiele z łagodnymi dodatkami, takimi jak koloidalne płatki owsiane. Osoby z łuszczycą powinny wybierać łagodne mydła oraz olejki do kąpieli, które nie zawierają barwników i substancji zapachowych.
Po kąpieli zaleca się osuchanie skóry czystą, miękką szmatką, aby uniknąć podrażnień, a następnie nałożenie nawilżającego kremu na wilgotną skórę. W przypadku ciężkich postaci łuszczycy, konieczne może być ponowne aplikowanie kremu kilka razy w ciągu dnia.
Sucha lub zimna pogoda zwykle zwiększa zapotrzebowanie na nawilżenie, dlatego warto stosować oleje, maści, płyny oraz kremy. Naturalne składniki, takie jak aloes, mają właściwości łagodzące i przeciwzapalne, które mogą pomóc w redukcji objawów.
Nawilżacze mogą pomóc zminimalizować suchość skóry. Dodatkowo, suplementy doustne lub miejscowe, takie jak oleje rybne, berberys, olejek z drzewa herbacianego, sole Epsom oraz ocet jabłkowy, mogą przynieść ulgę.
Po zastosowaniu miejscowym, kapsaicyna, która jest składnikiem papryczek chili, może pomóc w redukcji swędzenia i pieczenia.
Ważne jest, aby unikać czynników wyzwalających, które mogą zaostrzać objawy. Stres, otyłość, palenie tytoniu oraz nadmierne spożycie alkoholu mogą znacząco wpływać na przebieg choroby oraz skuteczność terapii.
Najnowsze badania i postępy w leczeniu
W 2024 roku, badania nad łuszczycą koncentrują się na zrozumieniu mechanizmów immunologicznych związanych z tym schorzeniem. Nowoczesne terapie biologiczne, takie jak inhibitory JAK, zaczynają być coraz bardziej popularne i oferują nowe możliwości leczenia dla pacjentów z ciężką postacią choroby.
Z danych z najnowszych badań wynika, że terapie ukierunkowane na specyficzne cytokiny mogą przynieść znaczną ulgę pacjentom, którzy nie reagowali na tradycyjne metody leczenia. Na przykład, terapie blokujące interleukinę-23 wykazały obiecujące wyniki w redukcji objawów i poprawie jakości życia pacjentów.
Dodatkowo, badania nad wpływem diety oraz stylu życia na przebieg łuszczycy stają się coraz bardziej istotne. Odpowiednia dieta, bogata w kwasy tłuszczowe omega-3 i przeciwutleniacze, może wspierać zdrowie skóry i zmniejszać stan zapalny.
Warto również zauważyć, że psychologiczne wsparcie oraz terapie behawioralne odgrywają kluczową rolę w zarządzaniu stresem i poprawie jakości życia pacjentów z łuszczycą. Zrozumienie choroby i jej wpływu na codzienne życie może być pomocne w radzeniu sobie z wyzwaniami, które niesie ze sobą ta przewlekła choroba.








