Zespół Wallenberg’a, znany również jako zespół bocznego rdzeniastego, to stan mający poważny wpływ na ośrodkowy układ nerwowy. Zazwyczaj jest wynikiem udaru, który dotyka pnia mózgu, szczególnie w jego bocznej części.
Kiedy krew bogata w tlen nie dociera do pewnych obszarów pnia mózgu z powodu udaru lub innych schorzeń, mogą pojawić się różnorodne objawy.
Niektórzy pacjenci są bardziej narażeni na rozwój zespołu Wallenberga niż inni, ale zrozumienie tych ryzyk jest złożone.
Leczenie i rehabilitacja koncentrują się na łagodzeniu objawów i poprawie jakości życia. Długoterminowe perspektywy dla pacjentów z zespołem Wallenberga mogą być bardzo różne.
Objawy
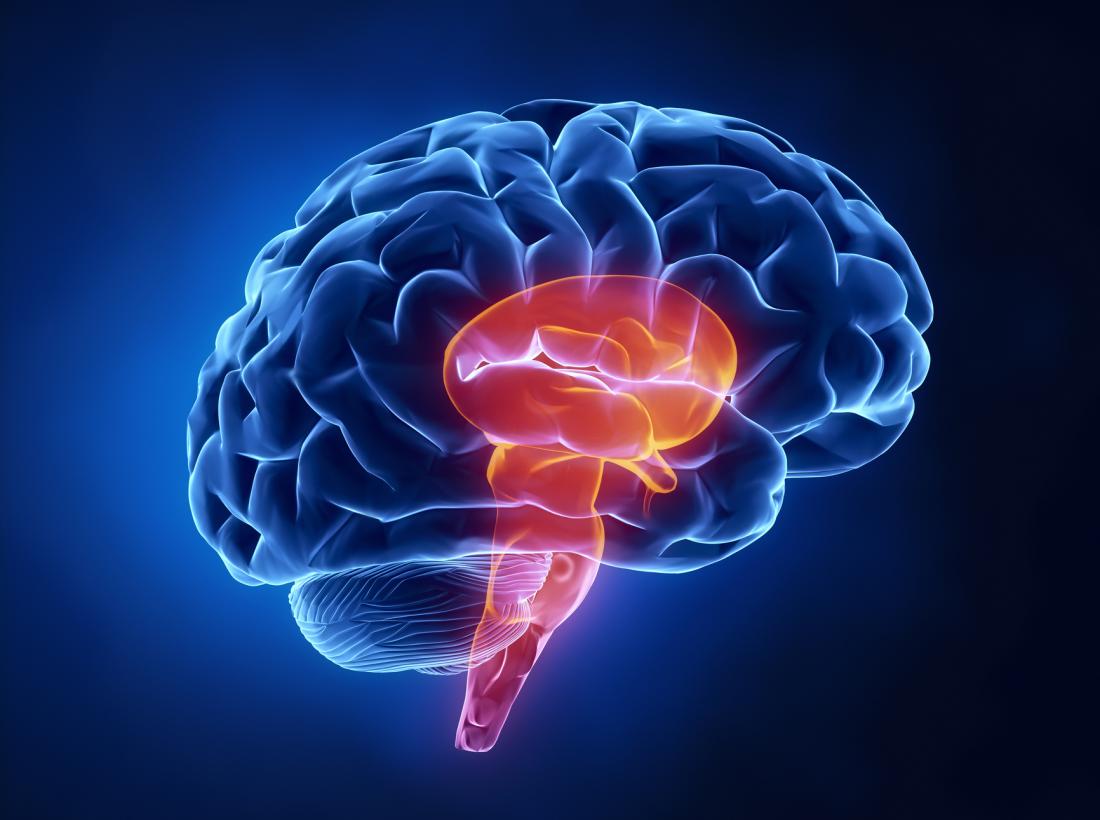
Pień mózgu składa się z kilku istotnych części, które łączą mózg z resztą ciała, a także kontrolują przepływ wiadomości oraz sygnałów chemicznych. Jego funkcje są kluczowe dla podstawowych procesów życiowych, takich jak połykanie, oddychanie oraz regulacja akcji serca. Odpowiada również za stan świadomości i rytm snu.
Brak odpowiedniego przepływu krwi i tlenu w pniu mózgu może prowadzić do poważnych problemów zdrowotnych, w tym objawów charakterystycznych dla zespołu Wallenberga.
Jednym z najczęstszych objawów jest trudność w połykaniu, a niektórzy pacjenci mogą nawet nie być w stanie przełknąć pokarmów.
Może to również wpływać na reakcje mięśni na polecenia mózgu, co prowadzi do trudności w odczuwaniu niektórych zmysłów, zwłaszcza dotyku.
Inne objawy zespołu Wallenberga obejmują:
- trudności w oddychaniu
- trudności w mówieniu
- ciężkie, uporczywe czkawki
- nudności
- wymioty
- ból głowy
- chrypka
- rapidne ruchy oczu w różnych kierunkach
- zawroty głowy
- problemy z równowagą
- wahania temperatury ciała, takie jak uderzenia gorąca lub dreszcze
- zmniejszone pocenie się
Zespół Wallenberga może powodować również nietypowe objawy, takie jak zmiany neurologiczne po jednej stronie ciała, na przykład uczucie zimna lub bólu, które mogą występować w różnych częściach ciała, takich jak ramiona, nogi czy twarz.
Niektórzy pacjenci mogą mieć wrażenie, że otoczenie jest niezrównoważone lub że przedmioty w pomieszczeniu przechylają się w jedną stronę. Mogą również wystąpić znaczne zmiany w rytmie serca lub ciśnieniu krwi.
Osoby doświadczające tych objawów powinny jak najszybciej skonsultować się z lekarzem, aby ustalić ich przyczynę, ponieważ mogą one wskazywać na zespół Wallenberga lub inne poważne schorzenie.
Przyczyny i czynniki ryzyka
Zespół Wallenberga jest najczęściej wynikiem udaru mózgu, który prowadzi do zablokowania przepływu krwi do tylnej części mózgu, co skutkuje śmiercią komórek i nerwów wskutek niedotlenienia. Umierające komórki mózgowe i nerwy powodują objawy w kontrolowanych przez nie obszarach.

Objawy mogą być również wywołane przez inne schorzenia, takie jak:
- nowotwory
- urazy głowy lub szyi
- tętniaki
- zapalenie ściany tętnicy szyjnej
- krwiaki lub nieprawidłowe skrzepy krwi
- zapalenie mózgu pnia mózgu spowodowane wirusem opryszczki
- stwardnienie rozsiane
- gruźlica mózgu, rzadką formę gruźlicy
- niektóre infekcje, takie jak ospa wietrzna
Niektóre osoby mogą być bardziej narażone na zespół Wallenberga, ale przyczyny tego stanu są wciąż badane. Istnieją pewne powiązania między konkretnymi schorzeniami a ryzykiem wystąpienia tego zespołu. Osoby z historią zakrzepów, chorobami serca, palacze, kobiety w ciąży oraz te po niedawnych porodach i z problemami krążeniowymi mogą być bardziej narażone na jego rozwój.
Inne choroby, takie jak stwardnienie rozsiane, wirus opryszczki oraz nowotwory, mogą również zwiększać ryzyko wystąpienia zespołu Wallenberga.
Diagnoza
Zespół Wallenberga może być z pozoru łatwy do zdiagnozowania, jednak lekarze muszą wykluczyć inne schorzenia, które mogą powodować podobne objawy.
Specjalista zbiera wywiad dotyczący objawów oraz historię zdrowia pacjenta, a następnie przeprowadza szczegółowe badanie neurologiczne. Prawdopodobnie zleci również badania obrazowe, takie jak tomografia komputerowa lub rezonans magnetyczny, aby ocenić stan pnia mózgu i przepływ krwi w tym obszarze.
Leczenie

Nie istnieje jednoznaczne lekarstwo na zespół Wallenberga. Leczenie koncentruje się na minimalizowaniu objawów oraz zarządzaniu tymi, które są trudne do rozwiązania. Kluczowe jest ustalenie przyczyny objawów w procesie terapeutycznym.
Rehabilitacja i terapia są istotnymi elementami w leczeniu tego zespołu. W przypadku trudności z mówieniem lub połykaniem lekarze mogą skierować pacjenta do logopedy.
W najcięższych przypadkach, gdy pacjenci nie mogą połykać, konieczne może być wprowadzenie sondy do karmienia.
W przypadku, gdy udar prowadzi do powstawania skrzepów, lekarze mogą przepisać leki przeciwzakrzepowe, które pomogą usunąć zatory w tętnicach i zmniejszyć ryzyko kolejnych udarów.
Lekarze mogą również zalecać przyjmowanie niskiej dawki leków, takich jak aspiryna, w celu zminimalizowania ryzyka przyszłych incydentów.
Leki przeciwbólowe często są przepisywane w celu złagodzenia długotrwałego bólu. Niektórzy pacjenci mogą korzystać z leków przeciwwstrząsowych, przeciwdrgawkowych lub przeciwpadaczkowych.
Uporczywa czkawka, dolegliwość dotykająca wielu pacjentów z zespołem Wallenberga, bywa trudna do leczenia. Może być intensywna i bolesna, co utrudnia jedzenie, mówienie, a nawet sen.
Czkawki mogą utrzymywać się przez wiele dni lub tygodni. Lek przeciwbólowy, taki jak baklofen, może pomóc w złagodzeniu objawów przewlekłej czkawki, choć leczenie tego objawu jest często skomplikowane.
Badania i wsparcie
Wiele organizacji zajmuje się badaniami nad zespołem Wallenberga oraz zapewnianiem wsparcia pacjentom. National Institute of Neurological Disorders and Stroke (NINDS) prowadzi badania mające na celu lepsze zrozumienie tego zespołu oraz poszukiwanie skutecznych metod leczenia i zapobiegania.
Inne organizacje wspierające badania to:
- National Stroke Association
- American Heart Association
- Krajowe Centrum Informacji Rehabilitacyjnej (NARIC)
Wiedza pozyskana z internetu nie zastąpi bezpośredniej pracy z doświadczonym lekarzem oraz zespołem terapeutycznym, aby skutecznie leczyć zespół Wallenberga.
Perspektywy
Prognozy dotyczące zespołu Wallenberga różnią się w zależności od osoby. W dużej mierze zależą od rozległości oraz przyczyny udaru.
Objawy mogą się różnić w zależności od stopnia uszkodzenia rdzenia bocznego. Niektórzy pacjenci doświadczają poprawy w miesiącach po udarze, gdy mózg się regeneruje, podczas gdy inni mogą zmagać się z neurologicznymi problemami przez wiele lat.
Inne czynniki mogą wpływać na długość trwania objawów. Pacjenci powinni omawiać swoje długoterminowe perspektywy z lekarzem.
Kluczowe jest, aby osoby z zespołem Wallenberga stosowały się do planu leczenia, aby maksymalnie zwiększyć swoje szanse na powrót do zdrowia.
Nowe badania i odkrycia (2024)
Nowe badania z 2024 roku dostarczają cennych informacji na temat zespołu Wallenberga, wskazując na potencjalne innowacyjne metody leczenia. Badania wykazały, że wczesna interwencja terapeutyczna, w tym fizjoterapia i terapia zajęciowa, mogą znacząco poprawić funkcje neurologiczne pacjentów. Wykorzystanie nowoczesnych technologii, takich jak telemedycyna, umożliwia szybszą diagnozę i dostęp do specjalistów, co może przyczynić się do lepszego zarządzania objawami.
Ponadto, aktualne dane sugerują, że pacjenci z zespołem Wallenberga mogą korzystać z programów rehabilitacyjnych opartych na sztucznej inteligencji, które dostosowują plany terapeutyczne do indywidualnych potrzeb pacjentów. Te podejścia mogą przynieść znaczną poprawę jakości życia i funkcjonalności w codziennym życiu.
Badania nad czynnikami ryzyka z 2024 roku sugerują, że istotnym elementem prewencji jest kontrola chorób współistniejących, takich jak nadciśnienie tętnicze i cukrzyca, które mogą wpływać na ryzyko wystąpienia udarów mózgu. Regularne badania i wczesne wykrywanie tych stanów mogą pomóc w zmniejszeniu ryzyka rozwoju zespołu Wallenberga.








