Wrzodziejące zapalenie jelita grubego to powszechna przewlekła choroba, która prowadzi do stanu zapalnego jelita grubego. To forma zapalnej choroby jelit, która choć podobna do choroby Leśniowskiego-Crohna, różni się w wielu aspektach.
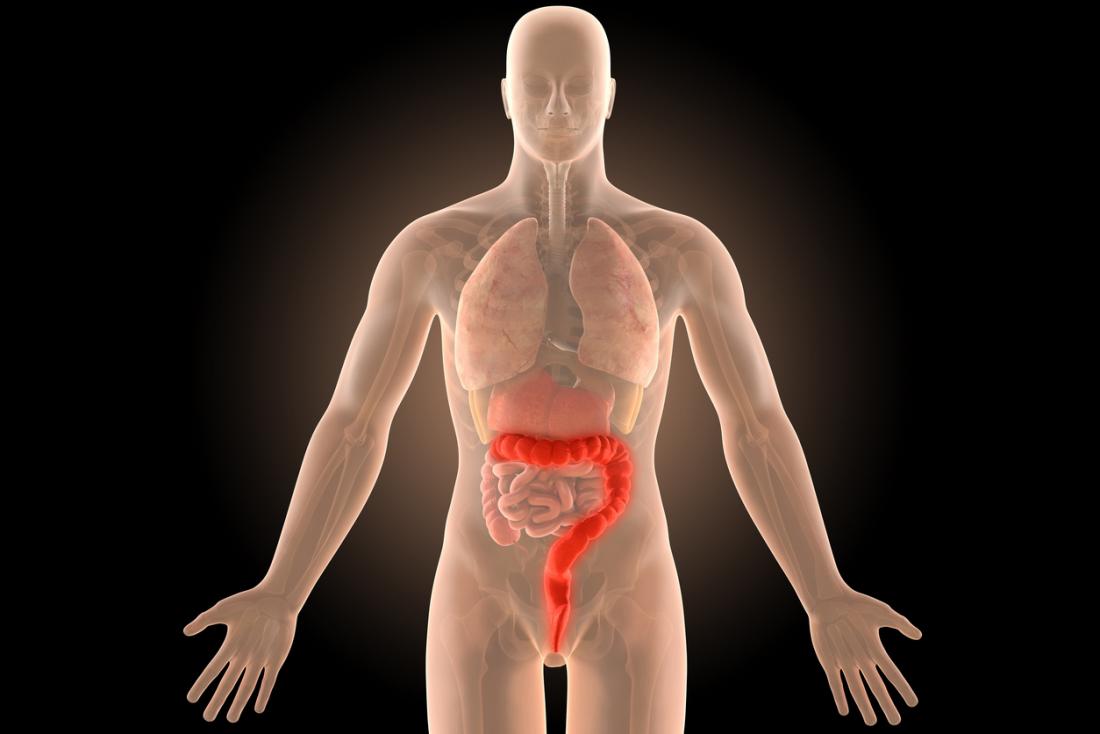
Jelito grube, odpowiedzialne za wchłanianie substancji odżywczych z niestrawionej żywności, usuwa resztki przez odbytnicę przy pomocy kału. W przypadku wrzodziejącego zapalenia okrężnicy, stan zapalny dotyka wyściółki jelita grubego, co może prowadzić do powstawania wrzodów. W skrajnych przypadkach wrzody te mogą krwawić, a także wydzielać ropę i śluz.
Z danych wynika, że wrzodziejące zapalenie jelita grubego dotyka od 250 000 do 500 000 osób w Stanach Zjednoczonych, z roczną częstością występowania wynoszącą od 2 do 7 na 100 000 ludzi.
Odbytnica, będąca końcem okrężnicy, jest zawsze zaangażowana w proces chorobowy. Jeśli stan zapalny ogranicza się jedynie do odbytnicy, mówimy o wrzodziejącym zapaleniu odbytnicy. Jednakże zapalenie może rozprzestrzeniać się w górnych partiach okrężnicy. W przypadku, gdy cała okrężnica jest objęta stanem zapalnym, diagnozuje się pancolitis.
Objawy
Pierwszym objawem wrzodziejącego zapalenia jelita grubego jest biegunka, która z czasem staje się coraz bardziej luźna. Towarzyszyć jej mogą skurczowe bóle brzucha oraz silna chęć na wypróżnienie.
Biegunka może mieć charakter nagły lub rozwijać się stopniowo. Objawy różnią się w zależności od rozległości stanu zapalnego w jelicie grubym.
Najczęstsze objawy to:
- ból brzucha
- krwawa biegunka z obecnością śluzu
Inne możliwe objawy to:
- zmęczenie
- utrata masy ciała
- utrata apetytu
- niedokrwistość
- podwyższona temperatura ciała
- odwodnienie
- uczucie potrzeby ciągłego wypróżniania
Objawy często nasilają się wczesnym rankiem, a w ciągu miesięcy lub lat mogą występować zarówno łagodne, jak i nasilone objawy, które wracają bez leczenia.
Objawy różnią się również w zależności od części jelita, która jest dotknięta chorobą.
Wrzodziejące zapalenie odbytu
W przypadku wrzodziejącego zapalenia odbytu zapalenie występuje wewnątrz odbytnicy. Objawy obejmują:
- krwawienie z odbytu, które może być jedynym objawem
- ból odbytu
- trudności w wypróżnieniu się pomimo silnej chęci
Wrzodziejące zapalenie odbytu jest zazwyczaj najłagodniejszą postacią tej choroby.
Zapalenie proktosiowe
Dotyczy to zarówno odbytnicy, jak i esicy okrężnicy, która jest dolnym końcem okrężnicy. Objawy obejmują:
- krwawą biegunkę
- skurcze brzucha
- ból brzucha
- ciągłą potrzebę korzystania z toalety
Lewostronne zapalenie jelita grubego
W tym przypadku zapalenie obejmuje odbytnicę oraz lewą stronę okrężnicy, w tym esicę i zstępującą okrężnicę. Objawy to:
- krwawa biegunka
- skurcze brzucha po lewej stronie
- utrata masy ciała
Pancolitis
Dotyczy całej okrężnicy. Objawy to:
- krwawa biegunka (często o ciężkim charakterze)
- skurcze brzucha
- ból brzucha
- zmęczenie
- znaczna utrata wagi
Zapalenie okrężnicy
To rzadka, ale potencjalnie zagrażająca życiu forma zapalenia okrężnicy. Objawy obejmują:
- silny ból
- ciężka biegunka, mogąca prowadzić do odwodnienia oraz wstrząsu
W przypadku piorunującego zapalenia okrężnicy występuje ryzyko perforacji jelita oraz toksycznego megakolon. Okrężnica może ulec poważnemu rozdęciu.
Dieta
Odpowiednie porady dietetyczne mogą pomóc w złagodzeniu objawów.
Wskazówki obejmują:
- spożywanie mniejszych posiłków, częściej, na przykład pięć do sześciu małych posiłków dziennie
- picie dużej ilości płynów, zwłaszcza wody, aby zapobiec odwodnieniu
- unikanie kofeiny i alkoholu, które mogą nasilać biegunkę
- unikanie napojów gazowanych, które mogą zwiększać produkcję gazów
- prowadzenie dziennika żywności, aby zidentyfikować pokarmy, które mogą nasilać objawy
Brytyjska Narodowa Służba Zdrowia (NHS) sugeruje, że w trakcie zaostrzeń może pomóc tymczasowe wprowadzenie diety o niskiej zawartości błonnika. Obejmuje to żywność rafinowaną, taką jak biały ryż, chude mięso, ryby, jaja oraz gotowane warzywa. Zawsze warto to omówić z lekarzem.
Może być pomocne przyjmowanie suplementów lub eliminowanie określonych pokarmów, jednak wszelkie zmiany powinny być konsultowane z lekarzem.
Przyczyny
Przyczyny wrzodziejącego zapalenia jelita grubego są wciąż niejasne. Uważa się, że mają na to wpływ genetyka, środowisko oraz układ odpornościowy organizmu.
Genetyka: Około jedna piąta osób cierpiących na wrzodziejące zapalenie jelita grubego ma bliskiego krewnego z tą samą chorobą, co sugeruje dziedziczną predyspozycję.
Środowisko: Dieta, zanieczyszczenie powietrza, dym papierosowy i niedostateczna higiena mogą przyczyniać się do rozwoju choroby.
Układ odpornościowy: Istnieje hipoteza, że reakcja organizmu na infekcję wirusową lub bakteryjną może prowadzić do przewlekłego stanu zapalnego, który jest związany z wrzodziejącym zapaleniem jelita grubego.
Inna teoria sugeruje, że wrzodziejące zapalenie jelita grubego ma charakter autoimmunologiczny, co oznacza, że układ odpornościowy atakuje własne tkanki.
Wysokie spożycie kwasu linolowego: Badania sugerują, że jedna trzecia przypadków wrzodziejącego zapalenia jelita grubego wiąże się z wysokim spożyciem kwasu linolowego, powszechnego kwasu tłuszczowego obecnego w czerwonym mięsie oraz niektórych olejach.
Czynniki ryzyka
Znane czynniki ryzyka obejmują:
Wiek: Wrzodziejące zapalenie jelita grubego może wystąpić w każdym wieku, ale najczęściej diagnozuje się je u osób w przedziale wiekowym 15-30 lat.
Pochodzenie etniczne: Choroba ta dotyczy ludzi wszystkich ras i pochodzeń etnicznych, jednak osoby rasy kaukaskiej, zwłaszcza pochodzenia żydowskiego aszkenazyjskiego, są bardziej narażone.
Genetyka: Osoby z bliskimi krewnymi cierpiącymi na wrzodziejące zapalenie jelita grubego lub chorobę Leśniowskiego-Crohna mają zwiększone ryzyko rozwoju choroby.
Izotretynoina (Accutane): Ten lek, stosowany w leczeniu ciężkiego trądziku, może być związany z wrzodziejącym zapaleniem jelita grubego, chociaż mechanizm tego powiązania pozostaje niejasny.
Różnica między IBS a IBD
Stan, który prowadzi do zapalenia jelit, taki jak wrzodziejące zapalenie jelita grubego czy choroba Leśniowskiego-Crohna, określa się mianem nieswoistego zapalenia jelit (IBD). IBD różni się od zespołu jelita drażliwego (IBS).
W przeciwieństwie do IBD, IBS nie powoduje zapalenia, wrzodów ani innych uszkodzeń jelit. IBS jest znacznie mniej poważnym problemem, gdyż jest to zaburzenie funkcjonalne, w którym układ trawienny wygląda normalnie, ale nie funkcjonuje prawidłowo.
Diagnoza
Podczas wizyty lekarz przeprowadzi wywiad dotyczący objawów oraz historii choroby, z uwzględnieniem ewentualnych przypadków wrzodziejącego zapalenia jelita grubego w rodzinie.
Będzie również badać pacjenta pod kątem oznak niedokrwistości oraz tkliwości w okolicy brzucha.
W celu wykluczenia innych schorzeń, takich jak choroba Leśniowskiego-Crohna, zakażenia, IBS, zapalenie uchyłków, rak jelita grubego czy niedokrwienne zapalenie jelita grubego, mogą być zlecone różne testy.
Testy te obejmują:
- badania krwi
- analizy stolca
- prześwietlenia
- wlew barytowy
- sigmoidoskopię, polegającą na wprowadzeniu elastycznej rurki z kamerą przez odbyt do odbytnicy
- kolonoskopię, w której do jelita grubego wprowadza się długą, elastyczną rurkę z kamerą na końcu
- tomografię komputerową jamy brzusznej lub miednicy
Leczenie
Pacjent z rozpoznaniem wrzodziejącego zapalenia jelita grubego powinien regularnie konsultować się z gastroenterologiem, specjalistą w dziedzinie chorób układu pokarmowego. Specjalista oceni zaawansowanie choroby i pomoże stworzyć plan leczenia.
Ciężkie objawy mogą wymagać hospitalizacji, podczas gdy pacjenci z łagodnymi do umiarkowanych objawami zazwyczaj są leczeni w trybie ambulatoryjnym.
Leczenie koncentruje się na:
- zarządzaniu aktywnym wrzodziejącym zapaleniem jelita grubego, w tym łagodzeniu bieżących objawów do momentu uzyskania remisji
- utrzymywaniu remisji, aby zapobiec nawrotom objawów
Zarządzanie aktywnym wrzodziejącym zapaleniem jelita grubego
Leczenie obejmuje stosowanie trzech głównych rodzajów leków.
Aminosalicylany: To pierwsza linia leczenia łagodnego do umiarkowanego wrzodziejącego zapalenia jelita grubego. Aminosalicylany skutecznie redukują stan zapalny.
Pacjenci z łagodnymi objawami zazwyczaj przyjmują tabletki doustne lub miejscowe aminosalicylany, podczas gdy osoby z bardziej zaawansowanymi postaciami choroby mogą potrzebować lewatywy.
Możliwe efekty uboczne to:
- nudności
- wysypki skórne
- bóle głowy
- biegunka
Sterydy: W przypadku ciężkich objawów lub braku reakcji na aminosalicylany mogą być przepisane steroidy, które także redukują stan zapalny.
Długotrwałe stosowanie steroidów, zwłaszcza doustnych, może wiązać się z poważnymi skutkami ubocznymi. Gdy pacjent zaczyna reagować na leczenie, zazwyczaj zaleca się przerwanie stosowania steroidów.
Efekty uboczne obejmują:
- trądzik i inne problemy skórne
- zmiany nastroju
- problemy ze snem
- obrzęki
- niestrawność
Długotrwałe stosowanie może prowadzić do:
- siniaków
- zaćmy
- cukrzycy
- jaskry
- nadciśnienia (wysokiego ciśnienia krwi)
- osłabienia mięśni
- osteoporozy
- przerzedzenia skóry
- przyrostu masy ciała
Leki immunosupresyjne: Gdy inne metody zawiodą lub jeśli konieczne jest przerwanie stosowania steroidów, przepisywane są leki immunosupresyjne, które obniżają reakcję układu odpornościowego pacjenta oraz zmniejszają zapalenie w jelicie grubym i odbytnicy.
Azatiopryna jest jednym z najczęściej stosowanych leków immunosupresyjnych w leczeniu wrzodziejącego zapalenia jelita grubego.
Możliwe działania niepożądane to:
- nudności
- biegunka
- uszkodzenie wątroby
- niedokrwistość
- siniaki
- infekcje
Infliksymab (Remicade): Jest stosowany w leczeniu umiarkowanych do ciężkich objawów, gdy inne terapie nie przynoszą efektów lub są źle tolerowane. Uważa się, że infliksymab działa szybko w indukcji remisji, szczególnie gdy kortykosteroidy są nieskuteczne. W niektórych przypadkach może nawet zapobiec konieczności operacji.
Zarządzanie ciężkim, czynnym wrzodziejącym zapaleniem jelita grubego
Konieczna będzie hospitalizacja z powodu ryzyka niedożywienia, odwodnienia oraz poważnych powikłań, takich jak pęknięcie okrężnicy. Leczenie obejmuje płyny dożylne oraz leki.
Utrzymywanie remisji
Kiedy objawy są w remisji, regularne dawki aminosalicylanów mogą pomóc w zapobieganiu nawrotom. Jeśli nawroty występują, mimo leczenia aminosalicylanem, lekarz może zalecić azatioprynę.
Rozległe wrzodziejące zapalenie jelita grubego może wymagać długoterminowej terapii podtrzymującej, która może być dostosowana po dwóch latach remisji bez nawrotu.
Chirurgia
Gdy inne metody leczenia zawiodą, operacja może być rozważana jako opcja.
Colectomy: Usunięcie części lub całości okrężnicy.
Ileostomy: Chirurg wykonuje nacięcie w brzuchu, a koniec jelita cienkiego jest wyprowadzany na zewnątrz, tworząc worek zbierający odpady.
Pouch: Wykonanie wewnętrznego woreczka z jelita cienkiego, który jest następnie łączony z mięśniami otaczającymi odbyt. Taki worek nie jest woreczkiem zewnętrznym.
Komplikacje
Powikłania wrzodziejącego zapalenia jelita grubego mogą być poważne, od niedoborów składników odżywczych po potencjalnie śmiertelne krwawienia z odbytnicy.
Rak jelita grubego: Wrzodziejące zapalenie jelita grubego, szczególnie w ciężkich lub rozległych przypadkach, zwiększa ryzyko zachorowania na raka jelita grubego. Zgodnie z danymi National Institutes of Health, ryzyko wzrasta, gdy cała okrężnica jest objęta stanem zapalnym przez dłuższy czas.
Toksyczne megakolon: To powikłanie występuje w przypadkach ciężkiego wrzodziejącego zapalenia jelita grubego, prowadząc do gromadzenia się gazów i puchnięcia okrężnicy, co zwiększa ryzyko jej pęknięcia, posocznicy i wstrząsu.
Inne możliwe komplikacje obejmują:
- zapalenie skóry
- zapalenie stawów
- zapalenie oczu
- choroby wątroby
- osteoporoza
- perforacja okrężnicy
- ciężkie krwawienie
- ciężkie odwodnienie
Aby zapobiec utracie gęstości kości, lekarz może zalecić suplementację witaminą D, wapniem i innymi lekami. Regularne wizyty kontrolne oraz znajomość objawów mogą pomóc w zapobieganiu tym powikłaniom.
Nowe badania i zalecenia na 2024 rok
W roku 2024 obserwujemy znaczący postęp w zrozumieniu wrzodziejącego zapalenia jelita grubego, co przyczynia się do lepszej diagnostyki i leczenia. Nowe badania wskazują na rolę mikrobioty jelitowej w patogenezie choroby, co otwiera nowe możliwości terapeutyczne. Zastosowanie probiotyków oraz prebiotyków w leczeniu wrzodziejącego zapalenia jelita grubego staje się coraz bardziej popularne, a wyniki badań klinicznych potwierdzają ich skuteczność w łagodzeniu objawów.
Dodatkowo, w 2024 roku zaleca się większą personalizację terapii, uwzględniając indywidualne potrzeby pacjentów oraz ich odpowiedzi na leczenie. Nowe leki biologiczne, takie jak wedolizumab czy ustekinumab, pokazują wysoką skuteczność u pacjentów z umiarkowanym do ciężkim przebiegiem choroby, a ich wprowadzenie do praktyki klinicznej znacząco poprawia jakość życia pacjentów.
Statystyki pokazują, że odpowiednie leczenie farmakologiczne oraz zmiany w stylu życia mogą prowadzić do długotrwałej remisji u 60-70% pacjentów. Dlatego ważne jest, aby pacjenci współpracowali z lekarzami w celu dostosowania planu leczenia do swoich potrzeb zdrowotnych.








