Ponad 50 procent wizyt lekarskich w Stanach Zjednoczonych dotyczy lekarzy podstawowej opieki zdrowotnej. Żaden rok nie jest nigdy cichy w życiu lekarza pierwszego kontaktu, a rok 2016 nie stanowi wyjątku. W ciągu ostatnich 12 miesięcy wprowadzono szereg istotnych zmian w wytycznych medycznych, a badania naukowe podniosły ważne kwestie dotyczące pewnych praktyk w opiece zdrowotnej.

Zazwyczaj nowe osiągnięcia w podstawowej opiece zdrowotnej prowadzą do dodatkowych obowiązków dla gabinetów lekarskich. Jednak 2016 rok przyniósł kilka wyjątków.
W maju pojawiła się informacja, że pacjenci nie muszą już przygotowywać się do kontroli cholesterolu na czczo. Ponadto ujawniono pewne techniki, które mogą ułatwić lekarzom diagnozowanie pacjentów.
Jednak miniony rok w podstawowej opiece zdrowotnej nie był wolny od kontrowersji. Według jednego z badań, obciążenie błędem medycznym powinno być traktowane jak choroba.
W tym artykule przyjrzymy się najważniejszym wydarzeniom, które miały największy wpływ na lekarzy rodzinnych w 2016 roku.
Nowe wytyczne i zalecenia
Profilaktyka grypy u dzieci
Amerykańska Akademia Pediatrii w wrześniu przedstawiła swoje zalecenia dotyczące profilaktyki grypy u dzieci.
Ostatnie badania wykazały, że szczepionka przeciw grypie zapewnia «znacznie lepszą ochronę» niż szczepionka z rozpylaczem do nosa.
Organizacja podkreśliła również wagę inokulacji pracowników służby zdrowia, zaznaczając, że powinni oni być wzorem do naśladowania zarówno dla pacjentów, jak i kolegów, przyjmując coroczne szczepienia przeciwko grypie oraz informując innych o swojej immunizacji, co podkreśla bezpieczeństwo i skuteczność tych szczepień.
Zwalczanie oporności na środki przeciwdrobnoustrojowe
Niewłaściwe przepisywanie antybiotyków było nadal problemem, co skłoniło American College of Physicians (ACP) oraz Centers for Disease Control and Prevention (CDC) do wydania porad w styczniu.

Przeziębienie, nieskomplikowane zapalenie oskrzeli, ból gardła i infekcje zatok powodują ogromne zapotrzebowanie w podstawowej opiece zdrowotnej. Organizacje te przedstawiły kilka wskazówek w walce z opornością na antybiotyki oraz kosztami leków.
W dokumencie zasugerowano użycie «objawowego bloku na receptę» dla uzyskania lepszych informacji o pacjencie. CDC udostępnia gotowe materiały na swojej stronie internetowej.
Innym narzędziem, które może poprawić przepisywanie antybiotyków, jest test biurowy, który pozwala na odróżnienie infekcji wirusowych od bakteryjnych – ale czy jest to praktyczne i opłacalne?
Badacze z Duke Medicine w Durham, NC, zaprezentowali wyniki takiego testu w styczniu.
Pracując nad priorytetami określonymi przez prezydenta Baracka Obamę w 2014 r., mają na celu poprawę diagnostyki. Mówią, że badanie ich ekspresji genów to krok w dobrym kierunku, jednak:
«Pozostaje techniczna przeszkoda w przeniesieniu tych celów na niezawodną, dostępną w czasie i niedrogą platformę.»
Wytyczne ISDA dotyczące aktualizacji diagnozy aspergiloz, zarządzania
W lipcu Towarzystwo Chorób Zakaźnych Ameryki (IDSA) zaktualizowało swoje wytyczne dotyczące diagnozy i leczenia aspergilozy – zbiorczego terminu dla różnych chorób wywoływanych przez grzyby.
Nowe wytyczne skupiły się na trzech typach aspergilozy: alergicznej, przewlekłej płucnej i inwazyjnej. Każde zalecenie zostało sklasyfikowane jako «słabe» lub «mocne» w zależności od jakości dowodów.
Na przykład, wytyczne zawierają silne zalecenie, aby inwazyjna aspergiloza była leczona worykonazolem, na podstawie wysokiej jakości dowodów potwierdzających skuteczność tego leku.
Mimo to, IDSA zauważa, że przestrzeganie wytycznych pozostaje dobrowolne, «z najwyższą determinacją w zakresie ich stosowania przez lekarza w świetle indywidualnej sytuacji każdego pacjenta.»
Upraszczanie diagnoz
Aktualizacja torby lekarza
Jeśli masz dość informacji o tym, jak zarządzać typowymi prezentacjami od osób, które nigdy nie uczestniczyły w zimowych spotkaniach, cyfrowa torba lekarska może być interesującą nowinką.
Według redaktora naczelnego, torba lekarza dostaje cyfrową przeróbkę.
Co powiesz na stetoskop, który transkrybuje dźwięki serca do dokumentacji medycznej? Albo technologię smartfonową, która pozwala na tworzenie zdjęć z otoskopu?
Nowa aplikacja do wykrywania wczesnego stadium raka skóry
Rak skóry to najczęstszy nowotwór zarówno u mężczyzn, jak i kobiet w Stanach Zjednoczonych, z około 5,4 miliona podstawowych i płaskonabłonkowych raków skóry diagnozowanych rocznie, a także ponad 76 000 przypadków czerniaka.
W lipcu zaprezentowano nową aplikację o nazwie Dermofit, która ma wspierać lekarzy w lepszym wykrywaniu raka skóry we wczesnym stadium.
«Trzydzieści procent lekarzy automatycznie wyśle pacjenta do szpitala, jeśli zauważy oznaki wzrostu na skórze» – zaznacza deweloper Dermofit, prof. Jonathan Rees z Uniwersytetu w Edynburgu w Wielkiej Brytanii. «Jednak dowody wskazują, że ogromna większość osób, które są widziane i polecane, nie ma raka skóry ani niczego poważnego».
Nowa aplikacja zawiera bibliotekę ponad 1300 zdjęć uszkodzeń skóry, które zostały pogrupowane w zależności od koloru i tekstury.
«Praktycy mogą kliknąć na obraz zmiany chorobowej, co prowadzi do dalszych podobnych zmian. Jeśli wybrane zostaną zmiany, wyświetlane są kolejne zestawy podobnych zmian» – tłumaczy prof. Rees. «To dostarcza wiedzy o różnych typach zmian skórnych i umożliwia użytkownikom odróżnienie zmian, które wyglądają podobnie, ale pochodzą z różnych klas zmian skórnych.»
Zakwestionowanie obecnych praktyk
Post dla testów cholesterolowych «nadmiarowych»
W maju opublikowano badanie, które stwierdziło, że zapotrzebowanie na czczo w testach cholesterolu jest zbędne.
Na podstawie artykułu opublikowanego w kwietniu, Europejskie Towarzystwo Miażdżycowe i Europejska Federacja Chemii Klinicznej i Medycyny Laboratoryjnej wydały wspólne oświadczenie konsensusu.
«Od 2009 r. Testy lipidowe na czczo stały się standardem klinicznym w Danii» – mówią autorzy, dodając, że uproszczenie testów dla pacjentów i lekarzy rodzinnych jest jak najbardziej możliwe.
Konsensus zawiera jednak zalecenie, że stężenie glicerolu w osoczu przekraczające 5 milimoli na litr (440 miligramów na decylitr) może być powtarzane po poszczeniu.
Leki na ciśnienie krwi mogą wyrządzić więcej szkody niż pożytku
«Liniowy związek między ciśnieniem krwi a chorobą sercowo-naczyniową, który obserwowano w niektórych badaniach obserwacyjnych, nie może być ekstrapolowany na zakładane korzyści leczenia» – podsumowują autorzy lutowego artykułu.
Sugerują, że leki na ciśnienie krwi przepisane poniżej pewnej wartości progowej mogą nie tylko nie przynieść korzyści, ale również być szkodliwe.
Zalecają stosowanie leków obniżających ciśnienie krwi u osób z cukrzycą, jeśli skurczowe ciśnienie krwi przekracza 140 mmHg. Potraktowanie odczytów poniżej tego progu może być szkodliwe, podsumowują.
Podkreślają, że leki przeciwnadciśnieniowe stosowane powyżej tego progu są ważne w zmniejszaniu śmiertelności i chorób sercowo-naczyniowych u pacjentów z cukrzycą.
Błędy i błędne diagnozy
Błąd medyczny trzecia najczęstsza przyczyna śmierci w USA
W innym artykule opublikowanym w maju naukowcy odkryli, że błąd medyczny jest trzecią najczęstszą przyczyną śmierci w USA.
Jeden z autorów omawia tę kwestię w wywiadzie dźwiękowym, twierdząc, że problem został «znacznie zaniżony». Artykuł dodaje: «Świadectwa zgonu w USA, wykorzystywane do zestawiania statystyk krajowych, nie mają możliwości uznania błędu medycznego.»
Szacuje się, że 250 000 zgonów jest «bardzo konserwatywnych» – mówi prof. Martin Makary z Wydziału Chirurgii Uniwersytetu Medycznego Uniwersytetu Johnsa Hopkinsa w Baltimore, MD.
Rozwiązaniem, zgodnie z gazetą, jest udostępnianie danych na temat błędu medycznego w taki sam sposób, w jaki dane są udostępniane na temat chorób – błąd medyczny «nie powinien być zwolniony» z podejścia naukowego.
Niebezpieczeństwa nierozpoznanej demencji
Może wydawać się oczywiste, że niezdiagnozowana demencja stanowi zagrożenie, ale czy istnieją dowody związane z tymi zagrożeniami?
Niektóre liczby pojawiły się w badaniu opublikowanym w czerwcu.
Ludzie, którzy mieli prawdopodobną demencję, ale nie mieli diagnozy, częściej prowadzili, przygotowywali ciepłe posiłki, zarządzali finansami i lekami, i odwiedzali wizyty lekarskie w porównaniu z diagnozowanymi seniorami.
Autorzy podsumowują: «Zrozumienie częstości potencjalnie niebezpiecznych działań i warunków życia może pomóc klinicystom w skoncentrowaniu się na badaniach bezpieczeństwa i poradnictwie dla starszych osób ze stwierdzoną lub podejrzewaną demencją.»
Oczywiście, problem otępienia jest poważny i rosnący w społeczeństwie, a autorzy potwierdzają, że ponad połowa seniorów żyjących w społeczności podejrzanej o demencję nie ma diagnozy lekarza.
Środki przeciwdziałające problemowi, według autorów, obejmują pomoc pacjentom i ich rodzinom «w zaakceptowaniu, zrozumieniu i przystosowaniu się do diagnozy demencji».
Poprawa opieki nad pacjentem
Badania sugerują, że lekarze ignorują zdrowie serca kobiet
Jako lekarz zawsze pragniesz robić to, co najlepsze dla każdego pacjenta. Dlatego badanie opublikowane w marcu mogło być ciosem dla wielu lekarzy rodzinnych, po tym, jak wiele kobiet uznało, że ich stan serca jest ignorowany przez lekarzy.

Zaprezentowane na 65. dorocznej sesji naukowej American College of Cardiology, w badaniu wzięło udział ponad 1000 kobiet, pytając je, jakie porady zdrowotne otrzymały od swoich lekarzy.
Około 34 procent kobiet zostało poinformowanych przez lekarza o utracie wagi, a jedynie 16 procent usłyszało o ryzyku chorób serca – mimo że 74 procent z nich miało co najmniej jeden czynnik ryzyka dla tego schorzenia.
Współautorem badania jest dr C. Noel Bairey Merz z Centrum Barbra Streisand w Cedars-Sinai Heart Institute w Kalifornii.
«Kobiety czują się stygmatyzowane, najczęściej mówi się im, aby raczej odchudzały się niż kontrolowały ciśnienie krwi i poziom cholesterolu» – zauważa.
«Jeśli kobiety nie sądzą, że zachorują na choroby serca, a społeczeństwo oraz ich lekarze mówią, że wszystko będzie dobrze, jeśli tylko stracą na wadze, to wyjaśnia paradoks, dlaczego kobiety nie wchodzą do zalecanych badań serca. Kto chce usłyszeć, żeby schudnąć?»
Pomaganie pacjentom w zarządzaniu lekami
W odniesieniu do osób starszych, badanie zidentyfikowało wielu seniorów, którzy mogą potrzebować wsparcia w zarządzaniu lekami.
Krótka skala mogłaby pomóc w identyfikacji tych, którzy potrzebują pomocy w leczeniu, stwierdzili naukowcy, którzy publikowali w czerwcu.
Czynniki, które okazały się przewidywalne, to wiek 75 lat lub więcej, płeć męska, problemy z pamięcią oraz trudności w codziennych czynnościach życiowych.
Czynniki te opierają się na stwierdzeniu, że osoby w wieku 80 lat i starsze są trzy razy bardziej narażone na potrzebę pomocy przy lekach niż osoby w wieku od 65 do 69 lat. Mężczyźni dwukrotnie częściej potrzebowali pomocy niż kobiety, a problemy z pamięcią zwiększały prawdopodobieństwo nawet pięciokrotnie.
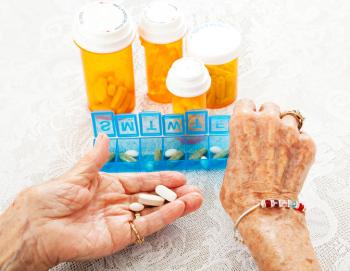
Wśród pytań badawczych zadawanych przez 4106 starszych mieszkańców pięciu hrabstw w Północnej Karolinie było proste pytanie: «Czy możesz zażyć lek bez pomocy (we właściwych dawkach i o właściwym czasie)?»
Wśród czynników związanych ze zmniejszoną potrzebą pomocy byli pacjenci zgłaszający cztery lub więcej chorób przewlekłych.
Aby zidentyfikować potrzebę pomocy lekarskiej, autorzy sugerują skalę pięciu elementów:
- Co najmniej 75 lat
- Męski
- Cztery lub więcej błędów w krótkim, przenośnym kwestionariuszu stanu psychicznego
- Jeden lub więcej problemów z zgłaszanymi czynnościami codziennego życia
- Jeden lub więcej problemów z instrumentalnymi czynnościami dnia codziennego
Taki test wskazuje na potrzebę pomocy przy 77,1% czułości i 87,9% specyficzności, podsumowują.
Biorąc pod uwagę to, co 2016 rok przyniósł do podstawowej opieki zdrowotnej, niewątpliwie interesujące będzie zobaczyć, co nas czeka w nadchodzących latach.
Aktualne badania i innowacje w opiece zdrowotnej w 2024 roku
Z perspektywy roku 2024, podstawowa opieka zdrowotna przechodzi istotne zmiany, które mają na celu poprawę jakości życia pacjentów. Nowe badania pokazują, że integracja telemedycyny do codziennej praktyki lekarzy rodzinnych znacznie zwiększa dostępność usług zdrowotnych, zwłaszcza dla osób z obszarów wiejskich.
Zgodnie z badaniami opublikowanymi w 2023 roku, pacjenci, którzy korzystają z teleporad, zgłaszają wyższą satysfakcję z usług medycznych oraz mniejsze opóźnienia w dostępie do specjalistów. Ponadto, analiza danych epidemiologicznych wskazuje na spadek hospitalizacji wśród osób, które regularnie korzystają z telemedycyny.
Kolejnym interesującym trendem jest rozwój sztucznej inteligencji w diagnostyce medycznej. Badania pokazują, że algorytmy AI mogą znacząco polepszyć dokładność diagnoz, co przyczynia się do wcześniejszego wykrywania chorób. Na przykład, nowa aplikacja stworzona przez zespół badawczy z Uniwersytetu Stanforda potrafi wykrywać wczesne oznaki chorób serca z dokładnością sięgającą 90%.
Dzięki takim innowacjom, lekarze mają możliwość szybkiego i skutecznego reagowania na potrzeby pacjentów, co jest kluczowe w kontekście rosnącej liczby chorób przewlekłych.
W obliczu wyzwań, przed jakimi stoi dzisiejsza medycyna, ciągłe doskonalenie praktyk i wprowadzanie nowoczesnych rozwiązań technologicznych staje się niezbędne. Obserwując te zmiany, możemy mieć nadzieję na jeszcze lepszą przyszłość dla pacjentów oraz systemu ochrony zdrowia.








