Migotanie przedsionków to poważna choroba serca, która powoduje nieregularne bicie serca. To zaburzenie jest wynikiem nieprawidłowego działania elektrycznego systemu przewodzenia serca, który przekazuje sygnały z jednej części serca do drugiej, co prowadzi do chaotycznych skurczów.
Gdy pacjent cierpi na migotanie przedsionków (A-fib), sygnały elektryczne w sercu nie funkcjonują prawidłowo. W efekcie, górne komory serca (przedsionki) mogą kurczyć się w sposób niekontrolowany, a to wpływa na dolne komory, co może prowadzić do nieefektywnego pompowania krwi.
Jednym z kluczowych narzędzi do monitorowania migotania przedsionków jest elektrokardiogram (EKG). To bezbolesne badanie wykorzystuje elektrody umieszczone na klatce piersiowej do oceny aktywności elektrycznej serca.
W przypadku pacjentów z A-fib, wyniki EKG będą zawierały charakterystyczne zmiany, które zostaną omówione w tym artykule.
Charakterystyka EKG
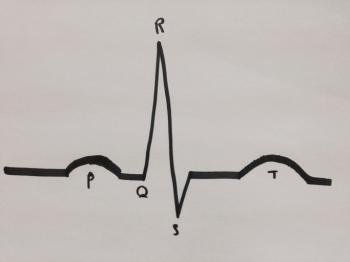
Standardowe EKG pokazuje tzw. rytm zatokowy, który można przedstawić jako szereg małych «guzków». Każdy z nich jest kluczowy dla działania serca.
W przypadku EKG osób z A-fib, można zaobserwować kilka kluczowych różnic w porównaniu do normalnego EKG:
- P Waves: Fale P to pierwsze «uderzenie» na EKG, które pokazuje skurcz przedsionków. W A-fib fale P mogą być niewidoczne, co wskazuje na brak skurczu przedsionków.
- Zespół QRS: Zespół QRS obrazuje skurcz komór serca. U pacjentów z A-fib, mogą występować nieregularności w kształcie tego zespołu.
- T Waves: Fale T następują po zespole QRS i odzwierciedlają moment relaksacji serca. W A-fib mogą być zniekształcone.
Podczas gdy EKG osoby z normalnym rytmem zatokowym przejawia regularność i uporządkowanie, EKG u pacjentów z A-fib charakteryzuje się nieregularnymi wzorcami. Warianty EKG u osób z A-fib mogą obejmować:
- Brak fal P: W A-fib przedsionki nie kurczą się w sposób przewidywalny, co skutkuje brakiem widocznych fal P na EKG.
- Nieregularny rytm: Osoby z A-fib mogą mieć rytm określany jako «nieregularnie nieregularny», co prowadzi do uczucia kołatania serca.
- Fibrillatory waves: Fale migotania przedsionków mogą przypominać fale P, ale występują w nieregularnych odstępach czasowych, co różni je od rytmu zatokowego.
Podczas pomiaru częstości akcji serca na EKG, urządzenie nalicza uderzenia komór w ciągu minuty, co może ulegać znacznym wahaniom w przypadku A-fib.
Rodzaje Migotania Przedsionków
Migotanie przedsionków dzieli się na kilka podtypów, które mogą być zidentyfikowane na podstawie objawów oraz wyników EKG. Oto niektóre z nich:
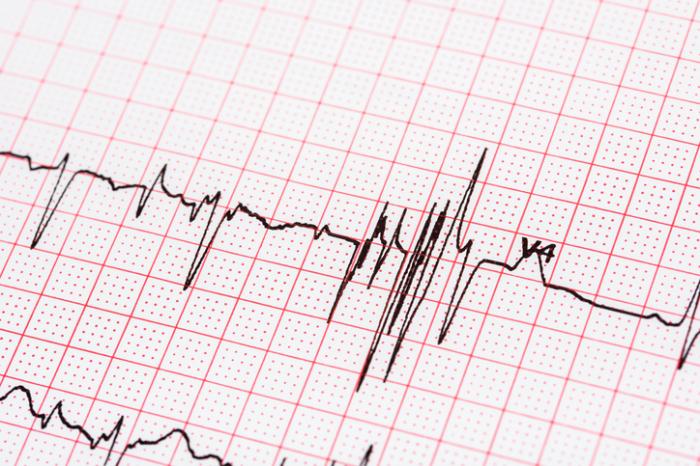
- Zjawisko Ashmana: Charakteryzuje się długą przerwą między uderzeniami serca, po której następuje kilka bliskich skurczów. Może wystąpić blok prawej odnogi pęczka Hisa.
- A-fib z szybką odpowiedzią komorową: Rytm serca przekracza 100 uderzeń na minutę, co może prowadzić do osłabienia serca.
- Paroksyzm A-fib: Pacjent doświadcza epizodów A-fib, które pojawiają się i znikają.
- Ciągłe A-Fib: Pacjent pozostaje w A-fib nieprzerwanie.
EKG 12-odprowadzeniowe jest najbardziej szczegółowe i pozwala na dokładną ocenę stanu serca pacjenta.
Objawy A-Fib
Nieregularne bicie serca może prowadzić do uczucia trzepotania w klatce piersiowej, a pacjenci często zgłaszają duszność, zawroty głowy oraz ogólne osłabienie.
Migotanie przedsionków zwiększa ryzyko powstawania zakrzepów, co z kolei zwiększa ryzyko udaru mózgu. Typowe objawy A-Fib obejmują:
- zamieszanie
- zmęczenie
- palpitacje serca
- zawroty głowy
- duszność
- słabość
W przypadku szybkiego rytmu serca, pacjenci mogą odczuwać silny niepokój, a ich zdolność do efektywnego pompowania krwi jest ograniczona.
Objawy migotania przedsionków są często powiązane z innymi schorzeniami serca, które mogą prowadzić do jego uszkodzenia, takimi jak:
- nieprawidłowości zastawek serca
- wrodzone wady serca
- choroba wieńcowa
- wysokie ciśnienie krwi
- historia wcześniejszych operacji serca
- nadczynność tarczycy
- choroby płuc
Warto również zauważyć, że migotanie przedsionków może występować bez wyraźnej przyczyny, co określa się jako samotne kręgi typu A.
Leczenie Migotania Przedsionków
Leczenie migotania przedsionków zależy od ciężkości objawów, ich przyczyn oraz czasu trwania choroby.
Z uwagi na ryzyko powstawania zakrzepów, lekarze często przepisują leki przeciwzakrzepowe, aby zredukować prawdopodobieństwo udaru.
Przykłady antykoagulantów to:
- warfaryna
- dabigatran
- rywaroksaban
- apiksaban
Jeśli rytm serca pacjenta jest zbyt szybki, lekarz może zastosować leki, które zwolnią jego pracę. Możliwe leki to blokery kanałów wapniowych i beta-blokery.
Czasami lekarze decydują się na tzw. «zresetowanie» rytmu serca, co może obejmować:
- Kardiowersja: Procedura, w której dostarczany jest impuls elektryczny do serca, aby przywrócić prawidłowy rytm.
- Leki przeciwarytmiczne: Klasa leków mająca na celu zmniejszenie częstości występowania A-fib, takie jak flekainid, dofetilid, amiodaron czy sotalol.
W przypadku nieskuteczności tych metod, lekarze mogą zalecić bardziej inwazyjne procedury, takie jak ablacja cewnika, polegająca na wprowadzeniu cewnika do serca w celu zniszczenia tkanki, która generuje nieprawidłowe sygnały elektryczne.
Nowe Badania i Wnioski w 2024 roku
W 2024 roku, badania nad migotaniem przedsionków koncentrują się na zrozumieniu genetycznych predyspozycji do tej choroby. Nowe dane wskazują na znaczną rolę czynników dziedzicznych, co może wpłynąć na przyszłe metody diagnozowania i leczenia.
Dodatkowo, badania kliniczne sugerują, że nowe leki przeciwzakrzepowe mogą być bardziej efektywne i mają mniej działań niepożądanych. Warto zaznaczyć, że regularne monitorowanie EKG jest kluczowe dla wczesnego wykrywania i skutecznego zarządzania A-fib, co może znacząco poprawić jakość życia pacjentów.
Statystyki z 2024 roku pokazują, że wczesne wykrywanie migotania przedsionków przyczynia się do zmniejszenia ryzyka udaru mózgu o 30%, co podkreśla konieczność regularnych badań kardiologicznych, zwłaszcza u osób starszych oraz tych z innymi schorzeniami serca.








