Infekcja stawu kolanowego może rozwinąć się po operacji wymiany stawu kolanowego. Jakie są objawy zakażenia stawu kolanowego i kto jest najbardziej narażony na jego wystąpienie?
Operacja wymiany stawu kolanowego, znana również jako artroplastyka kolana, jest jednym z najczęstszych rodzajów operacji planowych. Szacuje się, że do 2030 r. w Stanach Zjednoczonych odbędzie się aż 3,48 miliona wymian kolan.
Operacja wymiany stawu kolanowego jest konieczna, gdy pacjent odczuwa ciągły ból kolana lub obrzęk, co wpływa na ich zdolność do wykonywania codziennych czynności.
Większość pacjentów odczuwa ulgę i odzyskuje mobilność po operacji. Niemniej jednak, u niektórych osób po wymianie stawu kolanowego może wystąpić infekcja.
W niniejszym artykule omówimy oznaki, przyczyny, czynniki ryzyka oraz metody leczenia infekcji stawu kolanowego. Zastanowimy się również, jak skutecznie zapobiegać infekcjom po operacjach wymiany stawu kolanowego.
Co to jest infekcja zastępująca kolano?
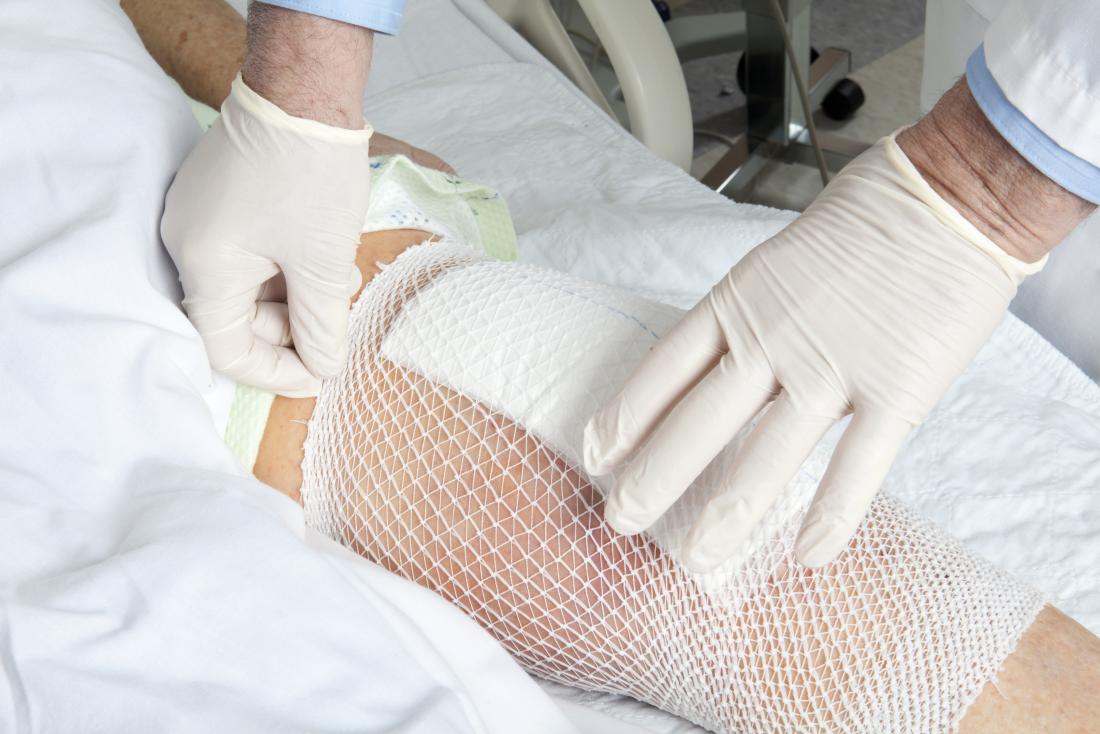
Infekcja kolana może rozwinąć się w ranie pooperacyjnej lub wokół sztucznego implantu zastępującego staw kolanowy. Zakażenie zwykle jest spowodowane przez szkodliwe bakterie, które dostają się do rany.
Infekcja stawu kolanowego może wystąpić w różnych momentach po operacji, na przykład:
- podczas pobytu w szpitalu po operacji,
- kiedy pacjent wraca do domu,
- miesiące, a nawet lata po zabiegu.
Według Amerykańskiej Akademii Chirurgów Ortopedycznych, tylko jedna na 100 osób, które mają wymieniony staw kolanowy, rozwija infekcję.
Symptomy i objawy
Po operacji wymiany stawu kolanowego normalne są następujące objawy:
- łagodny obrzęk w kolanie lub kostce,
- minimalne zaczerwienienie wokół nacięcia,
- lekka temperatura wokół nacięcia lub kolana.
Te objawy pooperacyjne zazwyczaj nie wskazują na infekcję i powinny ustępować z czasem. Jeśli jednak objawy te nasilają się, może to być znak zakażenia.
Osoba, która doświadcza jednego lub więcej z poniższych objawów, może mieć infekcję stawu kolanowego:
- trudności w chodzeniu bez bólu,
- wzmożony ból i sztywność w stawie,
- ciepło, zaczerwienienie i tkliwość wokół nacięcia lub całego kolana,
- szara ciecz wypływająca z nacięcia, zwłaszcza jeśli ma nieprzyjemny zapach,
- gorączka powyżej 100 °F (37,8 °C),
- dreszcze lub nocne poty,
- skrajne zmęczenie.
Przyczyny
Po operacji wymiany stawu kolanowego bakterie mogą dostać się do organizmu przez ranę po nacięciu. Jeśli bakterie dotrą do nowego sztucznego stawu, mogą się namnażać i wywołać infekcję.
Niektóre bakterie są nieszkodliwe, jak te naturalnie występujące w organizmie, inne jednak mogą wyrządzić krzywdę i wywołać infekcję. Układ odpornościowy zwykle eliminuje szkodliwe bakterie, które dostają się do krwiobiegu.
W przypadku wymiany stawu kolanowego, naturalny staw zostaje zastąpiony sztucznym stawem wykonanym z metalu i plastiku. Materiały te mogą utrudniać organizmowi zwalczanie bakterii.
Czynniki ryzyka

Każdy, kto przeszedł wymianę stawu kolanowego, może być narażony na infekcję, ale niektóre grupy są bardziej zagrożone. Należą do nich osoby, które:
- mają niedobory immunologiczne, takie jak HIV lub chłoniak,
- cierpią na cukrzycę,
- mają słabe krążenie w kończynach,
- przyjmują leki immunosupresyjne,
- doświadczają częstych infekcji dróg moczowych,
- mają BMI powyżej 50,
- mają problemy z zębami,
- cierpią na zapalenie skóry lub łuszczycę,
- mają reumatoidalne zapalenie stawów,
- paliły papierosy,
- przeszły wcześniej operację kolana,
- doświadczyły infekcji w sztucznym kolanie.
Diagnoza
Lekarz może zdiagnozować infekcję stawu kolanowego podczas badania fizykalnego.
Czasami może być konieczne zbadanie rodzaju bakterii wywołujących zakażenie za pomocą następujących testów:
- Badanie krwi: Pomaga w ocenie stanu zapalnego w organizmie, co może wskazywać na infekcję.
- Testy obrazowe: mogą pomóc w określeniu, czy zakażenie występuje w sztucznym stawie. Do testów obrazowych zaliczają się zdjęcia rentgenowskie, tomografia komputerowa (CT), rezonans magnetyczny (MRI) czy skanowanie kości.
- Aspiracja stawu: płyn pobrany z kolana jest analizowany pod kątem obecności bakterii i białych krwinek. Wysoka liczba białych krwinek oznacza, że organizm walczy z infekcją.
Leczenie
Infekcje stawu kolanowego można leczyć na wiele sposobów, w tym metodami nieoperacyjnymi i chirurgicznymi.
Leczenie niechirurgiczne
Niektóre infekcje stawu kolanowego są powierzchowne, co oznacza, że dotyczą tylko skóry i tkanki wokół stawu, a nie samego implantu. Powierzchowne zakażenia można leczyć antybiotykami, zarówno doustnymi, jak i dożylnymi.
Leczenie chirurgiczne
Jeśli infekcja stawu kolanowego jest bardziej zaawansowana i dotyczy głębszych tkanek, może być konieczne leczenie chirurgiczne. Opcje chirurgiczne obejmują:
- Oczyszczenie: polega na chirurgicznym usunięciu zakażonej tkanki wokół stawu. Zanieczyszczona tkanka miękka jest usuwana, a sztuczny staw czyszczony. Lekarz przepisuje antybiotyki dożylne po zabiegu.
- Chirurgia etapowa: obejmuje szereg zabiegów mających na celu usunięcie i wymianę sztucznego stawu, zwłaszcza w przypadku zakażeń rozwijających się po kilku miesiącach lub latach od pierwotnej operacji.
Różne etapy chirurgii etapowej zazwyczaj obejmują:
- Usunięcie sztucznego stawu: w przypadku zaawansowanej infekcji konieczne jest usunięcie implantu.
- Płukanie stawu: pomaga usunąć zakażoną tkankę.
- Umieszczenie antybiotykowego elementu dystansującego: utrzymuje przestrzeń stawową i wyrównanie stawu podczas leczenia infekcji.
- Antybiotyki dożylne: stosuje się je w celu eliminacji infekcji, zazwyczaj przez okres do 6 tygodni.
- Nowa operacja wymiany stawu kolanowego: po wyleczeniu infekcji można przeprowadzić nową operację wymiany stawu kolanowego.
Zapobieganie
Przed i w trakcie zabiegu wymiany stawu kolanowego, zastosowanie poniższych kroków może pomóc zmniejszyć ryzyko infekcji:
- Profilaktyczne stosowanie antybiotyków: zgodnie z przeglądem z 2013 r., leki te mogą pomóc zredukować ryzyko infekcji stawu kolanowego.
- Podawanie antybiotyków: powinny być stosowane bezpośrednio przed, w trakcie i przez 24 godziny po operacji.
- Utrzymywanie krótkiego czasu operacji: krótszy czas zabiegu zmniejsza ryzyko zakażenia.
- Ograniczenie liczby osób w sali operacyjnej: zmniejsza to liczbę bakterii w otoczeniu.
- Stosowanie sterylnego sprzętu operacyjnego: narzędzia oraz wszelkie zewnętrzne elementy powinny być odpowiednio wysterylizowane.
- Badania przesiewowe na obecność bakterii w nosie: osoby z pewnymi rodzajami bakterii mogą być bardziej narażone na infekcje. W niektórych szpitalach przeprowadza się takie badania przed operacjami, a w przypadku wykrycia szkodliwych bakterii podaje się odpowiednie leczenie.
- Mycie skóry preparatami chlorheksydynowymi: to może pomóc w redukcji bakterii na skórze przed operacją.
Po operacji wymiany stawu kolanowego, następujące kroki mogą pomóc zmniejszyć ryzyko infekcji:
- Postępuj zgodnie z zaleceniami lekarza dotyczącymi pielęgnacji ran,
- Oczyszczaj i zabezpieczaj wszelkie skaleczenia, rany lub oparzenia,
- Dbaj o higienę jamy ustnej, ponieważ infekcje w jamie ustnej mogą rozprzestrzeniać się na sztuczny staw.
Perspektywy
Chociaż mogą wymagać zabiegu chirurgicznego, infekcje związane z wymianą stawu kolanowego są w większości przypadków uleczalne. Gdy pacjent otrzyma odpowiednie leczenie, ból i obrzęk wokół stawu powinny ulec poprawie, a pacjent odzyska sprawność.
Dzięki odpowiednim środkom prewencyjnym przed i po operacji można zredukować ryzyko dalszych zakażeń.
Nowe badania i obserwacje w 2024 roku
W 2024 roku badania nad infekcjami po wymianie stawu kolanowego wykazały, że nowoczesne metody leczenia, takie jak zastosowanie implantów o zwiększonej odporności na zakażenia, znacząco zmniejszają ryzyko wystąpienia infekcji. W badaniach wskazano, że implanty powleczone substancjami antybakteryjnymi mogą obniżyć wskaźnik zakażeń o 30% w porównaniu do tradycyjnych implantów.
Dodatkowo, nowe podejścia w zakresie prewencji, takie jak stosowanie probiotyków przed operacją, wykazują obiecujące wyniki w redukcji ryzyka zakażeń. Badania sugerują, że pacjenci, którzy przyjmują probiotyki, mogą wykazywać mniejsze wskaźniki zakażeń postoperacyjnych, co otwiera nowe możliwości w zakresie zapobiegania infekcjom.
Warto również zauważyć, że regularne monitorowanie stanu zdrowia pacjentów oraz wczesne wykrywanie objawów infekcji poprzez telemedycynę stają się coraz bardziej popularne i mogą przyczynić się do szybszej interwencji i lepszych wyników leczenia.








