Plamica Henocha-Schönleina to zapalenie małych naczyń krwionośnych, które powoduje ich wyciek, co prowadzi do charakterystycznej wysypki.
Choć plamica Henocha-Schönleina (HSP) może dotknąć każdego, dzieci w wieku od 2 do 6 lat są najbardziej narażone na jej rozwój.
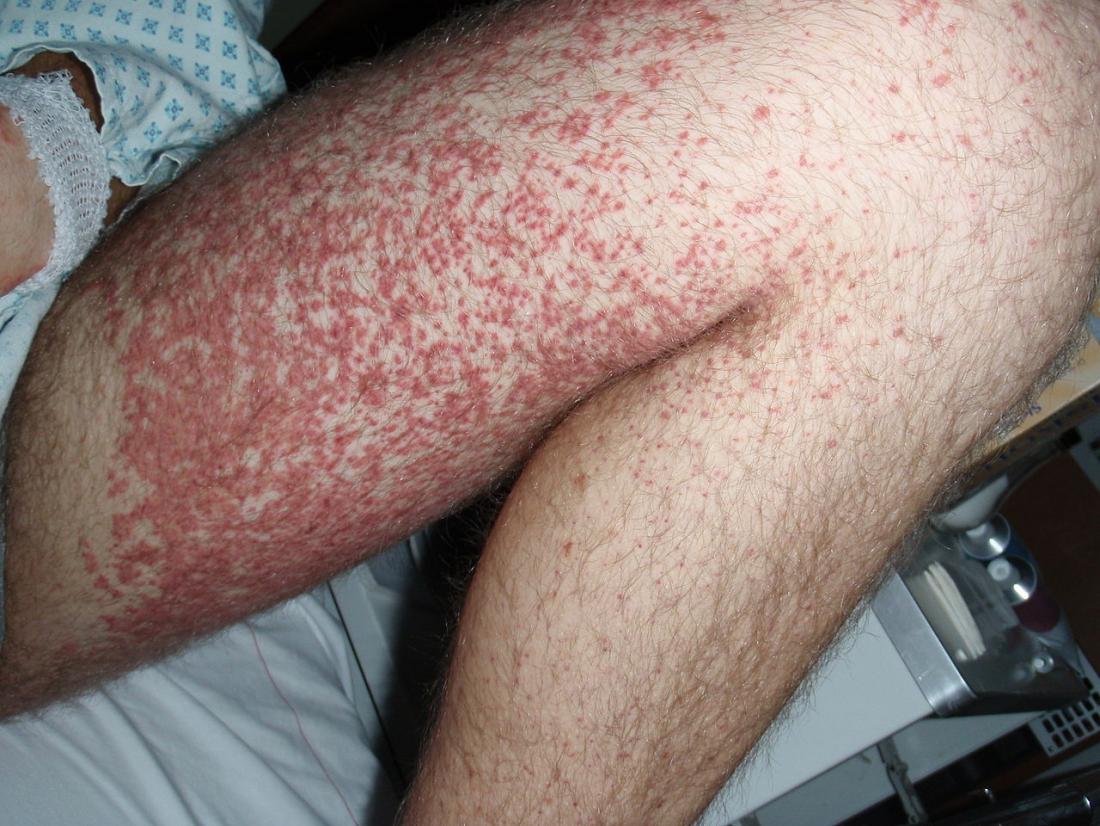
Charakterystyczna wysypka HSP przedstawia się jako małe czerwone kropki na skórze, zazwyczaj na nogach i pośladkach, które zmieniają kolor z czerwonego na fioletowy, a później na brązowy, zanim znikną w ciągu następnych 10 dni. Wysypka występuje we wszystkich przypadkach HSP.
Inne objawy towarzyszące mogą obejmować bóle brzucha, nudności i wymioty, zapalenie stawów oraz krew w moczu. Uszkodzenie nerek to najczęstsza i najpoważniejsza długotrwała komplikacja. Chociaż zgon z powodu HSP jest rzadki, główną przyczyną jest zwykle choroba nerek.
Niektóre badania sugerują, że liczba przypadków HSP wzrasta podczas chłodnych jesiennych i zimowych miesięcy.
Przyczyny

Dokładna przyczyna HSP nie jest w pełni poznana. Może to być spowodowane nienormalną odpowiedzią układu odpornościowego na infekcje lub intensywną reakcją alergiczną. Istnieje również możliwość, że niektóre osoby są genetycznie predysponowane do rozwoju HSP.
Możliwe przyczyny HSP to:
- Układ odpornościowy: Zdrowy układ odpornościowy wytwarza przeciwciała, które mają za zadanie zwalczać bakterie i wirusy. W przypadku HSP jednak przeciwciała atakują naczynia krwionośne, co prowadzi do stanu zapalnego, wycieku i wysypki.
- Reakcja alergiczna: Ekstremalna reakcja alergiczna na niektóre pokarmy może wywołać HSP.
- Genetyka: Choć rzadko, HSP występuje w rodzinach, w tym u bliźniaków. To sugeruje, że niektóre przypadki HSP mogą mieć podłoże genetyczne, aczkolwiek brakuje na to jednoznacznych dowodów.
- Inne czynniki: Niektóre leki, bakterie, ukąszenia owadów, infekcje wirusowe, żywność, zimna pogoda oraz traumy mogą również przyczyniać się do rozwoju HSP.
Objawy
Objawy mogą pojawić się w dowolnej kolejności, ale HSP zazwyczaj wpływa na nerki w późniejszym etapie rozwoju choroby. Objawy HSP zwykle zaczynają się nagle. W rzadkich przypadkach konieczna może być hospitalizacja.
Objawy HSP obejmują:
Wysypka
Wyciek naczyń krwionośnych w skórze prowadzi do wysypki, która zwykle pojawia się jako małe czerwone lub fioletowe kropki, przypominające siniaki w miarę upływu czasu.
Wysypka zazwyczaj występuje na nogach, ramionach lub pośladkach, ale później może się rozprzestrzenić na klatkę piersiową, plecy i twarz. Pojawienie się wysypki nie zmienia się, nie staje się jaśniejsze ani nie znika po naciśnięciu. Wysypka jest charakterystyczna dla HSP i występuje we wszystkich przypadkach.
Problemy żołądkowo-jelitowe
HSP może powodować wymioty i bóle brzucha, a krew może pojawić się w stolcu. Bóle brzucha są zazwyczaj intensywniejsze w nocy.
Artretyzm
Ból i obrzęk mogą wystąpić w stawach kolanowych i kostkowych, ale także w łokciach i nadgarstkach.
Problemy z nerkami
Krew w moczu wskazuje, że HSP wpłynęło na nerki. Białko w moczu lub wysokie ciśnienie krwi mogą sugerować poważniejsze problemy z nerkami.
Bóle głowy
HSP może wpływać na ośrodkowy układ nerwowy, co prowadzi do bólów głowy, konwulsji i drgawek, a także może wpływać na zdolność mózgu do przetwarzania informacji.
Inne objawy
U niektórych chłopców i mężczyzn z HSP może wystąpić obrzęk jąder.
Diagnoza
Nie ma jednego wiarygodnego testu na HSP, a chorobę można mylić z innymi postaciami zapalenia naczyń. Lekarz będzie szukał kombinacji objawów, które wspólnie wskazują na HSP.
Na przykład połączenie objawów, takich jak wysypka, ból brzucha i zapalenie stawów, zwykle sugeruje obecność HSP. Rozpoznanie HSP jest bardziej prawdopodobne, jeśli na skórze znajdują się przeciwciała.
Obecność krwi lub białka w moczu najczęściej wskazuje na problemy z nerkami i może sugerować HSP, jeśli występuje również wysypka.
Poniższe procedury kliniczne i testy mogą pomóc w potwierdzeniu diagnozy HSP:
- Biopsja skóry: Tkankę skórną pobiera się zazwyczaj w znieczuleniu miejscowym i bada na obecność przeciwciał.
- Biopsja nerki: Wykorzystuje się techniki obrazowania, aby prowadzić igłę biopsji do nerki w celu pobrania próbki tkanki.
- Analiza moczu: Lekarze ocenią mocz pod kątem obecności krwi (krwiomocz) lub białka (białkomocz).
Leczenie i zarządzanie
Obecnie nie ma lekarstwa na HSP, ale w większości przypadków objawy ustępują samoistnie, bez konieczności leczenia.
Osoba może podjąć kroki w celu złagodzenia bólu stawów, bólu brzucha lub obrzęków, których doświadcza.
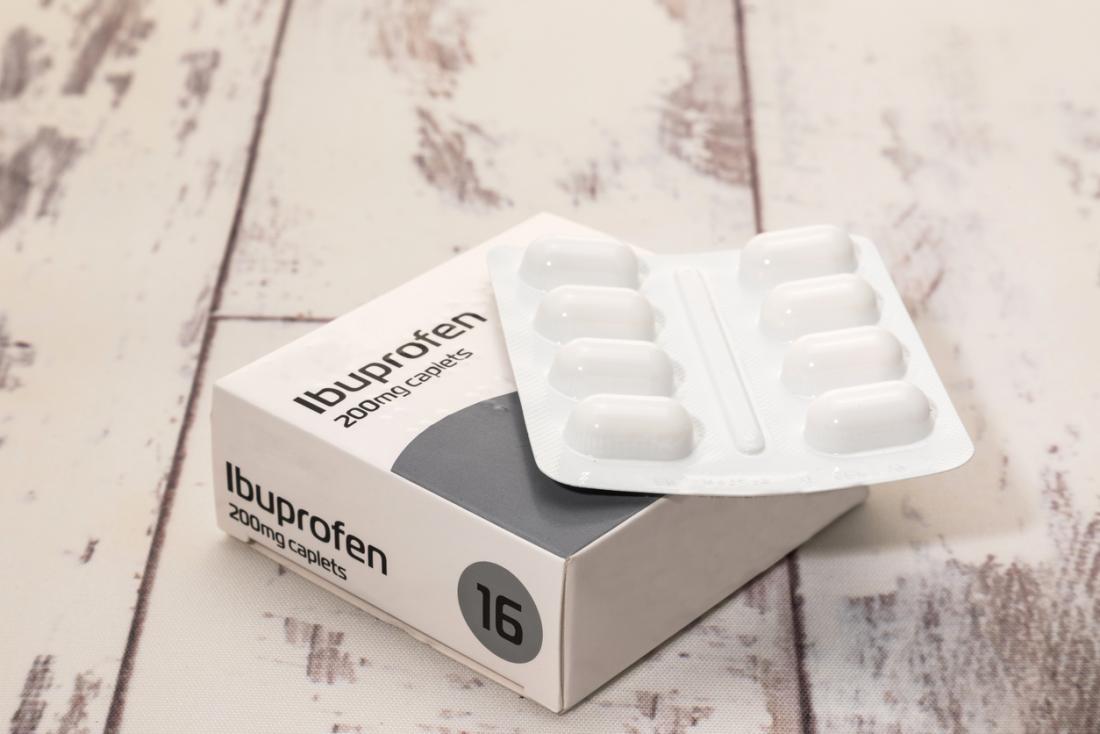
Ból można początkowo kontrolować przy pomocy niesteroidowych leków przeciwzapalnych (NLPZ). W niektórych przypadkach lekarz może zalecić stosowanie steroidowych leków na receptę w celu zmniejszenia obrzęku tkanek miękkich.
W przypadkach poważnego uszkodzenia nerek mogą być konieczne leki immunosupresyjne. W rzadkich przypadkach hospitalizacja jest wskazana z powodu bólu brzucha, krwawienia z przewodu pokarmowego lub problemów z nerkami.
Jeśli alergia jest przyczyną HSP, należy unikać wywołujących pokarmów lub leków. W przypadku infekcji paciorkowcami lekarze mogą przepisać antybiotyki.
Osoby z HSP z zaawansowaną chorobą nerek i niewydolnością nerek mogą potrzebować mechanicznego oczyszczania krwi z produktów przemiany materii, co nazywa się hemodializą.
Choć przeszczep nerki był wcześniej konieczny w ciężkich przypadkach, HSP może wystąpić ponownie w przeszczepionej nerce.
Perspektywy
Większość ludzi wraca do zdrowia po HSP, ale nawrót może wystąpić nawet u jednej trzeciej pacjentów.
Podczas gdy uszkodzenie nerek dotyka tylko około 1% dzieci, to aż 40% dorosłych doświadcza niewydolności nerek w ciągu 15 lat od diagnozy HSP.
Kobiety w ciąży z historią HSP są bardziej narażone na wystąpienie wysokiego ciśnienia krwi i białka w moczu.
Nowe Badania i Statystyki (2024)
W 2024 roku zidentyfikowano kilka nowych trendów w rozwoju HSP. Badania wykazują, że w ostatnich latach wzrosła liczba przypadków związanych z infekcjami wirusowymi, zwłaszcza wirusem Epstein-Barr. Statystyki pokazują, że dzieci, które przeszły infekcje górnych dróg oddechowych, mają zwiększone ryzyko rozwoju HSP.
Dodatkowo, nowe terapie immunomodulacyjne zaczynają przynosić obiecujące wyniki w łagodzeniu objawów HSP. Badania kliniczne wskazują na skuteczność nowoczesnych leków w zmniejszaniu stanu zapalnego i poprawie funkcji nerek u pacjentów z ciężkimi objawami.
Warto również zauważyć, że w 2024 roku pojawiły się nowe wytyczne dotyczące monitorowania pacjentów z HSP, które podkreślają znaczenie wczesnej diagnostyki i regularnych badań kontrolnych, aby zapobiec długoterminowym powikłaniom.








