Epidermoliza bullosa to rzadkie wrodzone schorzenie, które prowadzi do tworzenia się pęcherzy w skórze oraz błonach śluzowych. Pęcherze te mogą powstawać w wyniku kontaktu z ciepłem, tarciem, otarciem, drapaniem lub nawet niewielkimi urazami.
Przyczyną epidermolizy bulla (EB) są mutacje w genach keratyny lub kolagenu, co ma wpływ na tkanki łączne. Szacuje się, że w Stanach Zjednoczonych EB dotyka około 19 osób na milion, a na całym świecie może żyć nawet 500 000 osób z tym schorzeniem. Nie ma różnic w ryzyku wystąpienia choroby w zależności od płci czy pochodzenia etnicznego.
Skóra pacjentów z EB jest niezwykle wrażliwa. Nawet minimalne tarcie może prowadzić do powstawania pęcherzy, gdyż poszczególne warstwy skóry oddzielają się od siebie.
Nasilenie objawów może być bardzo różne – od łagodnych, gdzie pęcherze występują jedynie na rękach i stopach, po ciężkie przypadki, które mogą obejmować całe ciało. Powikłania, takie jak infekcje, trudności w karmieniu i utrata składników odżywczych, mogą być poważne, a nawet zagrażające życiu.
Rany goją się wolno, co może prowadzić do znacznych blizn, deformacji oraz niepełnosprawności. Osoby z ciężką postacią EB są narażone na znacznie większe ryzyko zachorowania na raka skóry.
Obecnie nie ma lekarstwa na EB. Leczenie koncentruje się na łagodzeniu objawów bólowych oraz zapobieganiu infekcjom i innym powikłaniom.
Wpływ na ciało
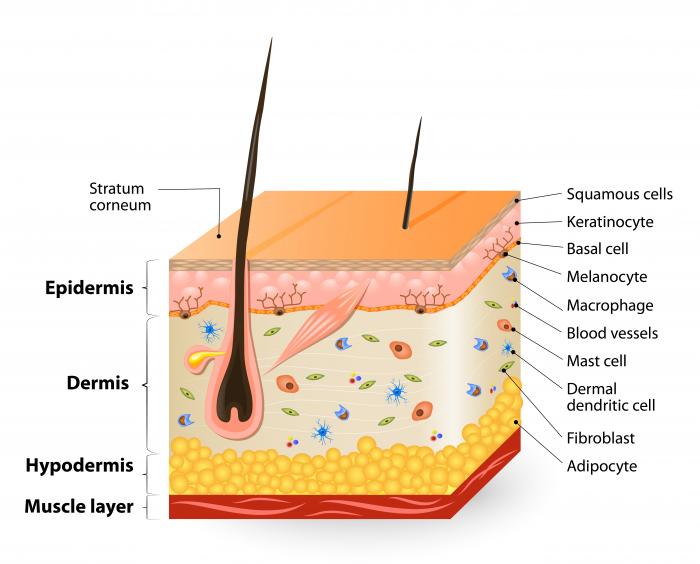
Normalna ludzka skóra składa się z dwóch warstw: naskórka (zewnętrznej) i skóry właściwej (wewnętrznej). W zdrowej skórze pomiędzy tymi warstwami znajdują się kotwy białkowe, które zapobiegają ich oddzielaniu się. U osób z EB te kotwy białkowe są deficytowe, co sprawia, że podczas tarcia obie warstwy skóry ocierają się o siebie i ulegają rozdzieleniu, co prowadzi do bolesnych owrzodzeń i pęcherzy.
Pęcherze mogą również pojawiać się w błonach śluzowych, takich jak usta czy przełyk, co znacząco utrudnia spożywanie pokarmów stałych. U pacjentów z zaangażowaniem błon śluzowych oddawanie moczu może być również bolesne.
Młode osoby z EB bywają określane jako «motylkowe dzieci», ponieważ ich skóra jest tak delikatna jak skrzydła motyla.
Rodzaje
Rozróżniamy trzy główne typy epidermolizy bulla:
- Najczęstszy typ to epidermoliza bullosa simplex (EBS), która występuje w około 70% przypadków. Pęcherze pojawiają się na zewnętrznej warstwie skóry.
- Dystroficzna epidermoliza bullosa (DEB) stanowi około 20% przypadków. Pęcherze mogą występować zarówno na zewnętrznej, jak i wewnętrznej warstwie skóry.
- Jitora z kompleksową naskórkością naskórka (JEB) dotyka około 10% pacjentów z EB. Pęcherze powstają, gdy zewnętrzne i wewnętrzne warstwy skóry się ze sobą stykają.
Każdy z tych typów ma swoje podtypy, a do tej pory zidentyfikowano co najmniej 27 różnych odmian.
Objawy
Osoba z EB ma ekstremalnie delikatną skórę, która może łatwo ulegać uszkodzeniom nawet przy najlżejszym otarciu. Delikatne uderzenie, stukanie czy nawet odzież ocierająca się o skórę mogą prowadzić do tworzenia się pęcherzy.
W bardzo łagodnych przypadkach objawy mogą pojawić się dopiero w późniejszym wieku, a pęcherze wówczas goją się bez pozostawiania blizn.
Typowe objawy zależą od konkretnego rodzaju EB i mogą obejmować:
- Pęcherze na skórze, głowie oraz wokół oczu i nosa
- Łzawienie skóry
- Skórę, która wydaje się bardzo cienka
- Skórę, która łatwo się zsuwa
- Łysienie lub utratę włosów
- Milia, czyli małe, białe guzki na skórze
- Utrata paznokci lub ich deformacja
- Pęcherze bądź nadżerki na oku
- Nadmierne pocenie
Jeśli objawy dotyczą błon śluzowych, mogą wystąpić:
- Trudności w połykaniu, jeśli pęcherze pojawiają się wokół ust i gardła
- Chrypka z powodu pęcherzy w gardle
- Problemy z oddychaniem z powodu pęcherzy w górnych drogach oddechowych
- Bolesne oddawanie moczu z powodu pęcherzy w drogach moczowych.
Objawy pojawiają się zwykle bardzo wcześnie, często tuż po urodzeniu. W rzadkich przypadkach, takich jak zespół Kindlera, pęcherze mogą tworzyć się już od momentu narodzin.
Przyczyny
Epidermoliza bullosa jest spowodowana przez mutacje genów, które mogą być dziedziczone. W przypadku dziedziczenia EB, jeden z rodziców ma wadliwe geny i przekazuje je dziecku.
Aby JEB mogło być dziedziczone, oboje rodzice muszą mieć wadliwy gen. W przypadku wszystkich pozostałych typów wystarczy, że tylko jeden rodzic będzie nosicielem.
Czasami mutacja może wystąpić podczas tworzenia się komórki jajowej lub nasienia.
Wydaje się, że mutacje te dotyczą genów keratyny lub kolagenu.
Diagnoza
Większość przypadków EB diagnozowanych jest u dzieci. W rzadkich przypadkach, gdy objawy są łagodne, diagnoza może pojawić się później w życiu.
Testy diagnostyczne mogą obejmować biopsję, podczas której pobiera się małą próbkę tkanki skóry do analizy. To pozwala określić, gdzie skóra się oddziela oraz jaki rodzaj EB ma pacjent.
Zastosowanie mikroskopu oraz światła odbitego może ujawnić brak białek niezbędnych do właściwego tworzenia tkanek łączących. Mikroskop elektronowy o dużej mocy może wykryć defekty strukturalne w skórze.
W przypadku potrzeby wykonania testów genetycznych, próbki krwi pacjenta oraz rodziców mogą być analizowane w kierunku ewentualnych problemów genetycznych i dziedziczenia schorzenia.
Testy genetyczne można przeprowadzać od 10. tygodnia ciąży, a amniopunkcja polega na pobraniu niewielkiej ilości płynu owodniowego do analizy. Pobieranie próbek kosmówki to badanie części zewnętrznej błony otaczającej płód.
Leczenie
Obecnie nie ma lekarstwa na EB. Leczenie koncentruje się na łagodzeniu objawów oraz zapobieganiu uszkodzeniom skóry, infekcjom i innym powikłaniom. Wsparcie psychologiczne i emocjonalne ma kluczowe znaczenie.
Lekarz może nauczyć pacjenta lub rodzica, jak prawidłowo nakłuwać duże pęcherze za pomocą igły. Umiejętne nakłuwanie pozwala na odprowadzenie płynu z pęcherza bez zwiększania ryzyka infekcji czy uszkodzenia skóry poniżej.
Mogą być również przepisywane miejscowe antybiotyki. Opatrunki powinny być tak dobrane, aby nie przyklejały się do skóry.
W przypadku, gdy uszkodzenia nie goją się prawidłowo, może być konieczne przeszczepienie skóry. Przykrycie rany skórą może wspierać proces gojenia.
Powtarzające się, ciężkie pęcherze oraz blizny mogą skutkować zrostem palców, a także nieprawidłowym skracaniem tkanki mięśniowej, co może utrudniać codzienne życie pacjenta. W niektórych przypadkach konieczna jest interwencja chirurgiczna.
Ból jest jednym z głównych objawów EB i zazwyczaj wymaga odpowiedniego leczenia przeciwbólowego.
Jeśli pęcherze w przełyku utrudniają odżywianie, lekarz może zalecić zabieg chirurgiczny w celu poszerzenia przełyku.
W sytuacji, gdy pacjent nie jest w stanie połknąć pokarmu, może być konieczne wprowadzenie rurki gastrostomijnej, co polega na wykonaniu otworu chirurgicznego w brzuchu i wprowadzeniu rurki do żołądka.
Ochrona skóry
Aby zapobiec powstawaniu pęcherzy, Narodowe Instytuty Zapalenia Stawów i Chorób Mięśniowo-Szkieletowych i Skórnych (NIAMS) sugerują:
- Noszenie odzieży, która nie powoduje tarcia ani podrażnień, na przykład z miękkiej bawełny.
- Stosowanie smarów na skórę, aby zredukować tarcie.
- Utrzymywanie temperatury w pomieszczeniu na niskim poziomie, aby uniknąć przegrzania.
Zaleca się również nakładanie ochraniaczy na twarde powierzchnie, w tym foteliki samochodowe oraz noszenie rękawic podczas snu, aby zminimalizować ryzyko zadrapania.
Osoby z EBS powinny unikać długich spacerów, aby zapobiegać powstawaniu pęcherzy na stopach. Osoby z DEB lub JEB powinny szczególnie dbać o skórę, aby unikać zadrapań i urazów.
Aby złagodzić ból w jamie ustnej, warto unikać ostrych potraw oraz produktów, które mogą podrażniać błony śluzowe, jak chipsy.
Kiedy nosimy niemowlę z EB, najlepiej jest umieścić jedną rękę pod pośladkami, a drugą za plecami, aby zapewnić mu odpowiednie wsparcie.
Należy także uważać, aby okulary nie powodowały powstawania pęcherzy w okolicach nosa i uszu.
Komplikacje
Epidermoliza bullosa wiąże się z wieloma poważnymi komplikacjami:
- Pęcherze mogą prowadzić do infekcji oraz tworzenia się otwartych ran.
- Ryzyko zachorowania na raka skóry jest większe. Pacjenci z DEB mają wyższe ryzyko rozwoju raka płaskokomórkowego przed 35. rokiem życia, co jest agresywną formą nowotworu skóry.
- Mogą wystąpić deformacje, takie jak zrosty palców u osób z DEB.
- Utrata wzroku jest możliwa, jeśli schorzenie dotyczy spojówki i innych części oka.
- Niedożywienie może wystąpić, gdy pacjent ma trudności z połykaniem.
- Niedokrwistość może rozwinąć się w wyniku przewlekłego stanu zapalnego i utraty krwi.
Niektóre komplikacje związane z EB, takie jak odwodnienie, infekcje, wewnętrzne pęcherze, a także niedożywienie, mogą być śmiertelne, zwłaszcza u małych dzieci.
Nowe badania i perspektywy
W 2024 roku badania nad epidermolizą bulla koncentrują się na innowacyjnych metodach leczenia, w tym terapiach genowych oraz nowych technikach przeszczepu skóry. Ostatnie badania wykazały, że terapia genowa może w przyszłości oferować możliwość «naprawy» wadliwych genów, co daje nadzieję na skuteczniejsze leczenie EB.
Warto również wspomnieć o zastosowaniu komórek macierzystych, które mogą wspierać regenerację skóry. W badaniach klinicznych obserwuje się pozytywne wyniki w zakresie zmniejszenia częstości występowania pęcherzy oraz ogólnej poprawy jakości życia pacjentów.
Dane epidemiologiczne wskazują na rosnącą świadomość tego schorzenia, co może prowadzić do szybszej diagnozy i lepszej opieki zdrowotnej dla pacjentów z EB. Współpraca pomiędzy specjalistami a organizacjami pacjentów również przyczynia się do poprawy standardów leczenia oraz dostępu do nowoczesnych terapii.








