Podejmując decyzję o zastosowaniu pigułki antykoncepcyjnej lub wkładki antykoncepcyjnej, warto wziąć pod uwagę kilka kluczowych czynników. Każda z metod ma swoje zalety i wady, a to, co działa dla jednej osoby, może nie być optymalne dla innej.
Z ponad 20% kobiet w wieku 15-44 lat w Stanach Zjednoczonych stosujących antykoncepcję, niezwykle ważne jest zrozumienie, jak prawidłowo korzystać z tych metod. Czytaj dalej, aby dowiedzieć się, która metoda antykoncepcji jest dla Ciebie odpowiednia.
Co to jest pigułka antykoncepcyjna?
Pigułki antykoncepcyjne to leki, które kobiety regularnie przyjmują, aby zapobiec ciąży. Są one często określane jako «tabletki», a lekarze mogą nazywać je doustnymi środkami antykoncepcyjnymi.
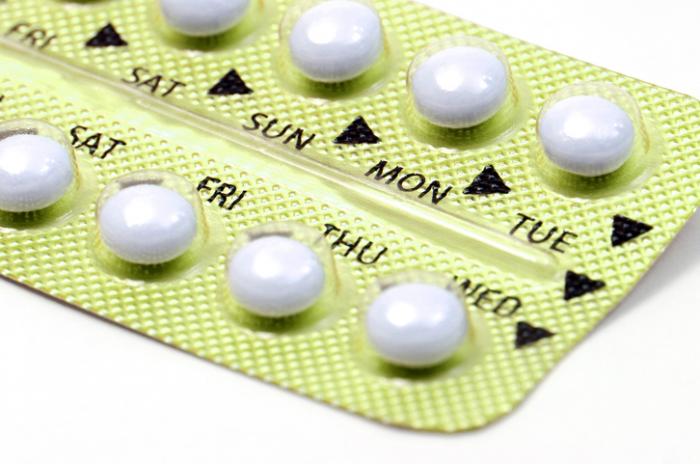
Pigułki antykoncepcyjne wykorzystują hormony do zapobiegania ciąży. Hormony to substancje chemiczne produkowane w ciele, które wpływają na różne procesy fizjologiczne. Zmiany poziomu hormonów w organizmie prowadzą do istotnych efektów w funkcjonowaniu organizmu.
Dwa najczęściej stosowane hormony w antykoncepcji to estrogeny i progestyny. Estrogen jest naturalnym hormonem produkowanym w jajnikach kobiet, natomiast progestyna to syntetyczna forma progesteronu, znanego jako «hormon ciążowy».
Pigułki antykoncepcyjne zazwyczaj zawierają zarówno estrogen, jak i progestagen. Istnieją również tabletki jednoskładnikowe, które zawierają tylko progestagen, stosowane głównie przez kobiety karmiące piersią.
Podczas stosowania pigułki, hormony te powodują dwie główne zmiany w jajnikach. Przede wszystkim hamują owulację, co oznacza, że jajeczko nie opuszcza jajników. Ciąża nie może wystąpić, jeśli nie dojdzie do owulacji.
Drugą funkcją pigułki jest zagęszczenie śluzu w szyjce macicy, co utrudnia plemnikom dotarcie do jaj.
Co to jest IUD?
IUD, czyli wewnątrzmaciczne urządzenie antykoncepcyjne, to małe urządzenie, zazwyczaj wykonane z plastiku, które uwalnia do macicy miedź lub progestynę.
Choć konstrukcja IUD może się różnić, większość z nich ma jeden lub dwa wątki na końcu. Gdy urządzenie jest umieszczane w macicy, nici te wystają przez otwór szyjki macicy.
IUD działa, uniemożliwiając dotarcie plemników do jajka. Pogrubia śluz w szyjce macicy, co zapobiega przedostawaniu się plemników do macicy. Dodatkowo, IUD utrudniają implantację jajka w wyściółce macicy.
Wybór
Choć zarówno IUD, jak i pigułki antykoncepcyjne skutecznie zapobiegają niechcianym ciążom, istnieje wiele różnic między tymi metodami, które warto rozważyć.

Skuteczność
Idealnie stosowana, pigułka antykoncepcyjna jest bardzo skutecznym sposobem zapobiegania niechcianej ciąży, z wskaźnikiem niepowodzeń wynoszącym około 0,1%.
Jednak w przypadku niewłaściwego stosowania, kobiety są bardziej narażone na zajście w ciążę. Szacuje się, że około 8 na 100 kobiet stosujących pigułki zajdzie w ciążę, co często wynika z zapomnienia o ich przyjęciu.
IUD to jedna z najskuteczniejszych metod antykoncepcyjnych. W pierwszym roku stosowania wkładek uwalniających progestagen, wskaźnik niepowodzeń wynosi mniej niż 1 na 100 kobiet. Wydajność pozostaje wysoka, osiągając 98-99% przez 5 lat użytkowania, a niektóre modele mogą działać nawet 10 lat.
Skutki uboczne i ryzyko
Choć pigułka jest skuteczna, kiedy jest stosowana prawidłowo, należy brać pod uwagę pewne skutki uboczne. Do najczęstszych należą:
- Krwawienie między miesiączkami
- Nudności i wymioty
- Tkliwość piersi
- Bóle głowy
- Podrażnienie narządów płciowych
- Zmęczenie
- Wzdęcia
- Bóle menstruacyjne
Wiele z tych skutków ubocznych ustępuje po kilku miesiącach stosowania.
Wszystkie kobiety, zwłaszcza powyżej 35. roku życia, powinny być poddawane badaniom przesiewowym na obecność chorób naczyniowych przed rozpoczęciem stosowania doustnej antykoncepcji. Pigułki mogą zwiększać ryzyko chorób naczyniowych, takich jak zawał serca i udar mózgu, a także ryzyko zakrzepów, nowotworów wątroby oraz kamieni żółciowych.
Inne czynniki ryzyka to wysokie ciśnienie krwi, palenie tytoniu i zespół metaboliczny.
Choć rzadkie, poważne działania niepożądane również mogą wystąpić, dlatego regularne konsultacje z lekarzem są kluczowe, by monitorować reakcje organizmu na lek.
IUD mogą powodować podobne, choć rzadziej występujące, skutki uboczne. Do nich należą:
- Skurcze
- Nudności
- Wzdęcia
- Ból pleców
- Zapalenie pochwy
- Upławy pochwowe
Rzadkie, ale poważne działania niepożądane, takie jak ciąża pozamaciczna czy poważne infekcje, mogą również wystąpić przy stosowaniu IUD. Kobiety korzystające z tej metody są bardziej narażone na infekcje miednicy w ciągu pierwszych kilku tygodni po założeniu wkładki. Regularne wizyty u lekarza mogą pomóc w monitorowaniu ewentualnych objawów infekcji.
IUD mogą również wypaść, co najczęściej zdarza się w ciągu pierwszych 3 miesięcy użytkowania. Kobiety nie powinny próbować samodzielnie przywracać wkładki, lecz jak najszybciej skontaktować się z lekarzem.
Istnieje również niewielkie ryzyko uszkodzenia szyjki macicy przez IUD, co może powodować ból, ale często nie daje żadnych objawów. W rzadkich przypadkach konieczne może być chirurgiczne usunięcie wkładki.
Czas użytkowania
Aby pigułki antykoncepcyjne były skuteczne, kobieta musi pamiętać o codziennym ich przyjmowaniu w cyklu 21- lub 28-dniowym. To jeden z powodów, dla których skuteczność pigułek bywa różna; wiele kobiet zapomina o ich przyjęciu lub o rozpoczęciu nowego cyklu.
Po założeniu IUD, może ono działać przez 10 lat. Oprócz regularnych badań kontrolnych, aby upewnić się, że wkładka jest na swoim miejscu i organizm dobrze na nią reaguje, IUD stanowi wygodną, «zapomnianą» formę antykoncepcji.
Koszty
Pigułki antykoncepcyjne mogą kosztować od 0 do 50 USD miesięcznie, w zależności od ubezpieczenia zdrowotnego.
Koszt IUD może wynosić od 0 do 1000 USD, również w zależności od zakresu ubezpieczenia. Należy również uwzględnić koszty regularnych badań kontrolnych, aby upewnić się, że wkładka jest prawidłowo umieszczona.
Uwagi specjalne

- Kobiety powyżej 35. roku życia mogą bardziej korzystać z IUD ze względu na ryzyko związane z pigułkami antykoncepcyjnymi.
- Palenie tytoniu znacznie zwiększa ryzyko chorób naczyniowych, dlatego nie zaleca się stosowania pigułek przez ciężkich palaczy.
- Kobiety wrażliwe na dodatkowe hormony mogą rozważyć miedzianą wkładkę, gdyż jest to opcja niehormonalna.
- IUD mogą być mniej skuteczne u kobiet z nieregularną budową macicy.
- Kobiety podatne na infekcje lub mające alergie na miedź powinny unikać wkładek wewnątrzmacicznych; w takich przypadkach pigułki antykoncepcyjne mogą być lepszym rozwiązaniem.
Jak bezpiecznie się przełączać
Zmieniając metodę antykoncepcji, istotne jest, aby nie pozostawiać luki w pokryciu, co zmniejsza ryzyko zajścia w ciążę. Po przejściu z wkładki do pigułki, kobiety powinny rozpocząć przyjmowanie pigułek na 7 dni przed usunięciem wkładki.
Jeśli przechodzisz z pigułki na wkładkę hormonalną, wkładkę należy wprowadzić na 7 dni przed zakończeniem stosowania pigułki. W przypadku przejścia z pigułki na miedzianą wkładkę, ta ostatnia może być założona do 5 dni po zakończeniu zażywania pigułek.
Inne możliwości wyboru
To tylko dwie z wielu dostępnych metod antykoncepcyjnych. Poziomy skuteczności i komfortu różnią się w zależności od wybranej metody.
Inne metody antykoncepcyjne to:
- Prezerwatywy
- Implanty progestynowe
- Zastrzyki progestynowe
- Krążki dopochwowe
- Czepki szyjne
- Hormonalne plastry
- Membrany
- Gąbki
- Abstynencja
- Świadomość płodności
- Stała sterylizacja
Wszystkie te istotne czynniki powinny być brane pod uwagę przy wyborze metody antykoncepcyjnej, aby zapewnić najlepsze dopasowanie do indywidualnych potrzeb zdrowotnych i stylu życia.
Nowe badania i zalecenia w 2024 roku
Z najnowszych badań wynika, że wybór metody antykoncepcji powinien być dostosowany do indywidualnych potrzeb zdrowotnych kobiety. W 2024 roku coraz więcej kobiet wybiera metody długoterminowe, takie jak IUD, ze względu na ich wysoką skuteczność i niski wskaźnik awaryjności. Według badań opublikowanych w «Journal of Obstetrics and Gynecology», IUD mogą być skuteczne nawet do 99% w zapobieganiu ciążom, co czyni je jednymi z najlepszych opcji dostępnych na rynku.
Warto również zauważyć, że nowe badania pokazują, iż wiele kobiet jest mniej narażonych na skutki uboczne przy stosowaniu IUD niż przy pigułkach antykoncepcyjnych. Kobiety, które wcześniej miały problemy z hormonalnymi metodami antykoncepcyjnymi, mogą być bardziej skłonne do wyboru IUD jako bezpieczniejszej alternatywy.
Statystyki dotyczące stosowania antykoncepcji wśród młodych kobiet również się zmieniają – według najnowszych danych, aż 40% kobiet w wieku 18-29 lat wybiera obecnie IUD. Wzrost ten jest związany z rosnącą świadomością na temat zdrowia reprodukcyjnego oraz dostępem do informacji na temat różnych metod antykoncepcyjnych.
W miarę jak badania nad zdrowiem kobiet postępują, z pewnością pojawią się nowe metody i zalecenia dotyczące antykoncepcji, które będą lepiej dostosowane do potrzeb współczesnych kobiet. Ważne jest, aby każda kobieta konsultowała się z lekarzem i podejmowała świadome decyzje dotyczące swojego zdrowia, aby znaleźć najodpowiedniejszą metodę dla siebie.








