Półpasiec to infekcja, która dotyka jednego nerwu oraz powierzchni skóry, zasilanego przez ten nerw. Powoduje ją wirus ospy wietrznej-półpaśca, ten sam, który wywołuje ospę wietrzną. Każda osoba, która przeszła ospę wietrzną, ma potencjalną możliwość rozwoju półpaśca w przyszłości.
W Stanach Zjednoczonych każdego roku odnotowuje się około 1 miliona przypadków półpaśca, a szacuje się, że jedna na trzy osoby doświadczy tej choroby przynajmniej raz w życiu. Należy jednak pamiętać, że półpasiec nie może wystąpić u osób, które nigdy nie miały kontaktu z wirusem ospy wietrznej.
Po pierwotnej infekcji wirus pozostaje w organizmie w stanie uśpienia przez wiele lat. Wiele osób z uśpionym wirusem nie doświadcza nawrotów, ale u niektórych może on uaktywnić się wielokrotnie.
Półpasiec najczęściej występuje u osób powyżej 50. roku życia, choć może pojawić się u każdego, kto wcześniej przeszedł ospę wietrzną.
Szybkie fakty dotyczące gontów
Oto kilka kluczowych informacji na temat półpaśca. Szczegóły oraz dodatkowe informacje można znaleźć w głównym artykule.
- W USA każdego roku występuje około 1 miliona przypadków półpaśca.
- Około 1 na 3 osoby zachoruje na półpasiec w swoim życiu.
- Półpasiec to bolesna infekcja nerwu, która skutkuje zlokalizowaną wysypką skórną.
Objawy
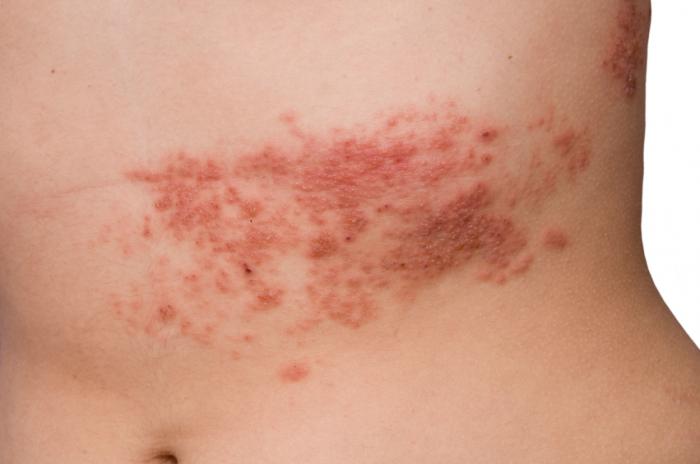
Ból to najczęstszy objaw półpaśca. Może mieć różnorodny charakter – od stałego, tępego bólu, przez palący, aż po ostry, kłujący ból, który może pojawiać się i znikać.
Wraz z bólem często występuje pęcherzowa wysypka skórna. Zwykle pojawia się ona w jednym lub kilku odrębnych pasmach, zwanych dermatomami, a czasem nawet na twarzy.
Dermatomy odpowiadają pojedynczym nerwom czuciowym, co powoduje, że infekcja wywołuje lokalne zmiany skórne, a nie ogólnoustrojową wysypkę. Typowy przebieg półpaśca obejmuje:
- Ostry ból, mrowienie, drętwienie oraz swędzenie w określonym obszarze skóry, po jednej stronie ciała.
- W ciągu 1 do 5 dni od wystąpienia bólu pojawia się wysypka.
- Czerwone plamy przekształcają się w swędzące pęcherze wypełnione płynem.
- Wysypka przypomina tę występującą przy ospie wietrznej, ale ogranicza się do obszaru skóry zasilanego przez dotknięty nerw.
- W niektórych przypadkach wysypka może obejmować twarz, oczy, usta i uszy.
- Pęcherze mogą się zlewać, tworząc solidną, czerwoną opaskę, przypominającą poważne oparzenie.
- W rzadkich przypadkach, szczególnie u osób z osłabionym układem odpornościowym, wysypka może być bardziej rozległa i przypominać wysypkę ospy wietrznej.
- Jeśli półpasiec dotyczy oka, nazywa się to półpaścem optycznym, co może prowadzić do bolesnego zapalenia oka oraz utraty wzroku.
- Nowe pęcherze mogą pojawiać się przez cały tydzień.
- W tkance miękkiej pod i wokół wysypki może wystąpić stan zapalny.
- Osoby z uszkodzeniami w obrębie tułowia mogą odczuwać intensywny ból przy dotyku.
- Pęcherze zazwyczaj wysychają i tworzą strupy w ciągu 7-10 dni, po czym przestają być zakaźne.
- Mogą wystąpić drobne blizny w miejscach, gdzie były pęcherze.
- Epizod półpaśca trwa zazwyczaj od 2 do 4 tygodni.
W niektórych przypadkach może występować wysypka bez bólu lub ból bez widocznej wysypki.
Inne objawy to:
- gorączka
- ból głowy
- ogólne złe samopoczucie
- nudności
- ból i osłabienie mięśni
- dreszcze
- rozstrój żołądka
- trudności z oddawaniem moczu
- zmęczenie
- ból stawów
- powiększenie węzłów chłonnych
Rzadko, półpasiec może prowadzić do poważnych powikłań, takich jak zapalenie płuc, zapalenie mózgu czy nawet śmierć, zazwyczaj u osób z osłabionym układem odpornościowym.
W przypadku, gdy wysypka dotyka okolic twarzy, objawy mogą obejmować:
- trudności w poruszaniu niektórymi mięśniami twarzy
- opadające powieki
- utrata słuchu
- utrata ruchomości oczu
- problemy ze smakiem
- problemy ze wzrokiem
Większość osób nie doświadcza poważnych powikłań po półpaścu, ale mogą wystąpić długotrwałe skutki, takie jak:
- neuralgia popółpaścowa (PHN), która dotyka 10-20% osób z półpaścem
- obwodowa neuropatia ruchowa, występująca w 5-10% przypadków
- infekcje skóry
- zapalenie mózgu
- poprzeczne zapalenie rdzenia
- utrata pigmentu w obszarze wysypki
- Zespół Ramsaya Hunta
- problemy z oczami
- słabość
Zakaźność
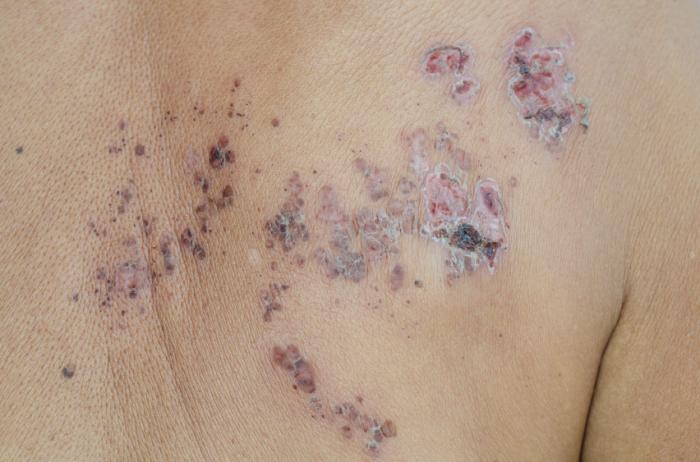
Półpasiec nie jest zaraźliwy w tradycyjnym sensie, co oznacza, że nie można go przenosić z jednej osoby na drugą. Jednak wirus ospy wietrznej-półpaśca może rozprzestrzeniać się od osoby z aktywnym półpaścem do kogoś, kto nigdy nie miał ospy wietrznej. W takim przypadku zarażona osoba zachoruje na ospę wietrzną, nie na półpasiec.
Wirus nie rozprzestrzenia się przez kaszel czy kichanie, lecz przez bezpośredni kontakt z płynem z pęcherzy. Osoba nie jest zakaźna przed pojawieniem się pęcherzy ani po ich zasypaniu.
Półpasiec jest mniej zaraźliwy niż ospa wietrzna, a ryzyko zakażenia jest niskie, jeśli wysypka jest zakryta.
Leczenie
Obecnie nie ma sposobu na całkowite usunięcie wirusa półpaśca z organizmu. Istnieją jednak metody łagodzenia objawów.
- Utrzymuj wysypkę w suchości i czystości, aby zminimalizować ryzyko infekcji.
- Nosić luźną odzież dla większego komfortu.
- Unikaj stosowania kremów antybiotykowych i opatrunków samoprzylepnych, ponieważ mogą spowolnić proces gojenia.
- W przypadku konieczności zakrycia wysypki, użyj nieprzylegającego opatrunku, aby zminimalizować podrażnienia.
- Produkty takie jak balsam Calamine mogą przynieść ulgę i złagodzić swędzenie.
- Leki przeciwhistaminowe mogą pomóc w kontrolowaniu swędzenia, szczególnie w nocy.
Lekarz może przepisać leki przeciwbólowe oraz w niektórych przypadkach leki przeciwwirusowe, aby zahamować namnażanie wirusa i zmniejszyć nasilenie oraz czas trwania objawów.
Szczepionka
Szczepionki mogą zapobiegać zarówno ospie wietrznej, jak i półpaścowi. Szczepionka przeciw ospie wietrznej jest obecnie zalecana i rutynowo stosowana w USA. Jest to szczepionka dwudawkowa, podawana po raz pierwszy w wieku od 12 do 15 miesięcy oraz ponownie między 4 a 6 rokiem życia.
Szczepionka przeciw półpasiec
Centrum Kontroli i Prewencji Chorób (CDC) zaleca stosowanie szczepionki Zostavax dla osób w wieku 60 lat i starszych, ponieważ ta grupa wiekowa ma najwyższe ryzyko zachorowania na półpasiec oraz wystąpienia powikłań.
Od czasu wprowadzenia szczepień u dzieci, liczba przypadków półpaśca znacząco spadła.
Niektórzy ludzie powinni unikać szczepionki przeciw półpasiec lub skonsultować się z lekarzem przed jej przyjęciem. Dotyczy to:
- osób z ciężkimi reakcjami alergicznymi na żelatynę, antybiotyk neomycynę lub inne składniki szczepionki
- osób z osłabionym układem odpornościowym
- kobiet, które są lub mogą być w ciąży
Przyczyny
Półpasiec jest spowodowany przez wirus, który również odpowiada za ospę wietrzną. Po wyzdrowieniu z ospy wietrznej wirus pozostaje w ciele, uśpiony w centralnym układzie nerwowym.
Wirus ospy wietrznej-półpaśca należy do grupy wirusów zwanych wirusami opryszczki, co wyjaśnia, dlaczego półpasiec bywa nazywany także opryszczką. Wirusy te mogą ukrywać się w systemie nerwowym przez długi czas.
W odpowiednich warunkach wirus może «reaktywować się», co prowadzi do nowej aktywnej infekcji.
Nie zawsze wiadomo, co wywołuje tę reawokację, ale sugeruje się, że osłabienie układu odpornościowego może być kluczowe. Potencjalne czynniki wyzwalające to:
- wiek
- niektóre choroby, takie jak nowotwory, HIV lub AIDS
- terapie nowotworowe, w tym chemioterapia i radioterapia, które osłabiają układ odpornościowy
- stres lub trauma
- leki immunosupresyjne, szczególnie po przeszczepach
- dzieci, które przeszły ospę wietrzną w wieku niemowlęcym
Rokowanie
Półpasiec zazwyczaj ustępuje w ciągu 2 do 4 tygodni, a większość młodych, zdrowych osób w pełni wraca do zdrowia.
Około 1-4% osób z półpaścem wymaga hospitalizacji z powodu powikłań, a 30% z tych pacjentów ma osłabiony układ odpornościowy.
Szacuje się, że około 96 zgonów rocznie występuje bezpośrednio w związku z wirusem ospy wietrznej-półpaśca, głównie wśród osób starszych oraz z obniżoną odpornością.
Podsumowując, zrozumienie półpaśca, jego objawów oraz metod leczenia jest kluczowe dla skutecznej walki z tą chorobą. W miarę postępu badań i rozwoju medycyny, zalecenia dotyczące szczepień oraz leczenia będą się zmieniać, co może przynieść lepsze wyniki dla pacjentów. Warto śledzić aktualne doniesienia naukowe oraz konsultować się z lekarzem w przypadku jakichkolwiek wątpliwości dotyczących zdrowia.








