Chrząstka jest tkanką łączną występującą w wielu częściach ciała. Mimo że jest twardym i elastycznym materiałem, uszkodzenie jej może nastąpić znacznie łatwiej, niż by się wydawało.
Ta drobna, gumowata tkanka działa jak poduszka między kościami stawów. Osoby z uszkodzeniem chrząstki często doświadczają bólu stawów, sztywności oraz zapalenia (obrzęku).
W tym artykule omówimy funkcję chrząstki, jak może ona ulec uszkodzeniu oraz jakie są możliwe metody leczenia.
Szybkie fakty dotyczące uszkodzeń chrząstki
Oto kilka kluczowych punktów dotyczących uszkodzenia chrząstki. Więcej szczegółów i dodatkowe informacje znajdują się w głównym artykule.
- Chrząstka pełni kilka funkcji, w tym utrzymywanie kości razem oraz wspieranie innych tkanek.
- Wyróżniamy trzy rodzaje chrząstki.
- Rozpoznanie uszkodzenia chrząstki zwykle wymaga wykonania MRI lub artroskopii.
- Uszkodzenia chrząstki często leczy się niesteroidowymi lekami przeciwzapalnymi (NLPZ).
Czym jest chrząstka?
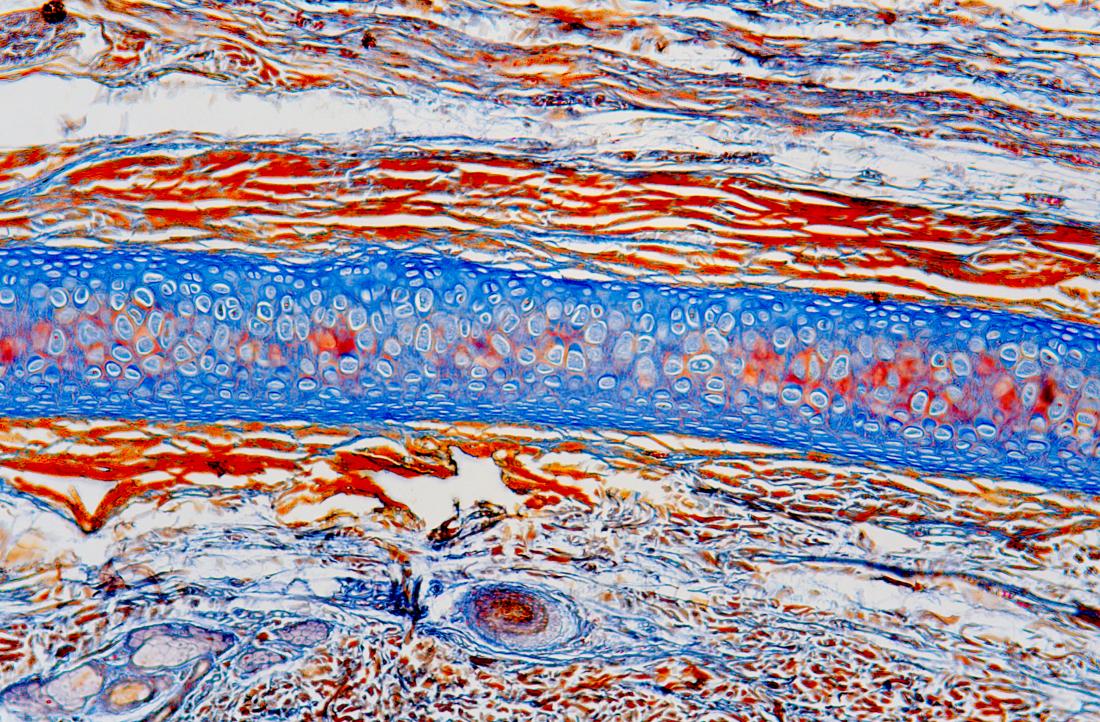
Chrząstka pełni kilka istotnych funkcji w ludzkim ciele:
- Zmniejsza tarcie i działa jak amortyzator między stawami, co jest kluczowe podczas biegu, zginania czy rozciągania.
- Utrzymuje kości razem, na przykład w obrębie klatki piersiowej.
- Niektóre części ciała, jak zewnętrzne części uszu, są prawie całkowicie zbudowane z chrząstki.
- U dzieci końce kości długich są z chrząstki, która z czasem przekształca się w kość.
W przeciwieństwie do innych typów tkanek, chrząstka nie ma dopływu krwi, co sprawia, że jej regeneracja trwa znacznie dłużej.
Wyróżniamy trzy główne rodzaje chrząstki:
- Elastyczna chrząstka (żółta chrząstka) – najbardziej sprężysty i elastyczny typ, który znajduje się w zewnętrznych częściach uszu i nosie.
- Włóknista chrząstka – najtwardszy rodzaj, zdolny do wytrzymywania dużych obciążeń, występujący między dyskami a kręgami kręgosłupa oraz w stawach miednicy.
- Chrząstka hialinowa – sprężysta, mocna i elastyczna, obecna pomiędzy żebrami, wokół tchawicy oraz w stawach (chrząstka stawowa).
Uszkodzenie chrząstki może wystąpić w przypadku elastycznej, włóknistej lub hialinowej chrząstki. Na przykład, kontuzja kręgosłupa to przykład uszkodzenia włóknistej chrząstki, natomiast uraz do ucha może prowadzić do uszkodzenia chrząstki elastycznej.
Gdy chrząstka w stawie ulega uszkodzeniu, powoduje to silny ból, stan zapalny oraz ograniczenie sprawności ruchowej. Według NIH (National Institutes of Health) jedna trzecia amerykańskich dorosłych w wieku powyżej 45 lat boryka się z jakimś rodzajem bólu kolana.
Objawy
Pacjenci z uszkodzeniem chrząstki stawowej doświadczają:
- Zapalenia – obszar wokół stawu pęcznieje, staje się cieplejszy, miękki, obolały i bolesny.
- Sztywności.
- Ograniczenia ruchu – w miarę postępu uszkodzenia, dotknięta kończyna ma ograniczoną mobilność.
Uszkodzenia chrząstki stawowej najczęściej występują w kolanie, ale mogą również dotyczyć stawów łokciowych, nadgarstków, kostek, barków i bioder.
W ciężkich przypadkach może dojść do oderwania kawałka chrząstki, co prowadzi do blokady stawu. Taki stan może powodować hemartrozę (krwawienie do stawu), co skutkuje opuchlizną i siniakami.
Przyczyny
- Bezpośrednie uderzenie – silny cios w staw, na przykład podczas upadku lub wypadku, może prowadzić do uszkodzenia chrząstki. Sportowcy, zwłaszcza w dyscyplinach wysokiego ryzyka, są bardziej narażeni na tego typu kontuzje.
- Zużycie – długotrwałe obciążenie stawów, szczególnie u osób otyłych, zwiększa ryzyko uszkodzenia chrząstki w kolanie.
- Brak ruchu – stawy muszą być regularnie używane, aby zachować zdrowie. Długotrwała bezczynność może prowadzić do uszkodzenia chrząstki.
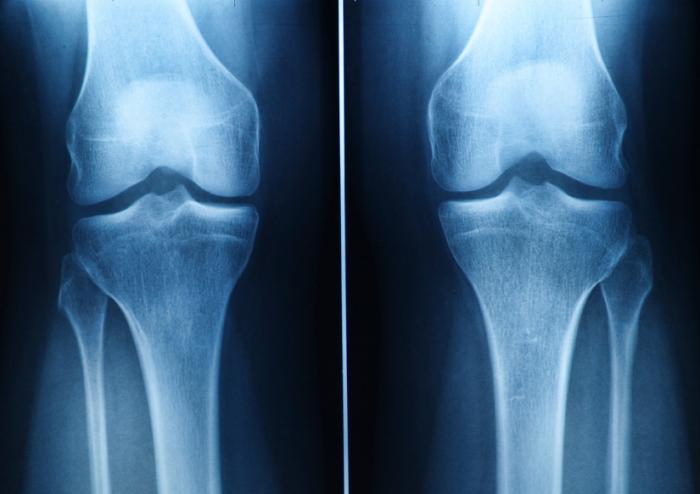
Diagnoza
Rozróżnienie między uszkodzeniem chrząstki a innymi urazami, takimi jak zwichnięcie czy uszkodzenie więzadeł, bywa trudne, ponieważ objawy mogą być podobne. Jednak nowoczesne, nieinwazyjne metody diagnostyczne znacznie ułatwiają ten proces.
Po fizykalnym badaniu, lekarz może zlecić:
- Rezonans magnetyczny (MRI) – wykorzystuje pole magnetyczne i fale radiowe do tworzenia szczegółowych obrazów ciała. Choć jest pomocny, nie zawsze wykrywa uszkodzenia chrząstki.
- Artroskopię – procedura, w której mały instrument (artroskop) wprowadzany jest do stawu w celu jego zbadania i naprawy. Pomaga to ocenić stopień uszkodzenia chrząstki.
Leczenie
Leczenie zachowawcze (niechirurgiczne) – niektórzy pacjenci dobrze reagują na terapie, które mogą obejmować ćwiczenia fizyczne, NLPZ (niesteroidowe leki przeciwzapalne), a czasem także wstrzyknięcia steroidowe.
Ćwiczenia mogą obejmować fizykoterapię i programy do realizacji w domu. W przypadku niewielkich uszkodzeń, takie podejście może być wystarczające.
Chirurgia – pacjenci, którzy nie reagują na leczenie zachowawcze, mogą potrzebować operacji. Opcje chirurgiczne zależą od wielu czynników, w tym wieku pacjenta, poziomu aktywności oraz rozległości uszkodzenia.
Opcje chirurgiczne obejmują:
- Oczyszczanie – wygładzanie uszkodzonej chrząstki i usuwanie luźnych krawędzi, aby zapobiec ich ocieraniu się o inne tkanki. Wykonywane jest za pomocą narzędzi artroskopowych.
- Pobudzenie szpiku – chirurg wierci małe otwory w kości pod uszkodzoną chrząstką, co stymuluje produkcję nowej tkanki chrząstkowej. Niestety, nowa chrząstka jest mniej elastyczna i może szybciej się zużywać.
- Mosaicplasty – zdrowa chrząstka jest pobierana z innego obszaru i przenoszona do uszkodzonego miejsca. Procedura ta jest stosowana tylko w przypadku izolowanych uszkodzeń chrząstki.
- Autologiczne wszczepienie chondrocytów – niewielki fragment chrząstki jest usuwany, hodowany w laboratorium, a następnie wszczepiany z powrotem do kolana, gdzie rozwija się w zdrową tkankę.
Komplikacje
Nieleczony staw, zwłaszcza obciążony, może ulec uszkodzeniu do tego stopnia, że pacjent nie będzie mógł chodzić. Oprócz ograniczonej ruchomości, ból może się stopniowo nasilać.
Drobne uszkodzenia chrząstki stawowej mogą prowadzić do choroby zwyrodnieniowej stawów, jeśli nie zostaną odpowiednio leczone.
Ćwiczenia
Fizjoterapeuta może zaproponować odpowiednie ćwiczenia, aby wzmocnić mięśnie wokół stawu, co zredukuje nacisk na obszar z uszkodzoną chrząstką.
Fundacja Arthritis zaleca:
- delikatne rozciąganie w celu utrzymania elastyczności i zakresu ruchu
- trening aerobowy i wytrzymałościowy, aby osiągnąć lub utrzymać zdrową wagę oraz poprawić nastrój i wytrzymałość
- wzmacniające ćwiczenia, które wspierają mięśnie wokół stawów
Mimo że ćwiczenia przynoszą wiele korzyści, nie ma dowodów na to, że mogą regenerować chrząstkę.
Jak podsumowuje jedna z przeglądów:
«Wbrew ogólnym oczekiwaniom, sprzężenie mechaniczne nie odgrywa istotnej roli w tym procesie i, w przeciwieństwie do kości, nie służy do regulowania złożonej biochemicznej maszynerii metabolicznej w kierunku trwałej optymalności formy chrząstki.»
Nie stwierdzono, aby zwiększone stosowanie powodowało grubość chrząstki.
Aktualne badania i nowe perspektywy w leczeniu uszkodzeń chrząstki
Badania prowadzone w 2024 roku przynoszą nowe nadzieje w obszarze regeneracji chrząstki. W szczególności techniki inżynierii tkankowej i komórkowej stają się coraz bardziej obiecujące. Naukowcy eksperymentują z wykorzystaniem komórek macierzystych do odbudowy uszkodzonej chrząstki, co może znacząco zmienić podejście do leczenia uszkodzeń stawów.
Wyniki badań pokazują, że zastosowanie biomateriałów wspierających wzrost chrząstki oraz innowacyjne terapie, takie jak terapia genowa, mogą przyspieszyć proces regeneracji i poprawić funkcję stawów. Wstępne dane sugerują, że pacjenci poddani tym nowoczesnym terapiom doświadczają mniejszego bólu i poprawy sprawności fizycznej w krótszym czasie.
Warto również zwrócić uwagę na znaczenie odpowiedniej profilaktyki i wczesnej interwencji w przypadku podejrzenia uszkodzenia chrząstki. Regularna aktywność fizyczna, kontrola masy ciała oraz unikanie kontuzji to kluczowe elementy, które mogą przyczynić się do dłuższego zachowania zdrowia stawów.








