Złamanie Lisfranca to uraz, który dotyka środkową część stopy. Często mylone jest ze skręceniem, co wynika z podobnych objawów oraz mechanizmów powstawania urazu.
Rozpoznanie złamania Lisfranca wymaga szczegółowych badań oraz testów obrazowych. W niektórych przypadkach może być konieczna interwencja chirurgiczna, a proces rehabilitacji jest często długi i wymagający.
Kompleks stawowy Lisfranc

Stopa jest niezwykle skomplikowaną strukturą anatomiczną. Dzieli się ją na trzy główne obszary, co ułatwia zrozumienie jej funkcji oraz urazów.
Tylna część stopy obejmuje piętę i kostkę, które stabilizują kości nóg. Śródstopie składa się z kości tworzących łuki stopy. Przednia część składa się z pięciu palców oraz ich kości, nazywanych kośćmi śródstopia.
Kompleks stawowy Lisfranc znajduje się w śródstopiu i składa się z kości oraz więzadeł, które łączą śródstopie z innymi elementami stopy.
Kości kompleksu stawowego nadają stopie jej charakterystyczny łuk. Utrzymywane są na miejscu przez więzadła, które rozciągają się w różnych kierunkach, zarówno poprzecznie, jak i wzdłuż stopy.
Przyczyny
Złamanie Lisfranca często jest mylone z prostym skręceniem, ponieważ mechanizmy urazu mogą być podobne.
Złamania Lisfranca mogą występować w wyniku niskotenergetycznych urazów, takich jak skręcenie stopy podczas upadku, co jest powszechne u sportowców, zwłaszcza piłkarzy, którzy potykają się o zgięte stopy podczas biegu.
Jednakże, złamania Lisfranca mogą również wynikać z poważniejszych urazów, takich jak upadek z dużej wysokości. Innym sposobem na ich wystąpienie jest upuszczenie ciężkiego przedmiotu na stopę lub uczestnictwo w wypadku samochodowym.
Objawy
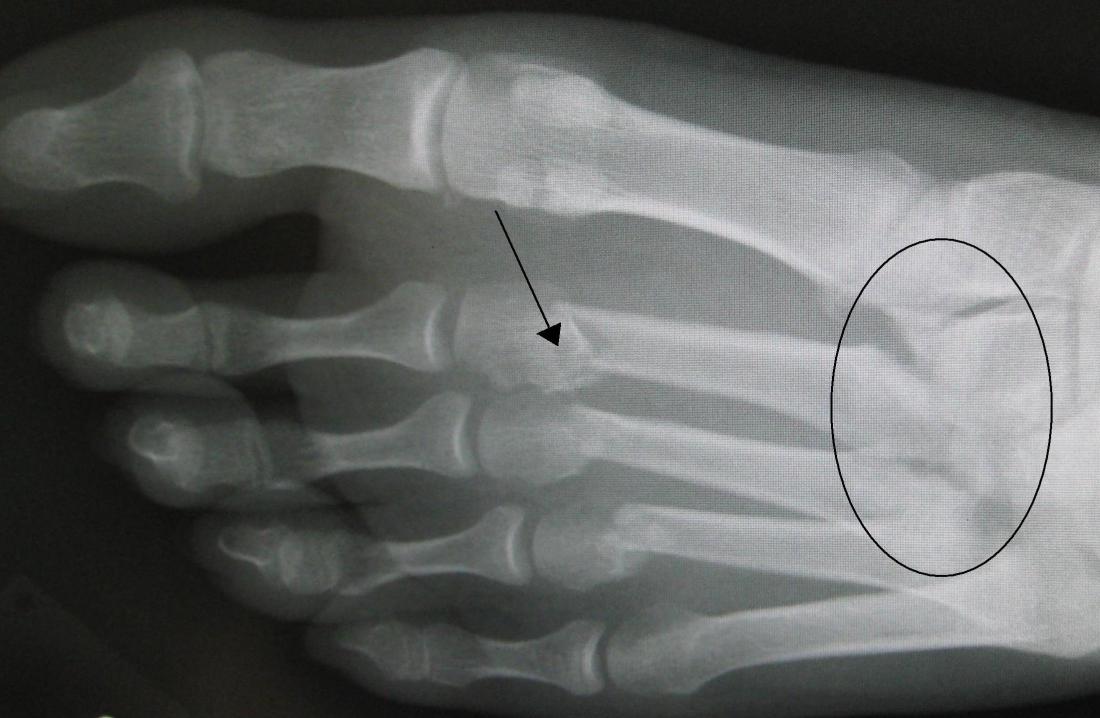
Uszkodzenie Lisfranc może obejmować kości, stawy lub więzadła w obrębie kompleksu stawowego Lisfranc, co czyni ten typ urazu stosunkowo rzadkim, ale trudnym do zdiagnozowania.
Złamanie Lisfranca może prowadzić do poważnych komplikacji, jeśli nie zostanie odpowiednio leczone.
Objawy złamań Lisfranca mogą przypominać inne urazy stopy, dlatego kluczowe jest prawidłowe zdiagnozowanie urazu.
Typowe objawy urazów Lisfranc obejmują:
- obrzęk i ból w górnej części stopy
- nasila się ból podczas stania lub chodzenia
- niemożność chodzenia bez wsparcia, np. kul
- siniaki na górze lub na dole stopy
Stłuczenie w dolnej części stopy może być oznaką urazu Lisfranca, chociaż siniaki nie występują w każdym przypadku.
Złamania Lisfranca mogą mieć różny stopień ciężkości – od prostych do bardzo złożonych, a objawy mogą się wahać od łagodnych do ciężkich. Wiele złamań Lisfranca wiąże się z uszkodzeniem chrząstki między stawami śródstopia.
Nieleczony uraz może prowadzić do zwiększonego uszkodzenia chrząstki oraz nadmiernego obciążenia innych stawów śródstopia.
Diagnoza
Rozpoznanie urazów Lisfranca wymaga staranności, ponieważ łatwo mogą zostać źle zdiagnozowane. Proces diagnozowania zazwyczaj obejmuje zarówno badania fizyczne, jak i testy obrazowe.
Badanie lekarskie
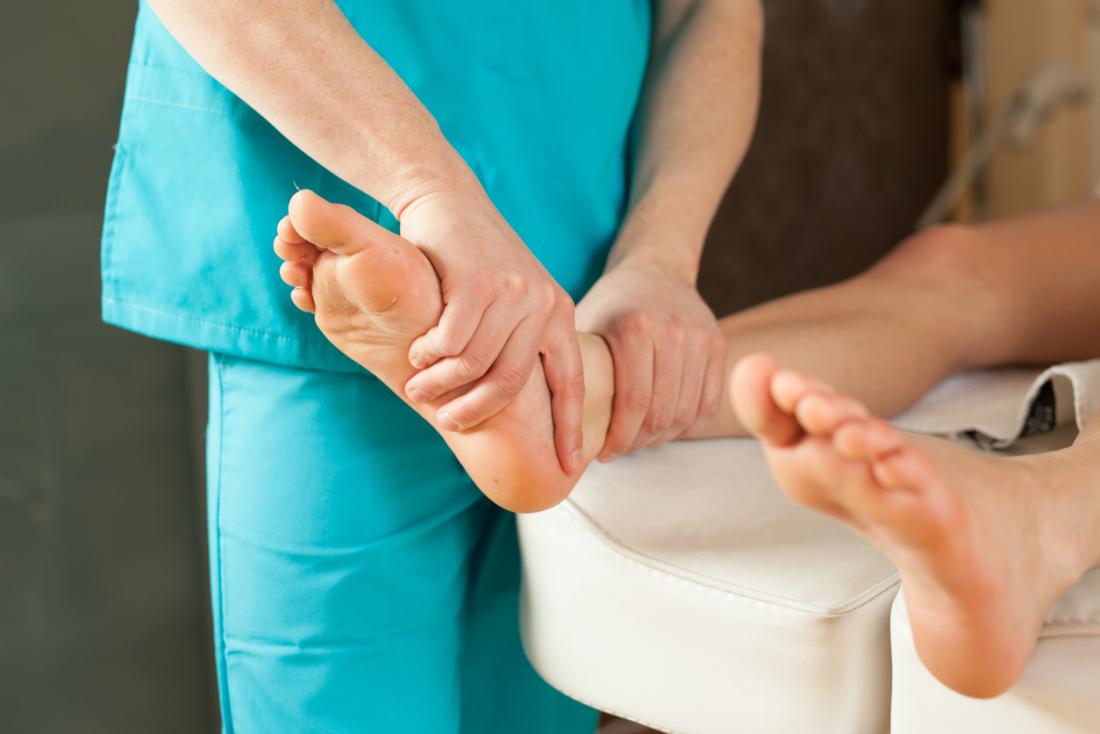
Po omówieniu urazu lekarz zazwyczaj przeprowadza badanie fizykalne uszkodzonej stopy.
Najpierw lekarz poszukuje oznak siniaków, które mogą wskazać miejsce urazu. Siniaki mogą sugerować uszkodzenia więzadeł, tępy uraz, zwichnięcie lub złamanie.
Lekarze mogą delikatnie uciskać różne obszary śródstopia, ponieważ uszkodzenie Lisfranc powoduje tkliwość i ból w okolicy urazu. Lekarz może także sprawdzić, czy pacjent odczuwa ból podczas ruchu przodu stopy.
W prostszych przypadkach lekarz może poprosić pacjenta o stanie na palcach uszkodzonej stopy, co generuje znaczną presję na śródstopie. Ból, nawet przy niewielkich urazach, może pomóc lekarzowi w dalszym postępowaniu diagnostycznym.
Lekarz może również sprawdzić uraz śródstopia, trzymając palce u nóg i przesuwając je w górę i w dół, aby ocenić ból. Ta manipulacja może wywołać ból w przypadku uszkodzeń w tym obszarze.
Testy obrazowania
Testy obrazowania są kluczowe dla potwierdzenia diagnozy urazu Lisfranca. Lekarze korzystają z różnych technik obrazowania, aby ocenić kości i tkanki stopy przed podjęciem decyzji dotyczącej leczenia.
Rentgeny mogą ukazać złamania oraz wyrównanie kompleksu stawów Lisfranc. Jeśli struktura nie jest prawidłowa, może to sugerować uszkodzenia więzadeł w okolicy.
W niektórych przypadkach mogą być również zlecone skany TK lub MRI, które dostarczają bardziej szczegółowego obrazu stopy oraz lepiej obrazują tkanki miękkie. Te badania są szczególnie przydatne w przypadkach, gdzie może być konieczna operacja.
Leczenie
Podstawową metodą leczenia urazów stopy tuż po ich wystąpieniu jest odpoczynek, stosowanie lodu oraz uniesienie nogi. Należy unikać obciążania uszkodzonej stopy, a lekarz powinien jak najszybciej ocenić stan pacjenta.
Im szybciej wdrożone zostanie leczenie, tym większa szansa na zmniejszenie urazów, a czasami można uniknąć konieczności przeprowadzenia operacji.
Leczenie niechirurgiczne
W niektórych prostszych przypadkach urazów Lisfranca, gdzie więzadła nie są całkowicie zerwane, a złamania czy zwichnięcia nie występują, leczenie może obejmować noszenie gipsu przez około 6 tygodni. W tym czasie pacjent nie powinien obciążać zranionej stopy. Po tym okresie konieczne jest noszenie odlewu z obciążeniem oraz regularne kontrole.
Może być konieczne wykonanie dodatkowych zdjęć rentgenowskich, aby upewnić się, że stopa goi się prawidłowo. W przypadku niepoprawnego leczenia może być konieczna operacja.
Leczenie chirurgiczne
Obrażenia śródstopia, takie jak złamanie kości, zwichnięcie stawów, niewłaściwe ustawienie lub zerwane więzadła, mogą wymagać interwencji chirurgicznej. Rodzaj zabiegu będzie zależał od charakteru i ciężkości urazu.
Najczęstszym rodzajem leczenia jest chirurgia fiksacji wewnętrznej, która polega na prawidłowym ustawieniu uszkodzonych kości i ich stabilizacji za pomocą drutów, śrub lub płytek. Płytki pozostają na miejscu do czasu, aż kości lub stawy się zagoją, a następnie są często usuwane w trakcie kolejnej operacji.
Fuzja to inna metoda, która może być zalecana w przypadkach poważnych urazów. Polega ona na połączeniu uszkodzonych kości, aby goiły się jako jedna struktura.
Fuzja może ograniczyć ruchomość stopy, ale w niektórych przypadkach może być najlepszą metodą leczenia, gdy fiksacja wewnętrzna jest niewystarczająca.
Leczenie złamania Lisfranca obejmuje również okres rehabilitacji i fizjoterapii, które odbywają się pod nadzorem specjalistów, aby wspierać pacjenta w odpowiednim tempie. Rehabilitacja może trwać kilka miesięcy.
Odzyskiwanie i perspektywy
Powrót do zdrowia po urazie Lisfranca zależy od jego ciężkości oraz skuteczności przeprowadzonej operacji. Większość pacjentów będzie musiała nosić gips lub specjalne buty do chodzenia przez 6-12 tygodni.
Fizjoterapia oraz rehabilitacja również wymagają pewnego czasu. Pełne wyzdrowienie może zająć około roku, ale to znacznie się różni w zależności od indywidualnych okoliczności. Sportowcy mogą potrzebować więcej niż roku, aby odzyskać pełną siłę i mobilność. Kluczowe jest ściśle współpracować z lekarzami i unikać intensywnej aktywności fizycznej, chyba że zostanie to wcześniej zatwierdzone.
Złamania Lisfranca są poważnymi urazami, a nawet skuteczne leczenie może prowadzić do niepożądanych skutków ubocznych. Problemy te mogą obejmować zmniejszenie zakresu ruchu lub siły, mimo przeprowadzonej rehabilitacji.
Zapalenie stawów oraz przewlekły ból mogą również wystąpić w wyniku uszkodzenia chrząstki stawowej.
Z uwagi na powagę urazu Lisfranca, najlepiej jak najszybciej zasięgnąć porady lekarza i rozpocząć odpowiednie leczenie.
Aktualne badania i nowe podejścia (2024)
W 2024 roku obserwuje się wzrost zainteresowania nowymi metodami leczenia złamania Lisfranca. Badania sugerują, że wczesne wdrożenie fizjoterapii, nawet przed zakończeniem leczenia chirurgicznego, może znacznie poprawić wyniki rehabilitacji. Jedno z badań wykazało, że pacjenci, którzy rozpoczęli rehabilitację w ciągu pierwszych dwóch tygodni po operacji, mieli lepsze wyniki funkcjonalne i mniejszy ból w dłuższym okresie.
Dodatkowo, nowe podejścia do chirurgii fiksacji wewnętrznej, takie jak zastosowanie nowoczesnych materiałów biokompatybilnych, mogą przyspieszyć proces gojenia oraz zmniejszyć ryzyko powikłań. Techniki minimalnie inwazyjne stają się również coraz bardziej popularne, co pozwala na szybszy powrót do zdrowia oraz zmniejszenie bólu pooperacyjnego.
Statystyki wskazują, że w porównaniu do tradycyjnych metod, nowoczesne techniki leczenia mogą zmniejszyć czas rekonwalescencji o 20-30%. Ważne jest, aby pacjenci byli świadomi swoich opcji i współpracowali z zespołem medycznym w celu wyboru najlepszej strategii leczenia.








