Zapalenie uchyłka występuje, gdy worki zaczynają wystawać na zewnątrz ze ściany okrężnicy, co prowadzi do zakażenia i stanu zapalnego. Ta dolegliwość, znana jako zapalenie uchyłków, może być niezwykle bolesna i wpływa na jakość życia pacjenta.
Warto zaznaczyć, że woreczki te mogą wystawać bez infekcji, co określa się mianem uchyłkowatości. Wiele osób ma pewną liczbę uchyłków, nie odczuwając żadnych objawów. Jednak gdy uchyłek ulegnie zakażeniu, mogą wystąpić poważne dolegliwości bólowe.
Uważa się, że około 50 procent ludzi ma uchyłkowatość w wieku 50 lat. Szacuje się, że 10 do 25 procent osób z uchyłkowatością rozwinie zapalenie uchyłka, choć liczby te są różne w zależności od źródła. Niektórzy eksperci twierdzą, że może to być nawet 1 procent.
W wieku 80 lat około 65 procent ludzi ma uchyłkowatość. Zjawisko to staje się coraz bardziej powszechne, szczególnie wśród osób otyłych. Badania wskazują, że częstość występowania uchyłków wśród młodych otyłych dorosłych jest w ostatnich latach na wzroście. Zgodnie z raportem National Institutes of Health (NIH), koszt chorób przewodu pokarmowego w Stanach Zjednoczonych przekracza obecnie 141 miliardów dolarów rocznie.
W tym artykule przyjrzymy się przyczynom, objawom, czynnikom ryzyka oraz leczeniu zapalenia uchyłków i związanych z nimi stanów. Omówimy także dietę uchyłkową.
Szybkie fakty dotyczące zapalenia uchyłków
Oto kilka kluczowych punktów dotyczących zapalenia uchyłków. Więcej szczegółów i dodatkowe informacje znajdują się w głównym artykule.
- Zapalenie uchyłka to zainfekowana torebka w okrężnicy.
- Objawy zapalenia uchyłków obejmują ból, zaparcia i krew w stolcu.
- Jedną z głównych przyczyn choroby uchyłkowej jest niedobór błonnika pokarmowego.
- Większość osób może samodzielnie leczyć stan.
- Operacja na zapalenie uchyłka może być konieczna w przypadku nawracania stanu.
Objawy
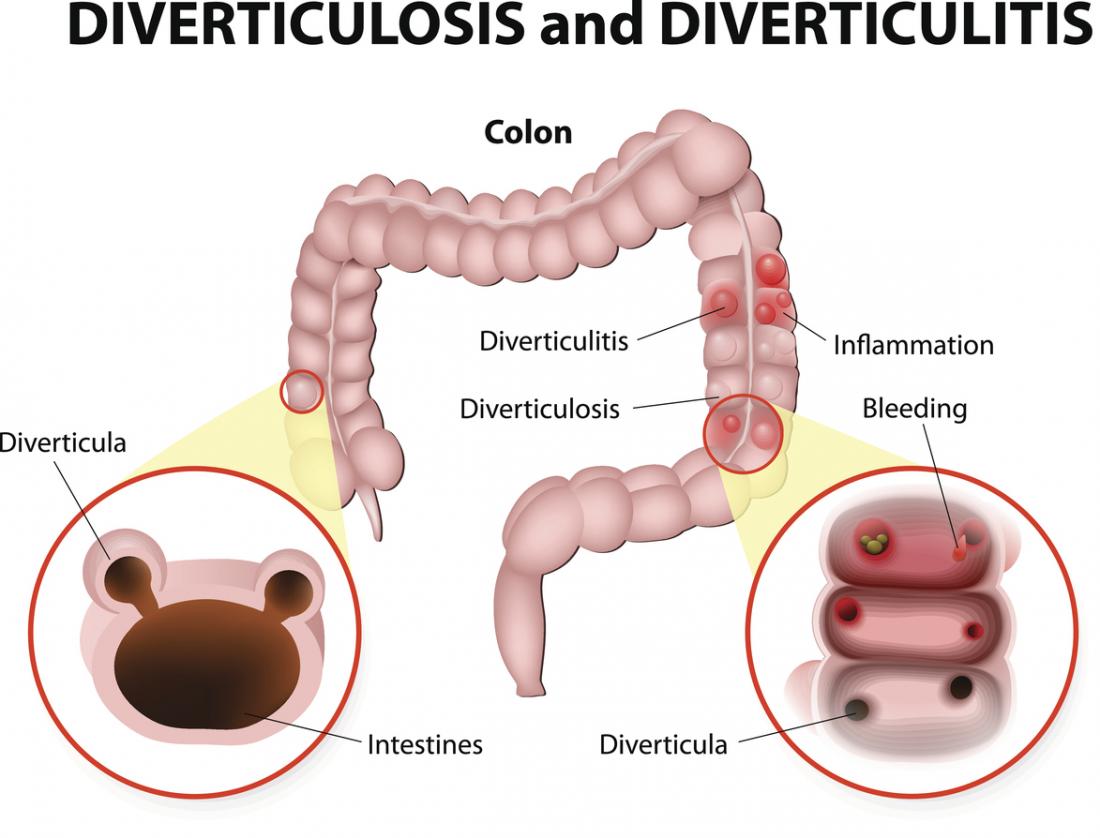
Objawy uchyłkowatości i zapalenia uchyłków są różne.
Objawy uchyłków
Większość osób z uchyłkowatością nigdy nie odczuwa żadnych objawów, co nazywa się bezobjawową uchyłkowatością. Niemniej jednak mogą wystąpić epizody bólu w dolnej części brzucha, szczególnie w dolnej lewej części brzucha. Ból często nasila się po spożyciu posiłku lub wypróżnieniu, a ulga może nastąpić po uwolnieniu gazów.
Inne objawy obejmują:
- zmiana nawyków jelitowych
- zaparcia i, rzadziej, biegunka
- małe ilości krwi w stolcu
Zapalenie uchyłka
Kiedy zapalenie uchyłka zapala się, objawy obejmują:
- stały i zwykle silny ból, najczęściej po lewej stronie brzucha, choć czasami może wystąpić po prawej stronie
- gorączka
- częstsze oddawanie moczu
- bolesne oddawanie moczu
- nudności i wymioty
- krwawienie z odbytnicy
Przyczyny
Nie wiadomo, dlaczego worki zaczynają wystawać na zewnątrz z okrężnicy. Jednak brak błonnika pokarmowego jest często uważany za główną przyczynę. Błonnik pomaga zmiękczyć stolec, a niewystarczające spożycie błonnika prowadzi do twardych stolców, co z kolei zwiększa nacisk na jelita. To ciśnienie może powodować rozwój uchyłków.
Uchyłki pojawiają się, gdy słabe punkty w zewnętrznej warstwie mięśnia okrężnicy ustępują, a wewnętrzna warstwa przeciska się. Chociaż nie ma wyraźnych dowodów klinicznych na związek między błonnikiem a uchyłkowatością, dowody poszlakowe wydają się przekonujące. W regionach o wysokim spożyciu błonnika, takich jak Afryka czy Południowa Azja, choroba uchyłków jest rzadka. W krajach zachodnich, gdzie spożycie błonnika jest znacznie niższe, występowanie tej choroby jest znacznie częstsze.
Jednak inne badania podważają teorie o związku między zwiększeniem spożycia błonnika a zapobieganiem zapaleniu uchyłków, sugerując, że może to w rzeczywistości zwiększać ryzyko choroby. W przeszłości uważano, że orzechy, nasiona i kukurydza mogą przyczyniać się do rozwoju uchyłków, jednak badania z 2008 roku temu zaprzeczyły.
Dieta
Czasami lekarz zaleca, aby ktoś z zapaleniem uchyłków stosował specjalną dietę, by umożliwić układowi trawiennemu odpoczynek. Na początku dozwolone są jedynie czyste płyny przez kilka dni, w tym:
- płatki lodowe
- sok owocowy bez miazgi
- rosół
- lody
- woda
- żelatyna
- herbata i kawa bez śmietanki
Gdy objawy ustępują, osoba z zapaleniem uchyłków może zacząć wprowadzać pokarmy o niskiej zawartości błonnika, takie jak:
- owoce w puszkach lub gotowane, warzywa bez pestek
- zboża niskobłonnikowe
- jaja, drób i ryby
- mleko, jogurt i ser
- wyrafinowany biały chleb
- makaron, biały ryż i makaron
Żywność, której należy unikać
Problemy żołądkowo-jelitowe często zawierają listę pokarmów do unikania. W przeszłości sugerowano, że orzechy, popcorn i nasiona mogą wywoływać objawy. Jednak, ponieważ przyczyny zapalenia uchyłków nie są do końca jasne, National Institutes of Health radzi, aby nie eliminować konkretnych produktów z diety, co mogłoby poprawić symptomy zapalenia uchyłka.
Badania wykazały, że dieta wysokotłuszczowa, o niskiej zawartości błonnika, typowa dla zachodniego stylu życia, zwiększa ryzyko zapalenia uchyłków. Dlatego najlepiej unikać czerwonego mięsa, smażonych w głębokim tłuszczu potraw, pełnotłustych nabiałów oraz rafinowanych zbóż.
Zaleca się, aby każdy pacjent indywidualnie dobierał żywność do swojej diety. Jeśli dany rodzaj pożywienia nasila objawy zapalenia uchyłka, należy go unikać.
Czynniki ryzyka
Nie do końca wiadomo, dlaczego występuje zapalenie uchyłka. Bakterie w kale mogą szybko się rozmnażać i rozprzestrzeniać, prowadząc do infekcji. Uważa się, że uchyłek może zostać zablokowany przez kawałek kału, co prowadzi do infekcji.
Czynniki ryzyka obejmują:
- wiek, ponieważ osoby starsze mają większe ryzyko niż młodsze
- otyłość
- palenie papierosów
- brak doświadczenia
- dieta bogata w tłuszcze zwierzęce i uboga w błonnik
- niektóre leki, w tym sterydy, opioidy oraz niesteroidowe leki przeciwzapalne (NLPZ), takie jak ibuprofen
Niektóre badania sugerują, że czynnikiem ryzyka może być również genetyka.
Diagnoza
Diagnozowanie chorób uchyłkowych może być trudne, ponieważ istnieje wiele testów niezbędnych do postawienia prawidłowej diagnozy. Wiele stanów, takich jak zespół jelita drażliwego (IBS), może powodować podobne objawy, co sprawia, że diagnoza choroby uchyłkowej jest skomplikowana.
Lekarz może wykluczyć inne stany, wykonując badania krwi. Do diagnozy mogą być również wykorzystywane następujące techniki:
Kolonoskopia: lekarz obserwuje wnętrze okrężnicy za pomocą cienkiej rurki z kamerą, zwanej kolonoskopem, wprowadzanej przez odbytnicę. Pacjenci muszą przyjąć środek przeczyszczający na kilka godzin lub dzień przed badaniem, aby oczyścić jelito.
Miejscowy środek znieczulający podaje się przed badaniem. Test ten rzadko wykonuje się w ostrym epizodzie zapalenia uchyłków, ale przeprowadza się go około 6 tygodni po ustąpieniu objawów, aby wykluczyć nowotwór.
RTG z kontrastem: do odbytnicy wprowadza się rurkę, przez którą podawana jest ciecz zawierająca bar. Bar jest widoczny na zdjęciach rentgenowskich, co umożliwia uwidocznienie narządów, które normalnie nie są widoczne. Procedura jest bezbolesna.
Diagnozowanie zapalenia uchyłków
Jeśli pacjent cierpi na chorobę uchyłkową, lekarz może zdiagnozować zapalenie uchyłka na podstawie badania fizykalnego i pytań dotyczących objawów oraz historii medycznej. Badanie krwi może być pomocne, ponieważ wysoka liczba białych krwinek może świadczyć o infekcji. Warto jednak pamiętać, że wiele osób z zapaleniem uchyłka może mieć normalny poziom białych krwinek.
Pacjenci bez wcześniejszej historii choroby uchyłkowej będą wymagać dodatkowych badań. Istnieją inne schorzenia, które mogą powodować podobne objawy, takie jak przepuklina czy kamienie żółciowe.
Tomografia komputerowa (CT) jest często najbardziej pomocna w diagnostyce. Zastosowanie RTG z kontrastem również może być użyteczne. W przypadku poważnych objawów badanie CT umożliwia ocenę, czy infekcja rozprzestrzeniła się na inne części ciała, czy też występuje ropień.
Leczenie
Wiele osób może samodzielnie leczyć łagodne przypadki zapalenia uchyłków.
Leczenie uchyłków
Większość pacjentów może skutecznie leczyć chorobę uchyłkową, jeśli jej przebieg jest łagodny, stosując leki przeciwbólowe i zwiększając spożycie błonnika. Należy jednak unikać środków przeciwbólowych, takich jak aspiryna czy ibuprofen, ponieważ mogą one zwiększać ryzyko krwawienia wewnętrznego oraz podrażniać żołądek. Zamiast tego zaleca się stosowanie paracetamolu.
Zwiększenie spożycia błonnika, w tym owoców i warzyw, pomaga w łagodzeniu objawów, zmiękczając stolec i poprawiając regularność wypróżnień. W niektórych przypadkach może to zająć kilka tygodni.
Środki przeczyszczające mogą być pomocne dla osób z zaparciami, lecz podczas ich stosowania ważne jest picie dużej ilości płynów.
Pacjenci z ciężkim lub stałym krwawieniem z odbytu powinni zgłosić się do lekarza.
Leczenie zapalenia uchyłków
Łagodne przypadki zapalenia uchyłków mogą być zazwyczaj leczenie w domu. Lekarz może jednak przepisać antybiotyki oraz paracetamol na ból. Ważne jest, aby ukończyć cały cykl antybiotyków, nawet jeśli objawy ustępują.
Niektórzy pacjenci mogą doświadczać działań niepożądanych, takich jak senność, nudności, biegunka oraz wymioty podczas stosowania antybiotyków. Do powszechnie stosowanych antybiotyków należą: cyprofloksacyna (Cipro), metronidazol (Flagyl), cefaleksyna (Keflex) i doksycyklina (wibikamycyna).
Pacjentki stosujące pigułki antykoncepcyjne powinny być świadome, że antybiotyki mogą wpływać na ich skuteczność. Efekt ten utrzymuje się przez około 7 dni po zaprzestaniu stosowania antybiotyku, dlatego zaleca się stosowanie dodatkowych metod antykoncepcyjnych w tym czasie.
Leczenie szpitalne może być konieczne, jeśli spełnione są którekolwiek z poniższych kryteriów:
- Normalne leki przeciwbólowe nie łagodzą bólu, a ból jest intensywny.
- Pacjent nie jest w stanie spożywać wystarczającej ilości płynów, aby utrzymać nawodnienie.
- Pacjent z zapaleniem uchyłków nie może przyjmować doustnych antybiotyków.
- Pacjent ma zły stan zdrowia.
- Lekarz podejrzewa powikłania, szczególnie u pacjentów z osłabionym układem odpornościowym.
- Leczenie w domu okazuje się nieskuteczne po 2 dniach.
Pacjenci hospitalizowani otrzymują antybiotyki dożylnie (IV) oraz płyny, jeśli są odwodnieni.
Chirurgia
Osoby, które miały co najmniej dwa epizody zapalenia uchyłków, mogą skorzystać z zabiegu chirurgicznego. Badania sugerują, że tacy pacjenci są znacznie bardziej narażeni na kolejne epizody i powikłania, jeśli nie poddają się operacji.
Resekcja jelita grubego polega na usunięciu części dotkniętej okrężnicy i połączeniu pozostałych zdrowych części. Pacjenci po resekcji okrężnicy muszą stopniowo wprowadzać stałe pokarmy do diety. Zazwyczaj nie wpływa to na normalne funkcjonowanie jelit. Niewielkie badania sugerują, że żucie gumy po operacji okrężnicy może przyspieszyć powrót do normalnej czynności jelitowej i skrócić czas hospitalizacji.
Komplikacje
Zapalenie otrzewnej: Zakażenie może rozprzestrzenić się na wyściółkę brzucha, jeśli jeden z zainfekowanych uchyłków pęknie. Zapalenie otrzewnej jest poważnym stanem, który może być czasami śmiertelny. Wymaga natychmiastowego leczenia antybiotykami, a w niektórych przypadkach konieczna jest operacja.
Ropień: To wypełniona ropą jama, która wymaga antybiotyków. Czasami konieczna jest operacja, aby usunąć ropę.
Przetoka: Są to nieprawidłowe tunele łączące dwie części ciała, takie jak jelito z ścianą brzucha lub pęcherzem. Przetoka może powstać po dotknięciu zainfekowanych tkanek, co prowadzi do sklejenia; po ustąpieniu infekcji powstaje przetoka. Często wymagana jest operacja, aby usunąć przetokę.
Niedrożność jelit: Okrężnica może stać się częściowo lub całkowicie zablokowana, jeśli infekcja spowodowała bliznowacenie. W przypadku całkowitej blokady konieczna jest interwencja medyczna, ponieważ może doprowadzić do zapalenia otrzewnej. W przypadku częściowej blokady wymagana jest interwencja, lecz nie jest to tak pilne jak całkowita blokada.
W zależności od stopnia bliznowacenia i zablokowania, może być konieczna resekcja jelita grubego. W niektórych przypadkach może być również konieczna kolostomia, polegająca na zrobieniu dziury w boku brzucha, przez którą okrężnica jest przekierowana do zewnętrznej torebki kolostomijnej. Po wygojeniu jelit, chirurg może ponownie połączyć jelita. W rzadkich przypadkach lekarze mogą utworzyć wewnętrzną torebkę krętniczo-kątniczą.
Zapobieganie
Ludzie, którzy spożywają dobrze zbilansowaną dietę z dużą ilością owoców i warzyw, mają mniejsze ryzyko rozwoju zapalenia uchyłków. Badania sugerują, że regularne spożycie błonnika może pomóc w utrzymaniu zdrowia jelit i zmniejszyć ryzyko wystąpienia tej choroby.
Aktualne badania i zalecenia
Nowe badania z 2024 roku podkreślają znaczenie zróżnicowanej diety bogatej w błonnik oraz regularnej aktywności fizycznej w zapobieganiu zapaleniu uchyłków. W jednym z badań wykazano, że osoby, które regularnie spożywają produkty pełnoziarniste i świeże warzywa, mają o 30% niższe ryzyko wystąpienia zapalenia uchyłków. Dodatkowo, wzrost aktywności fizycznej o zaledwie 20 minut dziennie może zmniejszyć ryzyko o 20%. Utrzymywanie zdrowej wagi ciała również odgrywa kluczową rolę w prewencji tej choroby. Należy również zwrócić uwagę na unikanie przetworzonej żywności i nadmiernego spożycia alkoholu, co może zwiększać ryzyko wystąpienia stanów zapalnych w organizmie.








