Choroba niedokrwienna serca odnosi się do zwężenia tętnic wieńcowych, które są naczyniami krwionośnymi dostarczającymi tlen i krew do serca. Jest również znana jako choroba wieńcowa i stanowi główną przyczynę chorób oraz zgonów.
Choroba niedokrwienna serca (CHD) najczęściej występuje w wyniku gromadzenia się cholesterolu na ścianach tętnic, co prowadzi do tworzenia się płytek. Zwężenie tętnic zmniejsza przepływ krwi do serca, a czasami skrzepy mogą całkowicie blokować dopływ krwi do mięśnia sercowego.
CHD często objawia się dławicą piersiową (bólem w klatce piersiowej), dusznością, a w skrajnych przypadkach zawałem serca. To najczęstszy rodzaj choroby serca w Stanach Zjednoczonych, gdzie rocznie notuje się około 370 000 zgonów.
Szybkie fakty dotyczące choroby niedokrwiennej serca:
- Choroba niedokrwienna serca odpowiadała za 23,5% wszystkich zgonów w USA w 2008 roku.
- Według Centers for Disease Control and Prevention (CDC) około 745 000 Amerykanów każdego roku doświadcza ataku serca.
- Oznaki i objawy ostrzegawcze obejmują ból w klatce piersiowej, dyskomfort oraz duszność.
- Przykłady choroby niedokrwiennej serca to dusznica bolesna i zawał serca.
Czym jest choroba niedokrwienna serca?
Serce jest mięśniem wielkości pięści dorosłego człowieka. Krew jest pompowana z serca do płuc, gdzie gromadzi tlen, a następnie wraca do serca i jest rozprowadzana do narządów w całym ciele przez tętnice.
Krew wraca do serca przez żyły i jest ponownie pompowana do płuc. Nazywa się to krążeniem.
Tętnice wieńcowe stanowią sieć naczyń krwionośnych, które dostarczają tlen do mięśnia sercowego. Jeśli te tętnice ulegają zwężeniu, dopływ bogatej w tlen krwi do serca może być niewystarczający, zwłaszcza podczas wysiłku fizycznego.
Na początku zmniejszenie przepływu krwi może nie powodować żadnych objawów, jednak z czasem, gdy w tętnicach gromadzą się złogi tłuszczu lub płytki, mogą wystąpić charakterystyczne oznaki i objawy.
Przyczyny
Uważa się, że CHD zaczyna się od uszkodzenia wewnętrznej warstwy tętnicy wieńcowej. Te uszkodzenia prowadzą do gromadzenia się złogów tłuszczu, składających się z cholesterolu i innych produktów odpadowych komórkowych. Proces ten nazywa się miażdżycą.
Jeśli fragmenty płytek oddzielają się lub pękają, płytki krwi zbierają się w tym obszarze, próbując naprawić uszkodzone naczynie. Ta kępa może zablokować tętnicę, co prowadzi do zawału serca.
Poniżej znajduje się trójwymiarowy model CHD, który jest w pełni interaktywny. Zbadaj model za pomocą myszki lub ekranu dotykowego, aby dowiedzieć się więcej o CHD.
Objawy
Angina
Oto objawy dławicy piersiowej:
- Ból w klatce piersiowej: Pacjenci opisują go jako uczucie ucisku, ciężkości lub pieczenia, często zaczyna się za mostkiem i może promieniować do szyi, szczęki, ramion, barków, gardła, pleców, a czasem także do zębów.
- Powiązane objawy: Inne objawy to niestrawność, zgaga, osłabienie, pocenie się, nudności, skurcze oraz duszność.
Wyróżniamy kilka głównych typów dławicy piersiowej:
- Stabilna dławica piersiowa: Dyskomfort trwa krótko i może przypominać gaz lub niestrawność. Występuje, gdy serce pracuje ciężej, na przykład podczas ćwiczeń. Ma regularny wzór i może się utrzymywać przez wiele miesięcy lub lat. Odpoczynek lub leki mogą złagodzić objawy.
- Niestabilna dławica piersiowa: Często spowodowana skrzepami krwi w tętnicy wieńcowej. Występuje w spoczynku, jest nagła, trwa dłużej i może się pogarszać.
- Wariant dławicy piersiowej: Ten typ występuje w spoczynku i zazwyczaj jest ciężki. Powstaje w wyniku skurczu tętnicy, co prowadzi do jej zwężenia i ograniczenia przepływu krwi do serca. Wyzwalacze to stres, palenie tytoniu oraz leki.
Duszność
CHD może prowadzić do duszności. Jeśli serce i inne narządy otrzymują za mało tlenu, pacjent może odczuwać trudności w oddychaniu. Nawet najprostsze czynności mogą stać się męczące.
Atak serca
Zawał serca, czyli zawał mięśnia sercowego, występuje, gdy mięsień sercowy nie otrzymuje wystarczającej ilości krwi, a tym samym tlenu. Mięsień umiera, co prowadzi do ataku serca.
Zawał często występuje, gdy w jednej z tętnic wieńcowych rozwija się skrzep krwi. Jeśli skrzep jest wystarczająco duży, może całkowicie zablokować dopływ krwi do serca. Taki skrzep nazywamy zakrzepicą tętnic wieńcowych.
Objawy zawału serca obejmują:
- dyskomfort w klatce piersiowej, który może być łagodny lub miażdżący
- kaszel
- zawroty głowy
- duszność
- szara cera
- ogólne poczucie złego samopoczucia
- nudności i wymioty
- niepokój
- potliwość i lepka skóra
Pierwszym objawem zazwyczaj jest ból w klatce piersiowej, który może promieniować do szyi, szczęki, ramion czy pleców. Zmiana pozycji, odpoczynek czy leżenie nie przynoszą ulgi. Ból może być stały, ale może także ustępować i powracać, trwając od kilku minut do kilku godzin.
Zawał serca to nagły przypadek. Może prowadzić do śmierci lub trwałego uszkodzenia mięśnia sercowego. W przypadku wystąpienia objawów zawału serca należy natychmiast wezwać pomoc medyczną.
Leczenie
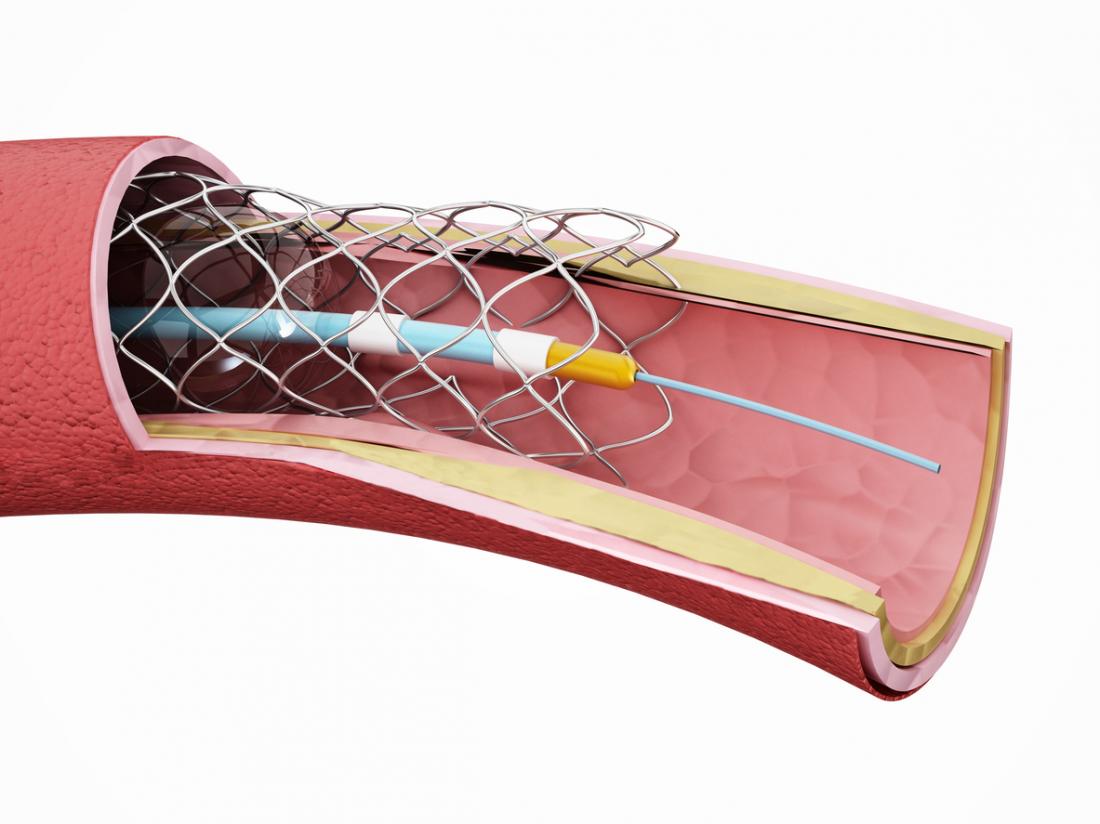
Choroby niedokrwiennej serca nie można całkowicie wyleczyć, ale dzięki współczesnej medycynie można nią skutecznie zarządzać.
Leczenie obejmuje zmiany stylu życia, zabiegi medyczne oraz leki.
Zalecenia dotyczące stylu życia obejmują: rzucenie palenia, zdrowe odżywianie oraz regularną aktywność fizyczną.
Leki stosowane w leczeniu CHD to:
- Statyny: Jedne z najskuteczniejszych leków wpływających na wyniki w CHD, aczkolwiek nie zawsze działają u osób z innymi zaburzeniami lipidowymi.
- Niska dawka kwasu acetylosalicylowego: Zmniejsza krzepliwość krwi, co zmniejsza ryzyko dławicy piersiowej oraz zawału serca.
- Leki beta-adrenolityczne: Stosowane w celu obniżenia ciśnienia krwi i częstości akcji serca, szczególnie u pacjentów po przebyciu zawału serca.
- Plastry nitroglicerynowe, aerozole lub tabletki: Kontrolują ból w klatce piersiowej, zmniejszając zapotrzebowanie serca na krew poprzez poszerzenie tętnic wieńcowych.
- Inhibitory konwertazy angiotensyny (ACE): Obniżają ciśnienie krwi i pomagają spowolnić lub zatrzymać postęp choroby.
- Blokery kanału wapniowego: Rozszerzają tętnice wieńcowe, co umożliwia większy przepływ krwi do serca i redukuje nadciśnienie.
Chirurgia
W przypadku bardzo wąskich tętnic lub braku reakcji na leczenie farmakologiczne, chirurgia może pomóc w otwarciu lub wymianie zablokowanych naczyń:
- Chirurgia laserowa: Polega na wykonaniu kilku małych otworów w mięśniu sercowym, co stymuluje tworzenie nowych naczyń krwionośnych.
- Chirurgia pomostowania wieńcowego: Chirurg wykorzystuje naczynie krwionośne z innej części ciała, aby stworzyć przeszczep, omijający zablokowaną tętnicę.
- Angioplastyka i umieszczenie stentu: Cewnik wprowadza się do zwężonej części tętnicy, a po nadmuchaniu balonu kompresuje osady tłuszczowe na ścianach tętnic. W tętnicy pozostaje stent, aby utrzymać ją otwartą.
W rzadkich przypadkach można wykonać przeszczep serca, jeśli serce jest poważnie uszkodzone, a inne metody leczenia nie przynoszą efektów.
Zapobieganie
Kontrolowanie poziomu cholesterolu we krwi jest kluczowe dla zmniejszenia ryzyka CHD. Regularna aktywność fizyczna, ograniczenie spożycia alkoholu, unikanie tytoniu oraz zdrowa dieta o niskiej zawartości cukru i soli mogą znacząco pomóc.
Osoby z CHD lub cukrzycą powinny dbać o regularne kontrole lekarskie oraz przestrzegać zaleceń medycznych.
Czynniki ryzyka
Palenie tytoniu znacząco zwiększa ryzyko rozwoju CHD. Tytoń może:
- Wywoływać stan zapalny i prowadzić do gromadzenia się cholesterolu w tętnicach wieńcowych.
- Kobieta paląca 20 papierosów dziennie ma sześciokrotnie wyższe ryzyko rozwoju CHD w porównaniu do kobiet, które nigdy nie paliły.
- Mężczyźni, którzy palą regularnie, są trzykrotnie bardziej narażeni na rozwój choroby wieńcowej w porównaniu do mężczyzn, którzy nigdy nie palili.
Inne czynniki, które zwiększają ryzyko, to:
- Wiek: Z wiekiem ryzyko CHD wzrasta.
- Płeć: Mężczyźni częściej chorują na chorobę wieńcową, chociaż ryzyko dla kobiet, zwłaszcza po menopauzie, jest także istotne.
- Historia rodzinna: Posiadanie rodzica, który rozwinął CHD przed ukończeniem 60. roku życia zwiększa ryzyko.
- Nadciśnienie tętnicze: Niekontrolowane wysokie ciśnienie krwi prowadzi do uszkodzenia i zwężenia tętnic, co zmniejsza przepływ krwi.
- Podwyższony poziom cholesterolu: Wysoki cholesterol zwiększa ryzyko miażdżycy.
- Brak aktywności fizycznej oraz niewłaściwa dieta, bogata w przetworzone produkty i tłuszcze trans, podnoszą ryzyko.
- Przewlekły stres: Długotrwały stres emocjonalny i psychiczny ma związek z uszkodzeniem tętnic.
- Składniki zespołu metabolicznego: Cukrzyca typu II i otyłość są powiązane z wyższym ryzykiem rozwoju choroby wieńcowej.
Niektóre czynniki ryzyka nie są związane ze stylem życia, takie jak:
- Wysoki poziom homocysteiny: Aminokwas wytwarzany przez organizm, powiązany z większą częstością występowania CHD.
- Wysoki poziom fibrynogenu: Białko krwi uczestniczące w krzepnięciu, którego nadmiar może prowadzić do tworzenia skrzepów.
Wysokie poziomy lipoprotein są także związane z większym ryzykiem chorób sercowo-naczyniowych oraz choroby wieńcowej.
Diagnoza
Diagnostyka CHD opiera się na badaniu fizykalnym, historii medycznej oraz szeregu testów, takich jak:
- Elektrokardiogram (EKG): Rejestruje aktywność elektryczną serca i jego rytm.
- Monitor Holtera: Przenośne urządzenie noszone przez pacjenta przez 2 dni, rejestrujące całą aktywność elektryczną serca.
- Echokardiogram: Badanie ultrasonograficzne, które sprawdza, jak serce pompuje krew.
- Test na stres: Może obejmować bieżnię lub leki, które stresują serce.
- Cewnikowanie serca: Barwnik wstrzykuje się do tętnic serca przez cewnik, aby zidentyfikować wąskie miejsca lub blokady.
- Skany tomografii komputerowej: Umożliwiają wizualizację tętnic i wykrywanie zwapnień w osadach tłuszczowych.
- Wentricululografia jądrowa: Używa znaczników radioaktywnych do pokazania ruchu krwi w komorach serca.
- Badania krwi: Mierzą poziom cholesterolu, co jest szczególnie istotne dla osób powyżej 40. roku życia lub z historią rodzinną chorób serca.
Zrozumienie wszystkich aspektów choroby niedokrwiennej serca jest kluczowe dla jej skutecznej prewencji i leczenia. W miarę postępu badań i rozwoju technologii, mamy szansę na lepsze zrozumienie i skuteczniejsze zarządzanie tym schorzeniem.
Nowe badania i dane na rok 2024
W 2024 roku obserwujemy znaczący rozwój w diagnostyce oraz leczeniu choroby niedokrwiennej serca. Nowe badania wykazały, że wczesna interwencja, w tym zmiany w stylu życia, mogą znacząco zmniejszyć ryzyko wystąpienia zdarzeń sercowych, takich jak zawał serca.
Dane opublikowane przez American Heart Association wskazują, że regularne badania przesiewowe oraz edukacja pacjentów w zakresie zdrowego stylu życia prowadzą do zmniejszenia liczby hospitalizacji związanych z chorobami serca o 15% w porównaniu do roku ubiegłego.
Ponadto, nowe terapie farmakologiczne, takie jak innowacyjne leki obniżające cholesterol, wykazują obiecujące wyniki w zakresie redukcji ryzyka zawału serca, a badania kliniczne sugerują, że ich wprowadzenie do standardowej terapii może przynieść znaczące korzyści zdrowotne dla pacjentów z CHD.
Wreszcie, zmiany w podejściu do psychologicznego aspektu opieki nad pacjentami z chorobą niedokrwienną serca udowodniły, że wsparcie psychiczne i terapia poznawczo-behawioralna mogą wpłynąć na poprawę jakości życia pacjentów oraz ich zgodności w leczeniu. W 2024 roku, nadrzędnym celem będzie nie tylko leczenie objawów, ale i holistyczne podejście do zdrowia serca.








