Choroba Kawasaki to rzadki zespół o nieznanym pochodzeniu, który dotyka głównie dzieci. Charakteryzuje się zapaleniem naczyń krwionośnych, co może prowadzić do poważnych problemów z sercem. Z tego względu warto być świadomym objawów oraz metod leczenia tej choroby.
Według danych z The Kawasaki Disease Foundation, około 80 procent pacjentów to dzieci poniżej 5. roku życia. Rzadziej występuje u starszych dzieci oraz nastolatków, a u niemowląt poniżej 6. miesiąca życia jest praktycznie nieobecna, co może być związane z ochroną immunologiczną, jaką zapewniają matczyne przeciwciała.
W Stanach Zjednoczonych każdego roku hospitalizowanych jest około 19 dzieci na 100 000, co wskazuje na względnie niską, ale istotną częstość występowania tej choroby. Zapalenie dotyczy naczyń krwionośnych w całym ciele, szczególnie tętnic wieńcowych, które są odpowiedzialne za dostarczanie krwi do mięśnia sercowego.
Dodatkowo, choroba Kawasaki wpływa również na węzły chłonne oraz skórę i błony śluzowe w nosie, jamie ustnej i gardle, co sprawia, że jest określana jako śluzówkowo-skórny zespół węzłów chłonnych. Ważne jest, aby wiedzieć, że choroba ta nie jest zaraźliwa.
Objawy
Objawy choroby Kawasaki rozwijają się w trzech fazach.
Faza ostra lub faza 1
Objawy pojawiają się nagle, zazwyczaj w ciągu 1 do 11 dni, i są intensywne. Obejmują:
- Wysoka gorączka, trwająca przez co najmniej 5 dni, sięgająca 40 stopni Celsjusza, która nie ustępuje po podaniu leków OTC, takich jak ibuprofen czy paracetamol.
- Zapalenie spojówek w obu oczach, z czerwonymi białkami oraz swędzeniem i bólem.
- Ból gardła.
- Obrzęknięte, spękane i suche wargi.
- Czerwony, opuchnięty język z małymi guzkami, często określany jako język truskawkowy.
- Opuchnięte węzły chłonne na szyi.
- Wysypka na ramionach, nogach i torsie.
- Obieranie skóry na dłoniach i podeszwach stóp.
Dzieci z wysypką mogą odczuwać dyskomfort przy poruszaniu nogami.
Podostry, drugi etap
Objawy w tej fazie rozwijają się od 12 do 21 dnia. Choć są mniej dotkliwe, mogą się utrzymywać dłużej. Temperatura ciała powinna wrócić do normy. Objawy mogą obejmować:
- Peeling skóry na palcach rąk i nóg.
- Wymioty.
- Biegunka.
- Ból brzucha.
- Ból stawów.
- Obrzęk stawów.
- Żółtaczka.
- Brak apetytu.
W tej fazie ryzyko powikłań jest większe, a dziecko może być bardziej kapryśne i odczuwać większy ból.
Rekonwalescencja lub trzecia faza
Faza ta trwa od około 22 dnia do 60. Objawy stopniowo ustępują, a pacjent odzyskuje siły. Kluczową kwestią jest monitorowanie stanu naczyń krwionośnych serca, co wymaga przeprowadzenia badania echokardiograficznego.
Przyczyny

Przyczyny choroby Kawasaki pozostają nieznane. Jedną z hipotez jest to, że może być to nienormalna reakcja na powszechny wirus, który nie wywołuje objawów u większości ludzi. Mimo że objawy przypominają infekcję wirusową, nie udało się zidentyfikować konkretnej przyczyny.
Inna teoria sugeruje, że choroba ta ma podłoże autoimmunologiczne, co oznacza, że układ odpornościowy atakuje własne tkanki, traktując je jak patogeny.
Czynniki ryzyka
Czynniki, które mogą zwiększać ryzyko wystąpienia choroby Kawasaki, to:
- Wiek: najczęściej dotyka dzieci w wieku od 1 do 5 lat.
- Płeć: chłopcy są bardziej narażeni niż dziewczęta.
- Pochodzenie etniczne: dzieci pochodzenia azjatyckiego, zwłaszcza Japończycy i Chińczycy, a także czarni Amerykanie, są bardziej podatne na chorobę Kawasaki.
- Genetyka: jeśli rodzice mieli chorobę Kawasaki, ich potomstwo może być bardziej podatne, co sugeruje dziedziczny związek.
- Środowisko: na półkuli północnej choroba ta występuje częściej od stycznia do marca, z wyższym wskaźnikiem o 40% w porównaniu do sierpnia i października.
Niektórzy badacze wskazują, że czynniki toksyczne lub leki mogłyby mieć wpływ na rozwój choroby, ale nie ma na to wystarczających dowodów klinicznych.
Diagnoza
Aby postawić diagnozę choroby Kawasaki, konieczna jest gorączka trwająca 5 lub więcej dni oraz spełnienie przynajmniej czterech z pięciu głównych kryteriów:
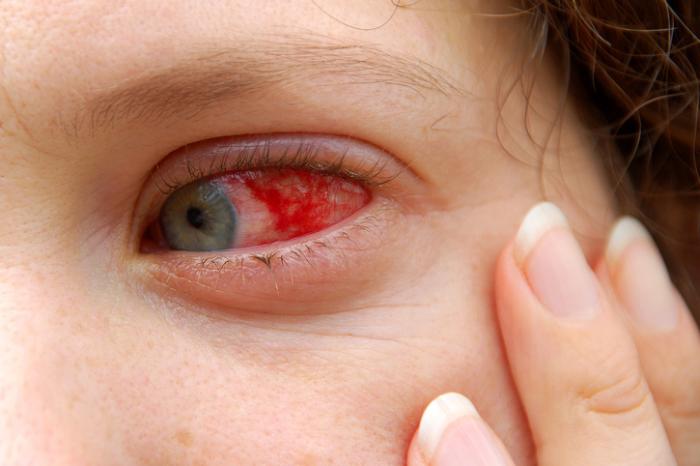
- Zapalenie spojówek.
- Zmiany w jamie ustnej.
- Powiększone węzły chłonne na szyi.
- Wysypka na ciele.
- Zmiany na dłoniach lub podeszwach stóp.
Nie istnieje obecnie żaden konkretny test potwierdzający chorobę Kawasaki. Ze względu na podobieństwo objawów do innych chorób wieku dziecięcego, takich jak odra czy szkarlatyna, lekarz może zlecić dodatkowe badania w celu ich wykluczenia.
Diagnostyka opiera się na analizie objawów oraz badaniu fizykalnym. Badania krwi mogą wykazać:
- Podwyższoną liczbę białych krwinek.
- Stan zapalny.
- Wysoką szybkość sedymentacji.
- Łagodną anemię.
- Obecność białka lub białych krwinek w moczu.
Echokardiogram pozwala ocenić ewentualne uszkodzenia serca i tętnic wieńcowych.
Testy
Możliwe są następujące testy:
- Badanie moczu: pomaga wykluczyć inne przyczyny objawów.
- Liczba płytek: w chorobie Kawasaki zazwyczaj występuje ich podwyższony poziom.
- Próba sedymentacji w erytrocytach (ESR): szybki czas opadania czerwonych krwinek może wskazywać na stan zapalny.
- Test białka C-reaktywnego (CRP): wysoki poziom CRP może sugerować stan zapalny w organizmie.
- Test sodowy: może wykazywać niski poziom sodu.
- Test albuminy: niski poziom albuminy we krwi może być niepokojący.
Dodatkowe badania, które mogą być zlecone, to:
- Elektrokardiogram (EKG): monitoruje aktywność elektryczną serca.
- Echokardiogram: ultrasonograficzne badanie serca, które ocenia jego wydolność pompującą.
Leczenie
Leczenie choroby Kawasaki zazwyczaj odbywa się w warunkach szpitalnych z uwagi na ryzyko powikłań. Wczesna interwencja znacząco zwiększa szanse na skuteczne wyleczenie i zmniejsza ryzyko długoterminowych konsekwencji zdrowotnych.
W leczeniu najczęściej stosowane są:
Aspiryna: W chorobie Kawasaki dochodzi do znacznego wzrostu liczby płytek krwi, co zwiększa ryzyko zakrzepów. Aspiryna pomaga w ich zapobieganiu oraz łagodzi gorączkę i stany zapalne. Wymagana jest zwykle wysoka dawka.
Pacjent musi być regularnie monitorowany w celu wykrycia ewentualnych działań niepożądanych. Leczenie aspiryną może trwać kilka tygodni po ustąpieniu objawów.
Dożylna immunoglobulina (IVIG): Stosowana w celu zmniejszenia ryzyka wystąpienia tętniaków wieńcowych, jej mechanizm działania wciąż pozostaje przedmiotem badań.
Kortykosteroidy i inhibitory czynnika martwicy nowotworów mogą być wdrożone, jeśli inne metody terapii okażą się niewystarczające.
Pacjent powinien również otrzymywać odpowiednią ilość płynów, aby uniknąć odwodnienia.
Po wstępnym leczeniu
Leczenie choroby Kawasaki może wymagać dłuższej terapii. W przypadku rozwoju tętniaka tętnicy wieńcowej, leczenie aspiryną będzie musiało być kontynuowane, a w razie wystąpienia infekcji, takiej jak grypa czy ospa wietrzna, pacjent może być zmuszony do przerwania terapii.
Choć problemy z sercem są rzadkie, kluczowe jest regularne monitorowanie stanu serca. W przypadku jakichkolwiek niepokojących objawów, lekarz może zlecić dodatkowe badania kontrolne, zazwyczaj od 6 do 8 tygodni po ustąpieniu objawów.
Jeśli wystąpią długoterminowe problemy z sercem, pacjent może zostać skierowany do kardiologa dziecięcego.
Możliwe interwencje to:
- Leki przeciwzakrzepowe, takie jak warfaryna, heparyna lub aspiryna, w celu zapobiegania zakrzepom.
- Angioplastyka tętnic wieńcowych, procedura polegająca na poszerzeniu zwężonej tętnicy przy użyciu balonu.
- Stentowanie, polegające na umieszczeniu stentu w zwężonej tętnicy, aby poprawić przepływ krwi.
W przypadku pomostowania tętnic wieńcowych, krew jest przekierowywana wokół zablokowanej tętnicy, co ma na celu przywrócenie prawidłowego przepływu krwi do mięśnia sercowego.
Komplikacje
Szybka diagnoza i leczenie zmniejszają ryzyko powikłań, a większość pacjentów nie doświadcza długoterminowych problemów zdrowotnych.

Mimo że powikłania sercowe są rzadkie, American Academy of Pediatrics zwraca uwagę, że choroba Kawasaki jest jedną z głównych przyczyn nabytych chorób serca u niemowląt i małych dzieci w USA. Zgodnie z danymi Fundacji Artretyzmu, nawet 1 na 4 dzieci może mieć problemy z tętnicami wieńcowymi, mimo odpowiedniego leczenia. W około 1% przypadków choroba Kawasaki kończy się śmiercią.
Bez leczenia, choroba Kawasaki może prowadzić do poważnych komplikacji, w tym do tętniaków. Tętniaki rozwijają się, gdy ściana naczynia staje się osłabiona, co może prowadzić do ryzyka zakrzepów krwi, zawałów serca lub krwawień wewnętrznych.
Inne powikłania mogą obejmować:
- Nieprawidłowe funkcjonowanie mięśnia sercowego i zastawek serca.
- Zapalenie mięśnia sercowego.
- Zapalenie osierdzia.
- Niewydolność serca lub zawał serca.
Choroba Kawasaki może także wpływać na inne układy organizmu, takie jak nerwowy, immunologiczny, trawienny i moczowy.
Osoby, które przeszły chorobę Kawasaki, mogą być zobowiązane do regularnych badań echokardiograficznych co 1-2 lata, aby monitorować ewentualne problemy z sercem.
W większości przypadków pacjenci odzyskują zdrowie w ciągu kilku tygodni, nawet jeśli wystąpią problemy z sercem lub inne powikłania.








