Amniopunkcja, znana również jako badanie płynu owodniowego, to inwazyjny test diagnostyczny przeprowadzany w czasie ciąży, który pozwala na wykrywanie nieprawidłowości chromosomalnych u płodu. To istotne badanie, które może dostarczyć cennych informacji o zdrowiu nienarodzonego dziecka.
Kobiety, które mogą być w grupie podwyższonego ryzyka urodzenia dziecka z poważnymi problemami zdrowotnymi, to:
- kobiety w wieku powyżej 35 lat,
- kobiety z historią dziedzicznych chorób, takich jak niedokrwistość sierpowatokrwinkowa czy dystrofia mięśniowa,
- kobiety, które miały wcześniej ciążę z problemami genetycznymi, na przykład z zespołem Downa.
Dokładność testu amniopunkcji na poziomie 98% do 99% sprawia, że jest to wiarygodna metoda wykrywania nieprawidłowości chromosomalnych, wad cewy nerwowej oraz zaburzeń genetycznych. W Stanach Zjednoczonych każdego roku przeprowadza się około 200 000 takich testów, co świadczy o ich powszechności i znaczeniu.
Czym jest amniocenteza?
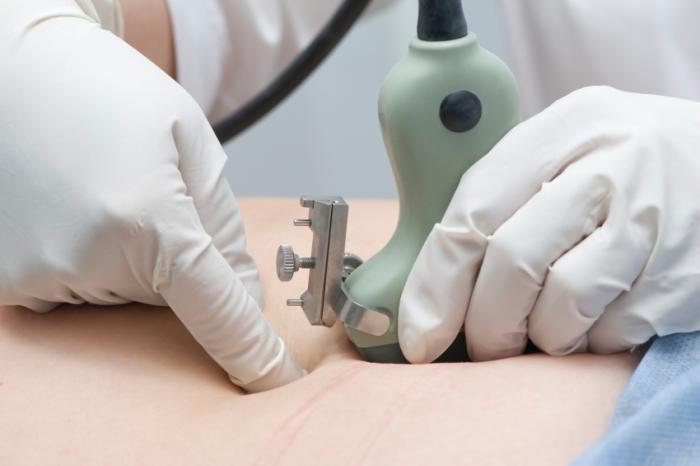
Amniopunkcja jest zazwyczaj przeprowadzana między 15 a 18 tygodniem ciąży. Woreczek owodniowy, czyli owodnia, otacza płód, a w jego wnętrzu znajduje się płyn owodniowy. Płód jest zanurzony w tym płynie, który pełni wiele funkcji ochronnych.
Podczas badania, ultradźwięki prowadzą igłę o rozmiarze 22 do bezpiecznego miejsca w worku owodniowym, skąd pobiera się 10 do 20 mililitrów płynu owodniowego do dalszych badań. Cała procedura trwa około 45 minut, jednak sam proces pobierania płynu zajmuje mniej niż 5 minut.
Jak analizuje się płyn?
W laboratorium DNA płodu jest analizowane w poszukiwaniu nieprawidłowości genetycznych. Płyn owodniowy zawiera komórki płodowe, które dostarczają informacji o rozwoju płodu, co pozwala ocenić, czy rozwija się on prawidłowo, czy też istnieje ryzyko wystąpienia poważnych problemów zdrowotnych.
Każda komórka płodowa posiada kompletny zestaw DNA, co umożliwia lekarzowi dokładną ocenę stanu zdrowia płodu.
Racjonalne uzasadnienie
Analiza tych komórek pozwala na wykrycie potencjalnych problemów zdrowotnych. Jeśli lekarz zdiagnozuje jakiekolwiek nieprawidłowości na tym etapie, możliwe jest podjęcie działań terapeutycznych przed porodem.

Amniocenteza może również wykryć chorobę Rh, która może prowadzić do ciężkiej anemii u płodu. W takim przypadku możliwa jest transfuzja krwi. W sytuacji stwierdzenia poważnego problemu zdrowotnego, rodzice mogą podjąć decyzję o zakończeniu ciąży.
Badanie to umożliwia wykrycie kilku stanów, w tym:
- Zespół Downa: Dodatkowy chromosom (trisomia-21) wpływa na cechy fizyczne oraz rozwój umysłowy.
- Niedokrwistość sierpowata: Czerwone krwinki mają nieprawidłowy kształt, co wpływa na transport tlenu w organizmie.
- Talasemia: Zmniejszona zdolność organizmu do produkcji czerwonych krwinek.
- Trisomia 13 (zespół Patau): Dodatkowy chromosom powoduje ciężkie wady rozwojowe, a noworodki przeżywają zazwyczaj tylko kilka dni.
- Trisomia 18 (zespół Edwarda): Dodatkowy chromosom prowadzi do poważnych zaburzeń rozwojowych.
- Zespół łamliwego chromosomu X: Genetyczny zespół, który powoduje różnorodne problemy zdrowotne, od łagodnych po ciężkie.
- Rozszczep kręgosłupa i inne wady cewy nerwowej.
W późniejszych etapach ciąży amniopunkcja może wykryć infekcje, niezgodność Rh, a także ocenić dojrzałość płuc, co może być kluczowe w przypadku ryzyka przedwczesnego porodu.
Coraz częściej amniopunkcja stosowana jest w kontekście wcześniejszego pęknięcia błon podczas ciąży. Niektóre markery zapalne płynu owodniowego, takie jak IL-6, mogą pomóc lekarzowi w podjęciu decyzji o konieczności wcześniejszego porodu.
Alternatywą dla amniopunkcji jest próbkowanie kosmówki (CVS), gdzie tkanka pobierana jest z kosmków łożyska.
Wskazania
Amniocenteza nie jest rutynowym testem i przeprowadzana jest jedynie w przypadku znacznego ryzyka wystąpienia poważnych stanów zdrowotnych u płodu.

Płód uznawany jest za zagrożony genetycznie lub rozwowo, gdy:
- Istnieje historia rodzinna chorób genetycznych, jak zespół Downa.
- Ryzyko otwartych wad cewy nerwowej, takich jak rozszczep kręgosłupa.
- Kobieta ma 35 lat lub więcej w przewidywanym dniu porodu.
- Wyniki wcześniejszego testu potrójnego wykazują nieprawidłowości.
- Istnieje ryzyko genetycznych chorób związanych z płcią, jak hemofilia.
Amniocenteza może również ocenić dojrzałość płuc w przypadkach, gdzie przedwczesny poród może być realny. Zazwyczaj przed zabiegiem matka otrzymuje poradę genetyczną.
Ponadto, amniocenteza może ustalić ojcostwo z dokładnością 99%.
Ryzyka
Jako procedura inwazyjna, amniocenteza niesie ze sobą pewne ryzyko. W drugim trymestrze ciąży ryzyko poronienia lub martwego płodu wynosi około 1%, a ryzyko to wzrasta, gdy test przeprowadzany jest przed 15 tygodniem ciąży.

W trzecim trymestrze ciąży amniocenteza może powodować problemy z rozwojem płuc płodu. Inne potencjalne ryzyka obejmują:
- infekcję,
- krwawienie lub wyciek płynu owodniowego,
- poród przedwczesny,
- skurcze.
Warto zauważyć, że inne czynniki mogą zwiększać ryzyko, takie jak:
- próba amniopunkcji przed 14 tygodniem ciąży,
- pozycja płodu i łożyska,
- ilość płynu owodniowego,
- anatomia matki,
- obecność bliźniąt lub wielu płodów.
Zdecydowanie zaleca się omówienie z lekarzem konieczności przeprowadzenia amniopunkcji oraz związanych z nią ryzyk.
Koszty
Amniocenteza jest zazwyczaj objęta ubezpieczeniem zdrowotnym, o ile istnieją odpowiednie wskazania medyczne, na przykład, gdy przyszła mama ma ponad 35 lat. Czasami wymagane jest pisemne skierowanie od lekarza lub ginekologa.
Nowe badania i aktualne informacje
W 2024 roku wiele badań koncentruje się na poprawie bezpieczeństwa i dokładności amniocentezy. Nowe techniki obrazowania, takie jak wykorzystanie zaawansowanych ultradźwięków, umożliwiają dokładniejsze lokalizowanie igły, co może zredukować ryzyko powikłań. Badania sugerują również, że zastosowanie nowoczesnych biomarkerów w płynie owodniowym może zwiększyć czułość testów na wykrywanie rzadkich chorób genetycznych.
Dodatkowo, nowe analizy genetyczne pozwalają na szybsze i bardziej precyzyjne wyniki, co jest kluczowe w kontekście podejmowania decyzji przez rodziców. Zastosowanie technologii sekwencjonowania nowej generacji (NGS) w analizie DNA płodu otwiera nowe możliwości diagnostyczne, zmniejszając jednocześnie ryzyko związane z amniopunkcją.
Warto również zwrócić uwagę na rosnące zainteresowanie badaniami przesiewowymi, które mogą zredukować potrzebę inwazyjnych procedur, takich jak amniocenteza. Innowacyjne testy krwi, które analizują DNA płodowe krążące w organizmie matki, stają się coraz bardziej popularne jako bezpieczna alternatywa dla tradycyjnych metod diagnostycznych.








